Постмиокардический кардиосклероз (миокардиосклероз) это патология, при которой, нарушенные клетки мышечной ткани миокарда сердца замещаются соединительными волокнами фиброзной ткани.
Клетки миокардиоцитов не подлежат восстановлению. Клетки соединительной фиброзной ткани не могут так сокращаться как ткани миокарда и не проводят электрический сердечный импульс.
Кроме нарушения функционирования сердечной ткани происходит нарушение в ритмичности сердечного органа, что приводит к недостаточности сердечного органа и к летальному исходу.
Атеросклеротический кардиосклероз начинает развиваться на почве патологии миокардит при воспалительных процессах сердечной мышцы.
Код по МКБ 10 (постмиокардический кардиосклероз)
В международной классификации МКБ 10 постмиокардический кардиосклероз имеет код с I 20.0 до I 20.9.
В них входят такие патологии:
- Постмиокардическая форма кардиосклероза,
- Атеросклеротическая форма патологии постмиокардического склероза,
- Постинфарктная форма миокардического кардиосклероза.
Постмиокардический кардиосклероз
Причины постмиокардического кардиосклероза
Причинами миокардитов, что становятся провокаторами постмиокардического кардиосклероза, могут быть:
Инфекционные факторы провокаторы:
- Вирусные агенты ОРВИ, агенты ветряной оспы, патология краснуха,
- Агенты бактериальной инфекции патология ангина и скарлатина, заболевание дифтерия и воспаление лёгких пневмония,
- Микроорганизмы группы простейшие гельминты и спирохеты,
- Грибы, которые могут спровоцировать развитие воспалительного процесса в миокарде.
Аллергические факторы развития миокардиосклероза:
- Развитие аллергии после прививки,
- Реакция организма на медикаментозную терапию такими группами препаратов антибактериальные средства, препараты группы цитостатиков, противотуберкулезные медикаменты, противосудорожные лекарственные средства, противовоспалительного типа нестероидные медикаменты.
Системные причины развития ПМКС:
- Патология ревматизм,
- Системная красная волчанка,
- Полиартрит,
- Другие воспалительные заболевания соединительной ткани в организме.
Токсические причины патологии миокардический кардиосклероз:
- Патология уремического миокардита.
Идиопатические причины развития сердечного заболевания, не слишком изучены и понятны для профильных специалистов, но существует уверенность в том, что воспалительные процессы хронического характера приводят к миокардиосклерозу.
Постмиокардическому кардиосклерозу подвержены пациенты всех возрастов, но наиболее часто диагностируют миокардиосклерозы в детском организме и в организме пациента преклонного возраста.
Постмиокардическому кардиосклерозу подвержены пациенты всех возрастов
Виды
Диффузный вид кардиосклероза характеризуется поражением сердечного миокарда равномерной формы, и распределено диффузно по всей сердечной мышце. Диффузный вид постмиокардического кардиосклероза, чаще всего, встречается при ишемической болезни сердечного органа и в предынфарктном состоянии.
Очаговый вид кардиосклероза это частичное поражение сердечной мышцы с определенной локализацией склероза. Места локализации очагов кардиосклероза могут быть в разных местах.
Симптомы
Постмиокардический кардиосклероз имеет схожую симптоматику со многими патологиями сердечного органа, но опытный доктор-кардиолог сможет выявить разницу.
Также необходимо знать, что при локализации очага атеросклероза на многих участках, симптомы не проявляются вовсе, или эти признаки не имеют выраженности.
Симптомы постмиокардического кардиосклероза:
- Учащенное биение сердца тахикардия,
- Нарушение ритмичности сердечного органа аритмия.
Эти сердечные признаки могут возникнуть, как внезапно, так и после нервного перенапряжения, или стрессовой ситуации.
Также существуют симптомы сердечного приступа, которые схожи со многими кардиологическими патологиями:
- Сильная одышка. При развитии постмиокардического кардиосклероза происходит усиление одышки и недостатка в поступлении воздуха. Одышка может происходить в момент сна и в период отдыха,
- Болезненность в грудной клетке, как при нестабильном типе стенокардии,
- Слабость, которая носит систематический характер,
- Сильный и сухой кашель. Приступы кашля проявляются в ночное время, и предвестником кашля практически всегда появляется одышка,
- При развитии кашля присоединяются симптомы хрипоты и мокроты,
- Отёчность нижних и верхних конечностей, а также отечности живота. Этот признак происходит по причине застоя жидкости внутри организма,
- Предобморочное состояние и обмороки,
- Сильная усталость организма,
- Резкое вздутие яремной вены,
- Бледность кожных покровов,
- Холодные верхние и нижние конечности,
- Патология гепатомегалия,
- Снижение интеллектуальных и физических способностей,
- Мгновенный приступ летального исхода.
Для того чтобы подтвердить диагноз кардиосклероза, необходимо провести диагностику сердечного органа.
Диагностика
На первом приеме пациента, кардиолог проводит визуальный осмотр и сбор анамнеза, а также измеряет индекс АД и кардиограмму сердца.
На основании первых результатов диагностирования, доктор назначает более глубокое исследование сердечного органа инструментальным методом диагностики, а также сделать развернутый биохимический анализ состава крови с липидным спектром, в котором отражается индекс глюкозы в составе крови, а также концентрация общего холестерина и всех его фракций.
Инструментальные методы диагностирования постмиокардического кардиосклероза:
- Эхокардиография выявляет аневризму стенок миокарда и дилатацию,
- Сигнал-усредненная электрокардиография,
- Магнитно-резонансная томография выявляет желудочковую дилатацию, жировые отложения на миокарде, аневризму и фиброз миокарда,
- Метод ангиографии показывает наличие аневризмы в сердечном органе.
Лечение
Лечение постмиокардического кардиосклероза основано на медикаментозной терапии, и на соблюдении мер режима питания и диеты, а также в смене стиля жизни. Если поставлен диагноз постмиокардитический кардиосклероз, необходимо снизить физическую нагрузку на организм на ближайшее полугодие.
По истечении 6 месяцев, при нормальной реституции функции сердечного органа, физическая активность проводится медленно и постепенно.
После того, как функциональность сердца восстановлена, можно начать заниматься спортом, но только в том случае, если полностью восстановлена систолическая функция левостороннего желудочка.
Курение и алкоголь под строгим запретом.
Ограничение в соли только для тех пациентов, у которых поставлен диагноз недостаточности сердечного органа.
Основная терапия направлена на:
- Лечение дисфункции левостороннего желудочка и лечения недостаточности левостороннего желудочка,
- Снижение индекса АД,
- Устранение нарушенного ритма сердечного ритма,
- Устранение нарушенной электропроводимости сердечных импульсов.
Также необходимо купировать сердечную недостаточность и восстановит все обменные процессы в организме.
Медикаментозная терапия состоит из таких групп медикаментов:
- Ингибиторы АПФА,
- Бета-блокаторы при острой форме развития патологии, но только в период стабилизации состояния,
- Антагонисты минералокортикоидных рецепторов препарат Спиронолактон,
- При отечности назначаются диуретики,
- Многим пациентам назначается Дигоксин, или же препарат Ивабрадин.
Если медикаментозная терапия не имеет положительный результат, тогда применяют лечение постмиокардического кардиосклероза оперативным путем.
Медикаментозная терапия
Иммуносупрессивная медикаментозная терапия кардиосклероза
Данная терапия назначается пациентам, у которых методом биопсии было подтверждён воспалительный процесс в инфильтрации миокарда, если же в сердечном миокарде не обнаружены вирусные и инфекционные агенты.
Иммуносупрессивная терапия препаратами Преднизолон и средством Азатиоприном улучшают в значительной мере систолу левостороннего желудочка и снижают выраженные симптомы недостаточности левостороннего желудочка.
Иммуносупрессивная терапия длиться от 90 дней до 180 дней.
Осложнённая форма
Здоровый сердечный миокард имеет хорошую эластичность и хорошо сокращается. Когда происходит его замена на фиброзные соединительные ткани, которые не имеют эластичности и не принимают никакого участия в сократительной функции миокарда, приводят к тому, что при недостаточном сокращении сердечной мышцы происходит нагрузка на сердечный орган.
Если в сердечном органе есть очаги кардиосклероза, он с большой вероятностью протекает бессимптомно, но если локализация кардиосклероза расположена на магистрали сердечного импульса, или же вблизи синусового узла, тогда вероятность развития аритмии на 100,0%.
Развитие изменений склеротического типа провоцирует патологию компенсаторная гипертрофия, а также расширение мышц миокарда.
Когда мышечный резерв гипертрофии исчерпывается, снижается сократительная функция миокарда и развивается недостаточность сердечного органа. Процессы рубцевания в сердечных клапанах провоцируют деформацию клапанного аппарата сердца и недостаточность сердечных клапанов.
Чем большая территория сердечного миокарда поражена миокардическим кардиосклерозом, тем выше вероятность нарушение работы сердечного органа, до его полной остановки.
Наиболее опасным и сложным осложнением постмиокардического кардиосклероза, является прогрессирующая сердечная недостаточность, а также аневризма сердечного миокарда, нарушения ритмичности и проводимости импульсов сердечного органа.
Чем большая территория сердечного миокарда поражена миокардическим кардиосклерозом, тем выше вероятность нарушение работы сердечного органа
Профилактика постмиокардического кардиосклероза
Для предупреждения развития миокардиосклероза, пациент, который переболел миокардитом, должен систематически посещать кардиолога, а также терапевта и проходит соответствующую поддерживающую сердце терапию.
Профилактические обследования должны проводиться не менее, 2 раз на год.
Если появились первые и незначительные симптомы постмиокардического кардиосклероза, необходимо не откладывая прийти на прием к кардиологу, чтобы провести полное инструментальное обследование и своевременно начать терапию склероза сердечной мышцы.
Самолечение, или же попросту игнорирование развивающейся патрологии сердца может привести к очень печальным последствиям, которые закончатся внезапным сердечным приступом с летальным исходом.
Остановить прогрессирование развития патологии постмиокардический кардиосклероз можно при соблюдении предписаний доктора, а также правильно подобранной диете.
Диета должна включать максимальное количество витаминов и клетчатки, которые содержаться в свежих овощах и фруктах, а также полиненасыщенные жирные кислоты, содержащиеся в морской рыбе и в растительных маслах.
Диетическое питание не должно включать жирных сортов мяса и яиц, жирных молочных продуктов и трансжиров. Ограничение в сладких блюдах и в количестве потребляемой соли.
Также в питании не должно быть жареных и копченых продуктов, а также консервов и маринадов.
Необходимо полностью отказаться от курения, наркотических препаратов и алкогольных напитков.
Постоянно контролировать индекс АД, а также индекс холестерина и глюкозы в составе крови.
Избегать стрессов и перенапряжение нервной системы. Не перегружать организм физически, но и не вести малоподвижный образ жизни. Постоянно бороться с ожирением.
Видео: Атеросклероз
Прогноз на жизнь
Постмиокардический кардиосклероз можно лечить комплексно и добиться неплохих результатов. Запускать данную патологию никак нельзя, чем раньше будет поставлен диагноз кардиосклероз, тем раньше можно приостановить его прогрессирование с минимальным поражением сердечного миокарда.
Полностью восстановить разрушение миокарда нельзя, но купировать недостаточность и вести нормальный образ жизни вполне возможно.
Если не лечить постмиокардический кардиосклероз, он достаточно быстро прогрессирует и приводит к внезапному летальному исходу.
Загрузка…
Источник: https://xn--h1aeegmc7b.xn--p1ai/holesterin/ateroskleroz/chto-takoe-postmiokardicheskiy-kardioskleroz-i-kak-ego-lechit
Постмиокардитический кардиосклероз — это это такое
Постмиокардический кардиосклероз (постмиокардитический кардиосклероз, миокардиосклероз) — патологическое состояние, при котором повреждённые мышечные клетки сердца замещаются соединительнотканными волокнами. Миокардиоциты не восстанавливаются.
Клетки соединительной ткани, в отличие от мышечных, не могут сокращаться, не проводят электрический импульс. Поэтому вместе со снижением функций сердца происходят различные осложнения в виде нарушений ритма, в тяжёлых случаях — развитие сердечной недостаточности вплоть до летального исхода.
Можно сказать, что это атеросклеротический кардиосклероз, развившийся в результате миокардита — воспаления мышцы сердца.
Причины заболевания
В отличие от остальных сердечно — сосудистых заболеваний эта патология часто диагностируется у молодых людей в возрасте до 30 лет и старше и у детей.
Эту болезнь по праву можно назвать типичным заболеванием молодого возраста.
Поэтому всегда возникают вопросы: постмиокардический кардиосклероз — что это такое, какой прогноз для жизни и трудоспособности и берут ли с таким диагнозом в армию.
Этиология и патогенез его отличаются от причин и развития атеросклероза при ИБС. По МКБ 10 заболевание имеет код 120.0 -120.9. При установлении диагноза, шифр которого находится в этих пределах по МКБ, военный билет выдаётся, но возможность службы рассматривается индивидуально в каждом случае, с учётом тяжести поражения сердца.
Причины, которые приводят к миокардиту, могут быть самыми разными:
- Инфекционные заболевания, вызванные возбудителями вирусной природы (ОРВИ, герпес, ветрянка, гепатиты), бактериями (ангина, дифтерия, скарлатина), грибами, гельминтами, простейшими, составляют 60 — 70% всех случаев.
- Аллергические процессы, возникающие после приёма некоторых лекарственных средств или вакцинации.
- Токсическое воздействие алкоголя или других вредных веществ.
- Системные заболевания, при которых происходит поражение соединительной ткани и сосудов (системная красная волчанка, склеродермия, геморрагический васкулит, ревматизм, узелковый периартериит) — миокард при них поражается в 35 — 45%.
- Неустановленные причины, когда при развившемся миокардите (идиопатическом) и, в дальнейшем, постмиокардитическом кардиосклерозе, установить фактор риска не удалось.
По данным ВОЗ, развитие постмиокардитического кардиосклероза развивается примерно у половины пациентов, перенесших миокардит.
Патогенез миокардиосклероза
Как установлено, миокардиоциты разрушаются под воздействием какого — либо патологического фактора, на их месте образуется соединительная ткань — участки склероза. По количеству и распространённости склерозированных поражений болезнь может быть:
- очаговой — когда в миокарде появляются небольшие участки склероза;
- диффузной — процесс захватывает равномерно миокард всех отделов сердца.
При этом изменения структуры стенок коронарных сосудов не происходит: поражаются не венечные артерии, а капилляры самой мышцы сердца.
Поэтому в коронарных артериях при обследовании изменений в виде холестериновых бляшек может не быть, и согласно Международной классификации болезней данная патология относится по этому признаку в рубрику других заболеваний, не имеющим атеросклеротического происхождения.
Клинические проявления
В клинической картине постмиокардитического кардиосклероза главные симптомы – проявления сердечной недостаточности, связанные с нарушением питания миокарда и развивающейся гипертрофией.
Потребности в кислороде из-за гипертрофии увеличиваются, но в связи со снижением всех функций сердца его недостаток нарастает.
Специфические симптомы отсутствуют, наблюдаются клинические проявления сердечной недостаточности, ничем не отличающиеся от таких при хронических заболеваниях сердца.
Люди молодого возраста могут не сразу обратить внимание на подобные проявления, либо связать своё состояние с другими причинами: с интенсивной работой, недостаточным отдыхом. Тем более, что перенесенный миокардит иногда проходит незаметно на фоне основного заболевания, вызвавшего его, а развивающийся постмиокардический кардиосклероз продолжительное время протекает бессимптомно.
Первые его признаки:
- резкая слабость;
- немотивируемая утомляемость;
- снижение привычного порога нагрузок;
- ощущение нехватки воздуха;
- дискомфорт и боли в области сердца, в основном, без иррадиации;
- чувство похолодания в груди.
На ранних стадиях болезни определяется тенденция к снижению артериального давления, преходящие нарушения пульса.
Поскольку от начала миокардита до образования постмиокардитического кардиосклероза проходит 3 — 6 месяцев, то сама болезнь обнаруживается случайно при профосмотре или при обращении к врачу по другому поводу.
При поздней диагностике появляются:
- значительная постоянная слабость;
резкое снижение физической и умственной активности из — за нарастающей слабости и повышенной утомляемости от любой деятельности; - боли в грудной клетке;
- отёки на ногах и одышка; в дальнейшем отёки усиливаются, развивается асцит, нарастает одышка — она может появляться при незначительной физической нагрузке;
- обморочные состояния;
- боли в сердце стенокардитического характера;
- различные нарушения ритма: тахикардии, брадикардии, аритмии.
Кроме вышеперечисленных изменений, отмечается похолодание конечностей, резкая бледность кожных покровов с цианозом губ и акроцианозом (кончик носа, пальцы), низкое артериальное давление, аускультативно — нарушение сердечного ритма, шумы в сердце.
Симптомы при разных формах патологии
Для мелкоочаговой формы миокардиосклероза характерны
- ощущение недостатка воздуха, усиливающееся в положении лёжа;
- одышка при нагрузках;
- тахикардия — учащённое сердцебиение;
- пастозность голеней ног (небольшие отёки);
- головные боли и головокружения.
Диффузное поражение при постмиокардическом кардиосклерозе — опасный вид сердечной патологии. По мере распространения процесса в миокарде нарастают и симптомы:
- возникает одышка в покое и приступы удушья по ночам — развивается в запущенных случаях сердечная астма;
- чаще ощущаются перебои в работе сердца;
- сердцебиения сопровождаются болью;
- боль и тяжесть возникает в правом подреберье;
- ухудшение состояния ещё больше происходит к вечеру;
- появляется ночной кашель, сопровождающийся ознобом и потливостью.
Диагностика болезни
Диагноз миокардиосклероза довольно сложный, т. к. клиническая картина не имеет каких — то особенностей и характерна для многих кардиологических заболеваний, протекающих с развитием сердечной недостаточности, тем более, на её поздних стадиях, когда появляются одышка и отёки.
Для диагностики посмиокардитического кардиосклероза, помимо общеклинических и биохимических анализов, рентгенографии органов грудной клетки и ЭКГ, проводится ЭхоКГ, при необходимости — холтеровское мониторирование. ЭКГ и ЭхоКГ являются документальными подтверждениями наличия роста мышечной массы миокарда. На рентгенографии видно увеличение сердца за счёт гипертрофии левого желудочка.
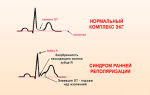
- На ЭКГ обнаруживаются низковольтажные зубцы, признаки дилятации (расширения) полости правого предсердия и гипертрофии левого желудочка, различные нарушения ритма и проводимости. Чаще всего нарушения ритма проявляется синусовой аритмией, желудочковыми и предсердными экстрасистолами. Нарушения проводимости проявляются на ЭКГ в виде атриовентрикулярной блокады: это проявляется удлинением интервала PQ. Также наблюдаются изменения зубца T: снижение вольтажа, двухфазность или инверсия. Диагностическое значение имеет определение электрической оси сердца (ЭОС) в динамике.
- По данным ЭхоКГ оценивается состояние предсердий и желудочков, их размеры, сократительная способность, а также развитие патологического изменения в клапанах сердца (чаще — недостаточность митрального клапана, которая при аускультации проявляется систолическим шумом, и трикуспидального). Ультразвуковое обследование, каковым является ЭхоКГ, даёт точнейшие объективные данные о размерах всех клапанов и о толщине стенок сердца, показывает характеристики полостей предсердий и желудочков, а также сведения о сократительной функции миокарда (определяются участки склероза, которые не могут сокращаться, оценивается скорость и объём сокращений, фракция выброса и другие показатели). Обычно на ЭхоКГ при постмиокардитическом кардиосклерозе выясняется, что расширены полости сердца, больше правых его отделов. В некоторых случаях назначается МРТ — магнитно — резонансная томография. Это высокочувствительный и эффективный метод диагностики. Является безопасным, используется магнитное поле и радиочастотные импульсы. С его помощью можно определить мельчайшие очаги атеросклеротических изменений в миокарде, которые не удалось найти на предыдущих этапах обследования.
- Для подтверждения результатов рутинных исследований проводится коронарография, назначенная в качестве дополнительного исследования. Метод заключается во введении контрастного вещества в сосуды и определении патологии их проходимости при дальнейшем рентгенологическом обследовании. Если в сосудах сердца не определяются атеросклеротические бляшки, это свидетельствует о наличии постмиокардического кардиосклероза, но — не атеросклеротических изменений при ИБС или другой патологии.
- Поскольку при миокардиосклерозе изменения происходят в толще миокарда (в самой мышце сердца) и развивается сердечная недостаточность по правожелудочковому типу, для определения склероза в стенках правых отделов сердца проводится радиоизотопная диагностика.
Профилактика заболевания и прогноз
На современном этапе развития медицины более эффективной является профилактика миокардиосклероза, чем его лечение.
Профилактические мероприятия этого заболевания заключаются в соблюдении строгого постельного режима с приёмом комплекса всех необходимых лекарственных средств, назначенных врачом, при любом простудном заболевании, а также при ангинах, пневмониях, различных инфекциях.
Такой лечебный режим относится и к тяжёлым аллергическим состояниям, отравлениям токсическими веществами (обычно это происходит при попадании токсина на кожу или через дыхательные пути), при обострении системных заболеваний.
Строго противопоказано переносить эти болезни «на ногах», без приёма антибиотиков, противовирусных или других этиотропных препаратов, в надежде, что всё пройдёт самостоятельно без лечения.
Если соблюдать эти правила, а не продолжать работу в состоянии болезни, можно избежать осложнений в виде патологии сердечно-сосудистой системы или же минимизировать развившиеся осложнения.
В настоящее время не существует единого подхода к лечению миокардиосклероза. Изначально лечение направлено на устранение причины, которая его вызвала. Это выясняется после комплексного обследования, и медикаментозными методами убирается аллергическая реакция, воспалительный процесс, в дальнейшем ведётся борьба с инфекционными осложнениями.
Если постмиокардический кардиосклероз развился, но выявить его удалось поздно, после того, как явления воспалительного процесса, вызвавшего миокардиосклероз, исчезли, лечение и прогноз болезни зависит от объёма развившейся в миокарде соединительной ткани и его локализации этих изменений.
При очаговом постмиокардическом кардиосклерозе прогноз благоприятный.
Лечение миокардиосклероза
Значительное замещение миокарда клетками соединительной ткани приводит в будущем к развитию тяжёлой сердечной недостаточности и инвалидизации. Изменения в сердечной мышце могут стать такими объёмными, что единственным методом лечения будет пересадка сердца.
Если постмиокардический кардиосклероз затронул участки, генерирующие электрический импульс и дальнейшее сокращение сердца, происходят различные нарушения ритма. В таких случаях, в зависимости от развившихся аритмий, назначаются антиаритмические препараты разных классов.
Их приём должен быть постоянным, под контролем кардиолога или терапевта, с повторным проведением ЭКГ, постоянным мониторингом пульса и артериального давления. Успех во многом зависит от приверженности пациента к лечению: как правильно и пунктуально выполняются все назначения врача.
В тяжёлых случаях иногда необходима имплантация кардиостимулятора — специального прибора, генерирующего правильный электрический импульс и задающий нормальный ритм сердечным сокращениям.
Медикаментозное лечение
Терапия миокардиосклероза должна быть комплексной.
Назначаются антиоксиданты, метаболические препараты, вазодилятаторы, поливитамины, при необходимости, в плане борьбы с сердечной недостаточностью — мочегонные, сердечные гликозиды по показаниям, при наличии артериальной гипертензии — антигипертензивные препараты. Все рекомендации по лечению делает врач. Самолечение приведёт к ещё большей декомпенсации процесса, и прогноз может стать неблагоприятным.
В последнее время проводятся масштабные исследования по изучению применения стволовых клеток с целью образованию новой мышечной ткани в сердце. Но этот метод находится на стадии клинических проверок и в кардиологической практике ещё не применялся.
Помимо медикаментозного лечения проводится коррекция диеты:
- снижение поваренной соли и жидкости (при наличии отёков и высокого артериального давления);
- отказ от продуктов, приводящих к нагрузке на работу сердца: кофе, крепкий чай, тонизирующие напитки, специй;
- отказ или резкое ограничение жареной и жирной пищи, приводящей к повышению холестерина крови.
Лечение этого заболевания — довольно длительное. Больным. Перенесшим миокардит, осложнившийся постмиокардическим кардиосклерозом, показано длительная реабилитация в санаторных учреждениях кардиологического профиля.
К общим средствам профилактики миокардитических атеросклеротических изменений относятся:
- отказ от курения;
- умеренные физические нагрузки;
- стремление к здоровому образу жизни.
После перенесенного верифицированного миокардита важно регулярное посещение врача, контроль ЭКГ, артериального давления и пульса, а при необходимости — углублённое обследование.
Поскольку миокардиосклероз является очень тяжёлым заболеваниям для детей и лиц молодого возраста, необходимо при малейших симптомах неблагополучия со стороны сердца обращаться за медицинской консультацией к врачу.
Терапевт при выявлении признаков болезни направит к узкому специалисту — кардиологу или кардиохирургу. Важно не пропустить момент, когда ещё можно предупредить развитие тяжёлых осложнений.
Источник: https://holesterinstop.ru/ateroskleroz/postmiokardicheskij-kardioskleroz.html
Постмиокардический кардиосклероз — код по МКБ10
Разные сердечные болезни мы обычно связываем с заболеваниями сосудов, с преклонным возрастом или повышенным холестерином. А вот такое заболевание, как постмиокардический кардиосклероз не связан ни с одним из этих заболеваний.
Миокардит – это воспаление сердечной мышцы. Кардиосклероз – замена мышечной ткани сердца соединительной рубцовой. Развивающийся после миокардита кардиосклероз и есть постмиокардический кардиосклероз.
По международной классификации это заболевание относится к рубрике «Поражения сердца при других болезнях».
Причины
Воспаление сердечной мышцы может вызываться микроорганизмами
Причины миокардитов, приводящих к данному заболеванию, давно изучены и весьма разнообразны.
- Инфекционные. К ним относятся вирусные: грипп, ветрянка, краснуха, ОРВИ. И бактериальные: ангина, пневмония, дифтерия, скарлатина. Кроме этого воспаление сердечной мышцы может вызываться микроорганизмами: гельминтами, спирохетами, простейшими и грибами.
- Аллергические миокардиты могут произойти после приёма лекарственных препаратов или вакцинации. Вероятность заболевания увеличивается при использовании нестероидных противовоспалительных лекарств, противосудорожных и противотуберкулёзных препаратов, антибиотиков и цитостатиков.
- Системные воспаления миокарда происходят при имеющихся заболеваниях соединительной ткани организма: полиартрит, ревматизм, красная волчанка.
- Идиопатические. Они никак не связаны с ранними факторами, но имеют ярко выраженную клиническую картину и достаточно тяжёлые прогнозы.
Факторы риска
При рассматривании факторов риска выделяются 2 группы пациентов возможного развития постмиокардического кардиосклероза.
Первую называют социально-культурной. К ней относят людей, питающихся высококалорийными продуктами, содержащими холестерин и жирные кислоты. Курение, малоподвижный образ жизни, депрессия, конфликты, стрессы – провоцирующие факторы данной группы. Они легко устраняются.
Ко второй группе относят пациентов с болезнями сердца и плохой наследственностью.
Классификация
Постмиокардический кардиосклероз бывает двух типов: очаговый и диффузный.
Для очагового вида характерно частичное поражение ткани сердца. Места изменения имеют разную локализацию и форму.
При диффузном кардиосклерозе ткани миокарда замещаются равномерно.
Симптомы и признаки
Чтобы установить правильный диагноз, нужно провести тщательную диагностику
При постмиакардическом кардиосклерозе многие признаки и симптомы схожи с другими заболеваниями сердца, но опытный кардиолог сможет их распознать и поставит точный диагноз.
Патология имеет такие признаки:
- сердцебиение и аритмия могут появиться без видимой причины, при незначительном волнении;
- приступы стенокардии, боли в груди;
- одышка может возникать в любое время. В начале – редко, далее становится регулярной;
- кашель появляется не сразу. Ему предшествует одышка. Хрипота и мокрота впоследствии присоединяются к кашлю.
- отекает брюшная полость и конечности, потому что в тканях задерживается жидкость;
- появляется постоянная слабость;
- бледнеют кожные покровы;
- случаются обмороки;
- снижается физическая и умственная активность;
- холодные руки и ноги.
Для установки правильного диагноза возникает необходимость в проведении тщательной диагностики.
Диагностика
Диагностировать посмиокардический кардиосклероз довольно сложно, потому что у него нет определённых особенностей. Его признаки характерны для многих сердечных патологий, которые протекают, сопровождаясь появлением сердечной недостаточности и появлением отёков и одышки на последней стадии.
Для диагностики данного заболевания кроме биохимических и общеклинических анализов, рентгенографии грудной клетки и электрокардиограммы проводится эхокардиограмма, а при необходимости и мониторинг по Холтеру. Электро- и эхокардиограмма – документальные подтверждения увеличения размеров сердечной мышцы. На рентгеновском снимке видна гипертрофия левого желудочка.
На сегодняшний день имеется несколько методик для диагностики постмиокардического кардиосклероза у пациента.
- Электрокардиограмма позволяет увидеть низковольтажные зубцы, признаки расширения камеры правого предсердия, гипертрофию левого желудочка, нарушения в ритме и электропроводимости сердечной мышцы. Наиболее часто сбои ритма проявляются синусовой аритмией, предсердными или желудочковыми экстрасистолами. Нарушение проводимости на ЭКГ проявляется атриоветикулярной блокадой – удлиняется интервал PQ. Кроме этого наблюдается изменение Т-зубца. При диагностике обязательно учитывается ЭОС в динамике.
- Эхокардиограмма позволяет дать оценку состояния предсердий и желудочков – их параметры, сократительная способность, наличие патологических изменений в сердечных клапанах. Эта процедура помогает выявить степень расширения полостей сердечной мышцы.
- МРТ – наиболееэффективный способ диагностики на сегодняшний день. Безопасен. Используются радиочастотные импульсы и магнитное поле. Помогает выявить начальные стадии атеросклероза в миокарде, которые ещё нельзя обнаружить другими методами.
- УЗИ даёт возможность увидеть места расположения очагов, нарушающих размеры сердечной мышцы. Кроме этого можно увидеть движение крови внутри сердца. Нарушение работы клапанов позволяет двигаться крови в обратном направлении – из желудочков в предсердия. При ультразвуковом исследовании выявляются изменения полостей желудочков и предсердий.
- Коронарография поможет в определении состояния коронарных сосудов и в выработке тактики лечения. Способ диагностики предполагает введение в сосуды контрастного вещества и определение их проходимости при последующей рентгенографии. Когда в сосудах сердца не выявлено присутствие атеросклеротических бляшек – это указывает на постмиокардический кардиосклероз.
Потому что при данном заболевании изменения протекают внутри тканей миокарда и появляется сердечная недостаточность правожелудочкового типа – для определения наличия склероза в стенках правой стороны сердца назначается проведение радиоизотопной диагностики.
Для того, чтобы отличить постмиокардический кардиосклероз от других болезней сердца имеются специальные тесты и исследования. При анализе крови рассматриваемое заболевание не показывает роста липопротеидов и холестерина.
Лечение
При постельном режиме исключаются повышенные нагрузки на сердце
Лечение заболевания зависит от тяжести поражения миокарда. Клинические проявления зависят от процента замены соединительной тканью кардиомиоцитов. Чем она больше, тем сильнее и опаснее проявления. Лечение назначается симптоматического или профилактического характера.
Строгий постельный режим нужно соблюдать при обнаружении инфекционного заболевания, аллергической реакции или обострении хронических патологий. При постельном режиме исключаются повышенные нагрузки на сердце.
Постоянный приём лекарств, предотвратит возможность появления осложнений.
Консервативное лечение назначается в том случае, если здоровой сердечной ткани больше, чем пораженных участков. Консервативное лечение проводится в случае, когда соединительная ткань не занимает значительного пространства.
При этом назначают использование сердечных гликозидов, антиоксидантов, препаратов, стимулирующих обменные процессы в миокарде.
Лечебный курс должен проводиться только под контролем специалиста, чтобы исключить появление нежелательных последствий.
При тяжёлом течении патологии больной нуждается в имплантации искусственного водителя ритма. Операция по его установке производится в стационаре, требует временных и финансовых затрат, но её эффективность неоспорима.
В наиболее тяжких случаях, когда разросшаяся соединительная ткань поразила достаточно большие участки миокарда, требуется пересадка сердца. Возникновение данной проблемы происходит крайне редко.
Осложнения
Гипертрофия миокарда – увеличение размеров сердца – довольно редкое осложнение. Сердце увеличивается в размерах, потому что оно должно выполнять свои функции независимо от количества соединительной ткани. Если патология запущена из-за отсутствия адекватного лечения – исход болезни будет летальным.
Аневризма. На левом желудочке нарастают клетки, приводя к выпячиванию его стенок. Подобное осложнение бывает почти в каждом случае не зависимо от степени поражения. Кроме этого постмиокардический кардиосклероз может привести к развитию стенокардии или сердечной недостаточности.
Профилактика
Профилактика заключается в строгом соблюдении постельного режима с приёмом лекарств
При современном уровне развития медицины профилактика развития постмиокардичаского склероза более эффективно, чем его лечение.
Профилактика заключается в строгом соблюдении постельного режима с приёмом лекарств, назначенных специалистом при различных простудных заболеваниях, ангинах, инфекциях и пневмониях.
Подобной терапии нужно придерживаться и при проявлениях аллергии, отравлениях токсическими веществами, обострениях системных заболеваний. Нельзя их переносить «на ногах» не принимая антибиотики, противовирусные и другие этиотропные препараты, надеясь, что всё пройдёт само собой.
Соблюдая эти правила, можно избежать развития патологий сердечно-сосудистой системы или свести к минимуму уже имеющиеся отклонения.
Сейчас нет общих правил лечения данной патологии. Изначально терапия направлена на борьбу с причиной, которая послужила толчком к её развитию. Выяснить это помогает комплексное обследование, а затем медикаментозным путём устраняется причина.
Важно! Когда развитие постмиокардического склероза удалось определить только после исчезновения воспаления, побудившего развитие патологии – лечение зависит от количества соединительной ткани, образовавшейся в сердечной мышце и её локализации.
Источник: https://holesterin.guru/obshhaya-informatsiya/postmiokardicheskij-kardioskleroz/
Миокардитический кардиосклероз: симптомы и лечение
Миокардитический кардиосклероз – патология, при которой участки миокарда, вовлеченные в воспаление, гибнут и замещаются на соединительную ткань. Считается наиболее часто встречаемой формой кардиосклероза. Более полное название, которое используется в профессиональных медицинских источниках – постмиокардитический кардиосклероз.
Постмиокардитический кардиосклероз – это вторичное заболевание. Оно является одним из последствий перенесенного миокардита – воспалительного заболевания сердечной мышцы. Причины, которые могут привести к миокардиту и, следовательно, кардиосклерозу:
- Инфекция. Поражение вирусами Косаки A и B, гриппа, ЦМВ, ECHO, ВИЧ, Эпштейна-Барр. Бактериальные инфекции. Особой тропностью к тканям сердца обладают бета-гемолитические стрептококки. Реже к миокардитам приводят паразитарные (трихинеллез) и грибковые инфекции (кандидоз).
- Аллергия. Поражение сердечной мышцы чаще происходит при гиперчувствительности к антибиотикам, противотуберкулезным средствам, прививкам, сульфаниламидам. Зафиксированы очень редкие случаи миокардита после приема Допегита (средства для снижения АД).
- Токсическое повреждение. Употребление кокаина, злоупотребление антидепрессантами. Миокардит может развиться у пациентов с тиреотоксикозом (из-за избытка катехоламинов).
- Идиопатический характер. Патология, вызванная неизвестной причиной, но имеющая все признаки миокардита.
Сочетание сразу нескольких факторов (например, инфицирование бета-гемолитическим стрептококком на фоне тиреотоксикоза) может привести к увеличению площади гибели миокарда и, следовательно, большему рубцеванию.
Основные виды миокардитического кардиосклероза
Постмиокардитический кардиосклероз, как и все остальные, делится на формы в зависимости от области поражения сердечной мышцы. А именно:
- Очаговую. Частичное поражение миокарда. Рубцовые изменения располагаются в виде очагов. Они могут быть мелкими/крупными, единичными и множественными.
- Диффузную. Элементы соединительной ткани равномерно распределены во всей толще сердечной мышцы.
Специальные классификации исключительно для постмиокардитического кардиосклероза не предусмотрены.
Основные симптомы кардиосклероза
Проявления постмиокардитического кардиосклероза можно условно разделить на две группы. А именно:
- Сердечная недостаточность (чаще хроническая);
- Нарушения ритма.
При кардиосклерозе с мелкими очагами, умеренном диффузном поражении возможно бессимптомное течение. Чаще это характерно для лиц молодого возраста, ранее не страдавших другими сердечно-сосудистыми заболеваниями.
Формирование рубцов в миокарде – это относительно медленный процесс. В ходе него постепенно подключаются адаптационные механизмы, позволяющие сердцу справиться с нагрузкой. Соединительная ткань не способна сокращаться.
Поэтому, если сердцу недостаточно оставшейся рабочей ткани, возникает компенсаторная гипертрофия миокарда (нарастание мышечной массы желудочков, в первую очередь, левого). На этом этапе пациенты чаще не предъявляют жалоб.
Сердечная недостаточность
Когда защитного механизма в виде гипертрофии становится недостаточно, сердце начинает хуже справляться со своей насосной функцией.
Это приводит к скоплению крови в желудочках и их постепенному увеличению в объеме. На этапе легкой и умеренной дилатации также возможно отсутствие жалоб.
При выраженной потере рабочей массы миокарда возникают симптомы сердечной недостаточности. Основные из них:
- Одышка. Чаще носит инспираторный характер (затруднен вдох). В тяжелых случаях возникает ортопноэ – сильная одышка в горизонтальном положении, уменьшающаяся при принятии сидячего положения.
- Слабость. Возникает повышенная утомляемость, вялость.
- Отеки. Обычно впервые появляются в области нижних конечностей. В отличие от отеков при сосудистых заболеваниях (например, варикозе) они всегда симметричны. Могут сочетаться с асцитом (скоплением жидкости в брюшной полости).
- Увеличение ЧСС. Возникает из-за того, что не способное к нормальному сокращению сердце, пытается «выкачать» нужный объем путем ускорения своей работы.
- Уменьшение АД. Характерно для тяжелой ХСН.
Признаки ХСН могут варьировать от незначительных до тяжелых. Скорость перехода в декомпенсацию, степень выраженности симптомов зависят от площади пораженного миокарда, наличия сопутствующих заболеваний.
Нарушения ритма
Очаги кардиосклероза способны стать источником аритмии. Вид нарушения ритма зависит от участка поражения сердца. Например, возможна аритмия по типу бигеминии: формирование патологического импульса после каждого нормального удара (соотношение 1:1).
Прогрессирование ХСН при постмиокардитическом кардиосклерозе тоже способно стать причиной аритмии. Предсердия, которые растянулись от перегрузки объемом, начинают мерцать, то есть хаотично сокращаться.
Субъективно нарушения ритма могут ощущаться как перебои в работе сердца, чувство трепыхания или переворота сердца в груди. При постоянных формах аритмии пациенты нередко перестают ощущать их. Особую опасность представляют эпизоды внезапной потери сознания.
Диагностика и лечение миокардитического кардиосклероза
Диагноз устанавливают на основе жалоб пациента, данных осмотра, получения информации о факторах, которые могли спровоцировать миокардит. Инструментальные методы диагностики позволяют оценить степень нарушений в работе сердца, площадь поражения. Используют:
- ЭКГ. Изменения на электрокардиограмме неспецифичны. Они могут косвенно свидетельствовать только о наличии рубцовых изменений без уточнения причины. Например, идентичные признаки на ЭКГ обнаруживают при постинфарктном кардиосклерозе. Большой информативностью обладает суточное мониторирование ЭКГ. Оно позволяет зафиксировать эпизодические нарушения ритма.
- ЭХО-КГ. Возможна оценка объема камер сердца, фракции выброса левого желудочка, определение локализации склерозированных участков.
- Рентген органов грудной клетки. Возможно обнаружение увеличения камер сердца, венозного застоя в легочных сосудах.
- Сцинтиграфия. Исследование основано на способности тканей захватывать определенные радионуклиды с разной степенью интенсивности в зависимости от функционального состояния. В участках кардиосклероза они практически не накапливаются.
Лабораторные анализы не обладают специфичностью, но позволяют обнаружить последствия миокардиосклероза. Назначают клинический анализ крови и мочи, биохимический анализ крови. Перечень исследований определяется индивидуально.
Препаратов, которые могли бы превратить соединительную ткань обратно в мышечную, не существует. Если миокардиосклероз не привел к выраженным нарушениям работы сердца, показано динамическое наблюдение.
Лечение при постмиокардитическом кардиосклерозе основано на устранении его последствий. Например, при ХСН могут быть назначены диуретики (чтобы разгрузить кровоток), бета-блокаторы (препараты, урежающие ЧСС), сердечные гликозиды (для повышения сократимости миокарда), бета-блокаторы. Если консервативная терапия не помогает остановить прогрессирование ХСН, выполняют пересадку сердца.
При нарушениях ритма возможна лекарственная терапия. Например, при фибрилляции предсердий, назначают амиодарон. При наличии показаний устанавливают ЭКС (электрокардиостимулятор).
Характерные особенности развития миокардитического кардиосклероза
Чаще рубцеванием миокарда осложняются миокардиты, вызванные ревматическими заболеваниями (при инфицировании бета-гемолитическим стрептококком). Не уступает по частоте и аллергия. Грипп нередко приводит к воспалению сердечной мышцы, но в большинстве случаев завершается полным выздоровлением.
Осложнения кардиосклероза
При формировании небольших рубцовых изменений, должной работе компенсаторных механизмов прогноз в целом благоприятен. Основными грозными осложнениями постмиокардитического кардиосклероза являются тяжелая сердечно-сосудистая недостаточность и жизнеугрожающие аритмии.
Источник: https://arrhythmia.center/miokarditicheskiy-kardioskleroz-simptomyi-i-lechenie/

 Симптомы постмиокардического кардиосклероза:
Симптомы постмиокардического кардиосклероза: