Стенокардия — причины • Чаще всего – атеросклероз (стенокардия — самая частая форма ИБС) • Аномалии коронарных артерий • При аортальных пороках • При гипертрофической кардиомиопатии
Стабильная стенокардия Боль средней силы! На высоте нагрузки! Длится не более 1520 минут! Купируется нитратами очень быстро! Netter FH, The Ciba Collection of Medical Illustrations, Vol. 5, Heart, CIBA, 1978, p. 223
Инструментальные методы диагностики стенокардии: • Электрокардиография (ЭКГ): • Эхокардиография (Эхо. КГ); • Нагрузочные тесты; • Стресс-визуализирующие исследования; • Коронароангиография (КАГ); • Сцинтиграфия миокарда; . • Однофотонная позитронно-эмиссионная компьютерная томография миокарда (ОПЭКТ); • • Мультиспиральная компьютерная томография (МСКТ) сердца и коронарных сосудов • •
Электрокардиография (ЭКГ) • ЭКГ вне приступа стенокардии может быть не изменена!!
Депрессия ST (отмечена стрелкой) — характерный признак ишемии миокарда. Приведена ЭКГ в грудных отведениях.
Коронароангиография (КАГ) • «Золотой стандарт» диагностики ИБС, позволяет выявить сужения коронарных артерий. • Обычно используется для решения вопроса о проведении оперативного лечения ИБС, в том числе и тяжелой стенокардии
Инфаркт миокарда — причины • Как форма ИБС в результате атеротромбоза или эмболии (чаще всего) • Редкие причины – васкулиты коронарных артерий, инфекционный эндокардит, аномалии коронарных артерий, аортальные пороки, ГКМП
тромбоз
ИНФАРКТ МИОКАРДА Боль не купируется нитратами! Эффект дает лишь морфин! Боль развивается после нагрузки! (нужно время для формирования тромба) Длится более 20 минут (до нескольких часов)
§ Периферический § Церебральный (коллаптоидный)
Критерии диагностики им • • Клиника ЭКГ Лабораторные данные Аутопсия
Подъем ST при остром инфаркте миокарда (монофазная кривая)
Биомаркеры им • Тропонины Т и I • МВ-КФК
Биомаркеры им
Резорбционно-некротический синдром • Лейкоцитарный сдвиг влево, повышение СОЭ • Лихорадка
Пороки сердца
НЕДОСТАТОЧНОСТЬ МИТРАЛЬНОГО КЛАПАНА (НМК) • НМК — порок, в результате которого митральный клапан не закрывает полностью атриовентрикулярное отверстие и кровь, во время систолы левого желудочка поступает обратно в левое предсердие (такой обратный ток крови называется регургитацией)
Патогенез и изменения гемодинамики Патогенез при НМК • Неполное смыкание створок МК регургитация крови в ЛП во время систолы ЛЖ перегрузка объемом ЛП и ЛЖ тоногенная дилатация и гипертрофия ЛП и ЛЖ (картина ЛЖ недостаточности) пассивная легочная гипертензия гипертрофия и дилатация правого желудочка застой в БКК (картина ПЖ недостаточности)
Клиническая картина в основном представлена • • Синдромом сердечной недостаточности Синдромом кардиомегалии Синдромом аритмии Проявлениями основного заболевания
Жалобы • Левожелудочковая сердечная недостаточность (одышка, кровохарканье, сердечная астма, отек легких) • Нарушения ритма сердца (фибрилляция предсердий) • При декомпенсации – правожелудочковая сердечная недостаточность (отеки стоп и голеней, увеличение печени, асцит, гидроторакс)
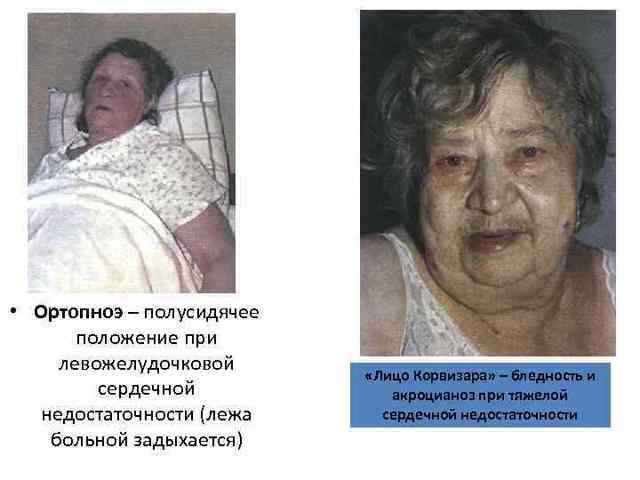
Осмотр Facies mitralis Ортопноэ
Осмотр и пальпация области сердца • Усиленный, смещенный влево и разлитой верхушечный толчок, • Систолическое дрожание на верхушке • Эпигастральная пульсация, сердечный толчок и сердечный горб (при врожденном пороке) – в финале болезни
Перкуссия • Митральная конфигурация • Расширение границ сердца вверх и влево
Аускультация и фкг ослабление I тона, систолический шум над всеми точками с эпицентром на верхушке
ЭКГ –признаки гипертрофии левого желудочка и предсердия
рентгенография Митральная конфигурация с увеличением дуги ЛП и ЛЖ
КТ средостения при митральной регургитации
эхокг
Митральный стеноз • Митральный стеноз — наиболее частый ревматический порок сердца, возникает вследствие длительно протекающего ревматического эндокардита. • Порок обычно формируется в молодом возрасте и чаще (80%) у женщин.
Патогенез • Сужение левого атриовентрикулярного отверстия (менее 4 см 2) повышение давления в ЛП гипертрофия и дилатация ЛП нарушение опорожнения легочных вен повышение гидростатического давления в легочных венах и капиллярах пассивная легочная гипертензия рефлекторный спазм легочных артериол (рефлекс Китаева) активная легочная гипертензия нагрузка сопротивлением на правый желудочек гипертрофия и дилатация правого желудочка относительная недостаточность ТК застой в БКК
Жалобы • Левожелудочковая сердечная недостаточность (одышка, кровохарканье, сердечная астма, отек легких) • Нарушения ритма сердца (фибрилляция предсердий) • При декомпенсации – правожелудочковая сердечная недостаточность (отеки стоп и голеней, увеличение печени, асцит, гидроторакс)
Осмотр Facies mitralis Ортопноэ
Осмотр и пальпация области сердца • Усиленный и разлитой сердечный толчок, сердечный горб при врожденном пороке • Эпигастральная пульсация • Диастолическое дрожание на верхушке
перкуссия • Митральная конфигурация • Расширение границ сердца вверх и вправо • Расширение абсолютной тупости сердца
Аускультация и фкг • «Ритм перепела» • Протодиастолический и пресистолический шум (при фибрилляции предсердий – только протодиастолический)
Шум лучше слышен на левом боку на выдохе
На ЭКГ – очень часто нарушения ритма (фибрилляция предсердий), при сохраненном синусовом ритме – «P-mitrale» (гипертрофия ЛП), признаки гипертрофии правых камер
рентгенография
Тяжесть стеноза по данным эхокг -увеличение левого предсердия при нормальном размере ЛЖ -деформация, утолщение, кальцификация створок
НЕДОСТАТОЧНОСТЬ КЛАПАНОВ АОРТЫ недостаточность АК (НАК) • НАК – порок, при котором створки полулунного клапана не закрывают полностью аортальное отверстие и во время диастолы происходит обратный ток крови из аорты в левый желудочек.
Патогенез Аортальная регургитация перегрузка ЛЖ объемом и давлением эксцентрическая гипертрофия ЛЖ (дилатация и гипертрофия) рост КДД и давления наполнения в ЛЖ снижение эффективности механизма Старлинга диастолическая дисфункция ЛЖ (прогрессирование ЛЖ недостаточности) нарушение опорожнения ЛП «митрализация» порока пассивная легочная гипертензия компенсаторная гипертрофия ПЖ, ПЖ недостаточность
Клиника НАК • Синдром сердечной недостаточности с ощущением выраженной пульсации (особенно лежа на левом боку) • Синкопе при нагрузках (потеря сознания при физ. нагрузке) • Синдром стенокардии • Синдром артериальной гипертензии • Синдром аритмии
Жалобы • Долгое время жалоб нет • Ощущение «пульсации» в голове и шее, сердцебиения • Головокружения, обмороки на высоте нагрузок • Стенокардия • Одышка при нагрузках • Может развиться тяжелая сердечная недостаточность с ортопноэ и отеком легких • Иногда внезапная смерть • Редко – правожелудочковая недостаточность
Осмотр бледность кожных покровов «пляска каротид» — пульсация сонных артерий симптом де Мюссе — ритмичное покачивание головы вперед и назад в соответствии с фазами сердечного цикла; симптом Квинке (“капиллярный пульс”); симптом Ландольфи — пульсация зрачков в виде их сужения и расширения; двойной тон Траубе (на бедренной артерии) и шум Дюрозье (при сдавлении). Пульс становится скорым, высоким, большим и быстрым (pulsus celer, altus, magnus et frequens) АД – высокое систолическое и низкое диастолическое
Facies aortalis
Осмотр и пальпация области сердца Верхушечный толчок расширен, усилен, смещен вниз и влево Диастолическое дрожание на аортальном клапане и в V точке
Перкуссия Аортальная конфигурация Смещение левой границы относительной сердечной тупости влево
Аускультация и фкг — диастолический шум на аорте и в точке Боткина — ослабление (исчезновение) II тона за счет его аортального компонента — пресистолический или мезодиастолический шум Остина Флинта на верхушке сердца
рентгенография
ЭХОКАРДИОГРАФИЯ v Оценка функции ЛЖ (размеры, гипертрофия, функция ЛЖ) v Определение степени регургитации v Установление причины АН – оценка морфологии клапана и корня аорты
Стеноз АК • порок сердца, связанный с сужением устья аорты, что создает препятствие для прохождения крови из левого желудочка в аорту (нагрузка сопротивлением)
гемодинамика Затруднение выброса в аорту из ЛЖ приводит к перегрузке объемом и гипертрофии. Синдром «малого выброса» – страдает кровоснабжение мозга и миокарда
жалобы • Долгое время жалоб нет • Головокружения, обмороки на высоте нагрузок • Стенокардия • Одышка при нагрузках • Не характерна тяжелая сердечная недостаточность • Иногда внезапная смерть
Осмотр и пальпация области сердца Верхушечный толчок расширен, усилен, смещен вниз и влево Систолическое дрожание на аортальном клапане
перкуссия Аортальная конфигурация Смещение левой границы относительной сердечной тупости влево
Аускультация и фкг
рентгенография
«ЛЕВОЖЕЛУДОЧКОВЫЕ» ПРИЗНАКИ АОРТАЛЬНЫХ ПОРОКОВ СЕРДЦА Выявление гипертрофии и дилатации левого желудочка с помощью различных методов исследования: ü пальпация верхушечного толчка и перкуссия относительной тупости сердца; ü рентгенологическое исследование (аортальная конфигурация сердца — увеличение левого желудочка, расширение аорты; кальцификация аорты; признаки пассивной венозной гипертензии); ü электрокардиографическое исследование (выявление гипертрофии левого желудочка); Ø эхокардиографическое исследование: § величина полости левого желудочка § толщина задней стенки левого желудочка и межжелудочковой перегородки (гипертрофия ЛЖ).
Источник: https://present5.com/sindromy-pri-zabolevaniyax-serdechno-sosudistoj-sistemy-sindrom-serdechnoj/
Нарушение работы сердечно-сосудистой системы причины, способы диагностики и лечения
Нарушение работы сердечно-сосудистой системы — проявление группы заболеваний, которые затрагивают мышечные ткани сердца и сосудистые каналы. Изначально большинство больных списывают симптомы нарушения функции системы сердца и сосудов на переутомление и ведение неправильного образа жизни. Заболевания обнаруживаются поздно и заниматься лечением труднее. При обнаружении симптомов нарушенной работы органов сердечно-сосудистой системы требуется записаться на прием к врачу.
статьи
Причины нарушения в работе сердечно-сосудистой системе
К нарушению в деятельности сердца приводят следующие факторы:
- ишемическая болезнь сердца, характеризуется нарушением кровообмена в области миокарда, провоцирует кислородное голодание. Сопровождается болезненными ощущениями давящего или ноющего характера, которые усиливаются при эмоциональных потрясениях. Усиливается работа потовых желез, развивается одышка, возможна тошнота и рвота. Больной становится более раздражителен, страдает от приступов паники:
- артериальное повышение давление выше допустимых пределов, характеризуется слабостью, затруднением речи, мельканием мошек перед глазами, шумом в ушах. Увеличивается частота возникновения мигреней, развивается на фоне вирусных болезней, может иметь наследственных фактор;
- ревмокардит, характеризуется нарушением в работе клапанов сердечной системы. Изначально развиваются болезненные ощущения суставных тканей, появляется отечность, повышается температура тела, развивается тошнота. Возбудитель болезни — стрептококки;
- кардиомиопатия, характеризуется нарушением работы сердечной мышцы, на первоначальных этапах развития болезни симптоматика отсутствует. Смертность от заболевания — 50 %. Требуется обратиться к врачу при бледности кожных покровов, быстрой утомляемости, отечности, приступах головокружения, нарушении сердечного ритма. Развивается при интоксикации организма, хроническом алкоголизме, гипертонии артериальных сосудов;
- аритмия, характеризуется изменением частоты сердечных сокращений. Сопутствующие симптомы — замирание сердца или чрезмерно активная работа, обмороки, приступы головокружения, стенокардия. Развивается при инфекционных и воспалительных заболеваниях;
- атеросклеротическое поражение сосудов, характеризуется скоплением холестерина в бляшках, провоцируется закупорка артерии, нарушается кровообращение, риск возникновения увеличивается при частом потреблении пищи быстрого приготовления;
- кардиосклероз, характеризуется разрастанием соединительных волокон, нарушается работа клапанов сердца. Развивается на фоне инфекционных заболеваний;
- инфаркт миокарда — опасное для жизни состояние, характеризуется закупоркой коронарного артериального канала. Нарушается кровообмен в головном мозгу и сердечной системе. Требуется госпитализация больного. Прогноз благоприятный при своевременно оказанной помощи. Развивается на фоне употребления спиртных напитков, курения, а также при высокой концентрации холестерина в сосудах;
- инсульт, характеризуется нарушением кровообмена в головном мозге. Провоцируется отмирание клеток нервной системы. Чаще приводит к летальному исходу. При своевременной помощи остается большая вероятность остаться инвалидом. Один из первых признаков — онемение лицевой части, верхних и нижних конечностей;
- заболевания крови, например, тромбоэмболия легочной артерии. Характеризуется уменьшением или исчезновением просвета артериального канала. Чаще приводит к резкой смерти больного;
- физические повреждения сосудов;
- избыточная масса тела;
- недостаточные физические нагрузки;
- риск прогрессирование сердечных патологий увеличивается в процессе вынашивания ребенка;
- процесс старения;
- неправильно составленный рацион питания, высокая концентрация жиров, сахара, химических добавок;
- загрязненная окружающая среда;
- частые стрессовые ситуации;
- ранее перенесенные инфаркты.
Виды нарушений сердечно-сосудистой системы
Выделяют следующие виды нарушения деятельности системы сердца и сосудов:
Врожденные нарушения сердечно-сосудистой системы
Заболевание прогрессирует у малыша в утробе матери.
Приобретенные нарушения сердечно-сосудистой системы
Болезнь развивается при жизни под воздействием негативных факторов.
Проявления нарушения работы сердечно-сосудистой системы
- Кашель, который не связан с простудой или гриппом и не проходит после приёма отхаркивающих препаратов;
- рассеянность, быстрая утомляемость, постоянное беспокойство без причины и проблемы со сном;
- бледность, синеватый оттенок щёк, носа, губ, конечностей;
- повышение температуры и лихорадка;
- скачки давления, с повышением выше 140/90 или снижением до отметок 110/70;
- редкий, меньше 50 ударов в минуту пульс, или частый, больше 90-100 ударов;
- отёчность в конечностях, которая усиливается к концу дня;
- одышка, чувство нехватки воздуха;
- боль в спине между лопатками, в плече или левой руке.
Методы диагностики
При обращении в клинику доктор изначально проводит внешний осмотр пациента, собирает анамнез. Для составления курса лечения устанавливают причину нарушений сердечно-сосудистой системы.
Пациенту назначается ряд диагностических процедур: электрокардиография, электрофизиологическое исследование, нагрузочный тест, рентген, компьютерная томография, МРТ, катетеризация сердечной системы, установка ЭКГ на сутки.
В сети клиник ЦМРТ используются следующие методы:
К какому врачу обратиться
Если вас беспокоит боль под лопаткой, одышка, повышенное давление, обратитесь к кардиологу. Врач подберет лечение сам, а при необходимости привлечёт к терапии флеболога или кардиохирурга.
Лечение нарушений сердечно-сосудистой системы
Тактика лечения зависит от причины нарушенной деятельности системы сердца и сосудов.
Чтобы избавиться от болей и вернуть функциональность при атеросклерозе назначают лекарства, вносят корректировки в рацион питания, составляют режим сна и отдыха. При необходимости назначают хирургическое лечение.
Чаще вылечить заболевание удается при помощи корректировки образа жизни и медикаментозных средств. В сети клиник ЦМРТ для устранения причины нарушений сердечно-сосудистой системы применяют:
Последствия
При отсутствии лечения возможно дальнейшее развитие заболевания, что провоцирует сердечную недостаточность и летальный исход.
Профилактика нарушений сердечно-сосудистой системы
Чтобы избежать нарушения работы сердца и сосудов следует придерживаться следующих правил:
- отказаться от употребления спиртных напитков, курения, приема наркотических препаратов;
- ежедневно заниматься физической культурой;
- избегать ожирения;
- придерживаться сбалансированного рациона питания, потреблять больше фруктов и овощей, снизить количество жиров животного происхождения;
- своевременно проходить профилактические осмотры в клинике;
- избегать стрессовых ситуаций;
- контролировать давление в артериальных сосудах;
- при развитии симптомов нарушения в работе сердца или сосудов своевременно записаться на прием к врачу.
Источник: https://cmrt.ru/simptomy/narushenie-raboty-serdechno-sosudistoy-sistemy/
Расспрос больных с заболеваниями сердечно–сосудистой системы
- ОБСЛЕДОВАНИЕ БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ
- Расспрос больных с заболеваниями сердечно–сосудистой системы
- При расспросе больного с заболеванием сердечно-сосудистой системы обращают внимание на общие и кардиальные жалобы.
Ряд заболеваний сердца проявляется общими симптомами: повышение температуры тела от субфебрильной (миокардит, ревмокардит) до высокой лихорадки (острый эндокардит), слабость, утомляемость, раздражительность.
Для артериальной гипертензии характерны головная боль, шум в ушах, головокружение, нарушения зрения в виде «мелькания мушек», пятен перед глазами.
Характерным для заболеваний сердечно-сосудистой системы со снижением сократительной способности сердца (сердечная недостаточность) является понижение трудоспособности, переносимости физической нагрузки, особенно в сравнении с предшествующим периодом жизни. Больной устает быстрее и медленнее восстанавливает силы.
Специфические жалобы: одышка, сердцебиение и перебои в работе сердца, боль в грудной клетке.
Одышка смешанного характера является одним из ранних и наиболее постоянных признаков сердечной недостаточности.
Закономерна ее связь с физической нагрузкой. Вначале одышка появляется только при значительной физической нагрузке, а при утяжелении сердечной недостаточности она присутствует и в покое.
Характерно ее усиление в горизонтальном положении, что объясняется затруднением работы дыхательной мускулатуры и движений диафрагмы, а также увеличением количества циркулирующей крови. Поэтому больные при сердечной недостаточности стремятся принять полусидячее положение, а в тяжелых случаях проводят круглые сутки в вынужденном сидячем положении (ортопноэ).
Приступы сердечной астмы развиваются внезапно в виде резкой одышки, не связанной с физическим напряжением, чаще ночью. Больной просыпается с чувством удушья, с ощущением сдавления в груди и вынужден принять сидячее положение. Болей не бывает. Дыхание учащено до 30-40 в минуту. Когда удушье проходит, новая попытка лечь снова вызывает его появление.
При значительной силе приступа астмы сыворотка крови начинает пропотевать в просвет альвеол, и развивается острый отек легкого. Отек легкого начинается в нижних долях, и жидкость, вытесняя воздух из воздухоносных путей, постепенно поднимается выше.
При этом появляется сильный кашель, резко усиливается одышка, на расстоянии слышно клокочущее дыхание больного, в большом количестве выделяется пенистая жидкая мокрота, обычно розового цвета, напоминающая клюквенный мусс.
Одышка типа Чейн-Стокса, связанная с понижением возбудимости дыхательного центра, развивается при заболеваниях сердечно–сосудистой системы, когда нарушается кровоснабжение дыхательного центра (тяжелая степень сердечной недостаточности), а также при местных нарушениях мозгового кровообращения (при атеросклерозе сосудов мозга).
Для нейроциркуляторной дистонии характерно чувство «нехватки воздуха», неудовлетворенность вдохом, особенно в стрессовых ситуациях. Эту жалобу необходимо отличать от истинной одышки.
- Боль является частой жалобой при сердечно-сосудистых заболеваниях.
- При оценке значения боли нужно помнить два основных положения:
- 1) жалоба больного на боли «в сердце» далеко не всегда указывает на то, что боли действительно связаны с поражением сердца. Для выявления происхождения боли необходимо тщательно выяснить характер болей, их локализацию, время и условия их появления;
2) сила боли не соответствует степени патологического процесса, а зависит от индивидуальной реакции на боль, связанной с состоянием центральной нервной системы.
Наибольшее значение имеют приступы стенокардии.Стенокардия является проявлением острой ишемии участка миокарда, возникшей в результате нарушения кровообращения в одной из ветвей коронарных артерий. Для стенокардии типичны определенные признаки болевого синдрома:
· боль локализована за грудиной или несколько влево от нее;
· боль может иррадиировать: чаще в левую руку – вдоль плеча и предплечья по его ульнарной стороне вплоть до четвертого и пятого пальцев, в левую лопатку, в межлопаточное пространство, в шею, в нижнюю челюсть слева. У каждого пациента место иррадиации боли постоянно. Иррадиирующая боль в руке может заменяться парестезиями (ощущение «бегания мурашек»);
- · по характеру боль давящая, сжимающая;
- · развивается приступ стенокардии при физическом напряжении, во время ходьбы, после волнения (стенокардия напряжения). В тяжелых случаях сочетается с аналогичной болью в покое, нередко во время сна (стенокардия покоя);
- · интенсивность боли различна – от умеренной, до очень сильной. В таких случаях больной как бы застывает в том положении, в котором его застал приступ боли, и боится шелохнуться, так как малейшее движение усиливает боль;
- · боль длится от нескольких секунд до 2-5 минут, редко до получаса;
- · исчезает боль в покое, в течение нескольких минут после приема нитроглицерина, что имеет большое диагностическое значение.
Если боль, типичная для стенокардии по своей локализации, иррадиации и характеру, достигает очень большой интенсивности, приступ длится от нескольких часов до 1-2 суток, не проходит при приеме нитроглицерина, это – status anginosus (В.П.Образцов и Н.Д.Стражеско).
Это свидетельствует о длительном полном закрытии просвета одной из ветвей коронарных артерий – чаще всего в результате тромбоза венечной артерии, редко – длительного спазма.
Длительная ишемия участка миокарда в этих случаях ведет к некрозу его ткани и образованию инфаркта миокарда.
Инфаркт миокарда сопровождается также падением артериального давления, развитием явлений сердечной недостаточности.
При остром миокардите боли наблюдаются не всегда. Это могут быть тупые, давящие боли, умеренной интенсивности, не имеющие характера приступов.
При перикардите боли локализуются обычно посредине грудины или по всей проекции сердца, интенсивность их может быть очень сильной.
Они носят колющий или стреляющий характер, усиливаются при движении, кашле, даже при нажиме стетоскопом, могут продолжаться непрерывно несколько дней или появляться отдельными приступами, иррадиация наблюдается редко – в левое плечо.
При слипчивом перикардите боль может появляться при запрокидывании головы назад (напряжение спаек).
Аорталгия — боль связана с раздражением нервных окончаний при поражении аорты (сифилитический аортит), при растяжении аорты (артериальная гипертензия). Боль локализована за грудиной, как при стенокардии, но обычно не иррадиирует, имеет более постоянный характер (усиливаясь при физическом напряжении или волнении), не достигает большой силы.
При вегетативной дисфункции боли локализуются в области верхушки сердца или левого соска, редко иррадиируют в руку, имеют колющий или ноющий характер, могут длиться часами и днями, усиливаются при волнении, но не при физической нагрузке и сопровождаются другими проявлениями общего невроза.
Боли в правом подреберье наблюдаются вследствие застоя крови в печени и растяжения глиссоновой капсулы (недостаточность кровообращения по большому кругу).
При медленно прогрессирующей сердечной недостаточности это может быть чувство тяжести в правом подреберье или тупые, ноющие боли. При остро развивающейся недостаточности (инфаркт миокарда) боли могут быть очень сильными и острыми.
Помимо этого у больного плохой аппетит, тошнота, рвота, вздутие живота, снижение диуреза в связи с расстройством кровообращения в органах брюшной полости.
При поражении артерий ног характерна «перемежающаяся хромота»- сильная боль, внезапно возникающая в икроножных мышцах при ходьбе и заставляющая прекратить движение. Боль вызвана недостаточным кровоснабжением мышц в результате спазма и органических изменений в сосудах.
Сердцебиение(palpitation cordis)и перебоив работе сердца являются субъективным проявлением нарушения частоты или правильности ритма сердца. Сердцебиение служит признаком поражения и слабости сердечной мышцы — недостаточности кровообращения (миокардит, миокардиодистрофия, инфаркт миокарда).
- При заболеваниях сердца сердцебиение усиливается при физической нагрузке, чаще всего параллельно с усилением одышки.
- Оно может возникать рефлекторно без связи с физической нагрузкой при патологии других органов, лихорадке, нейроциркуляторной дистонии.
- Пароксизмальная тахикардия проявляется приступом сердцебиения, не меняющегося при физической нагрузке.
- При выяснении анамнеза заболевания важно установить время появления симптомов поражения сердца, их связь с перенесенными инфекциями (миокардит, ревматизм, инфекционный эндокардит), другими заболеваниями (анемия, тиреотоксикоз), возрастом, физическим перенапряжением.
- Из истории жизни больного обращают внимание на причины, которые могут способствовать возникновению болезни сердца: неблагоприятные условия жизни и работы (пребывание в сыром помещении, нервно–психическое напряжение, малоподвижный образ жизни, переедание), вредные привычки.
- Обращают внимание на протекание беременности, родов, климактерического периода у женщин.
- Выясняют семейный анамнез – наличие патологии сердечно–сосудистой системы у родственников, смертность их в раннем возрасте от этих заболеваний.
Источник: https://megaobuchalka.ru/3/3056.html
Невротические нарушения сердечно-сосудистой системы
Расстройства сердечной деятельности являются наиболее распространенной формой системных психогенных рисцеральных нарушений.
Клиническая картина психогенных нарушений сердечной деятельности при всем ее многообразии представлена в виде следующих основных синдромов, нередко сочетающихся между собой: кардиалгического, нарушения сердечного ритма и сосудистой дистонии (артериальной гипертензии и артериальной гипотензии), причем собственно нейрокардиальные нарушения всегда сочетаются с кардиофобией либо с фиксированными, доминирующими идеями возможной смерти от «остановки», «разрыва» сердца.
Кардиалгический синдром. Болевые ощущения в области сердца, не имеющие черт классической стенокардии, относят в разряд кардиалгии. Клинические проявления этой формы нарушений сердечной деятельности невротической природы могут быть чрезвычайно разнообразными.
Это тупые, ноющие, колющие, пронзающие, давящие, сжимающие, пульсирующие боли, как правило, изменчивые и сочетающиеся в различных вариантах. Ощущения больных почти никогда не бывают однородными, хотя часть больных длительное время испытывают стереотипно одни и те- же симптомы.
В отличие от болей при стенокардии они не носят резкого характера. Локализация болевых ощуще-
ний при кардиалгическом синдроме — чаще всего область верхушки сердца, левого соска и прекардиальнои области. Иногда боли распространяются в левое подреберье и левую подмышечную область, иррадиируют в левое плечо, редко под лопатку и руку.
Боли возникают в связи с эмоциональным напряжением, бывают кратковременными, мимолетными, но могут длиться часами, носить постоянный характер.
Нередко боль в области сердца сопровождается ощущениями «нехватки воздуха» и отсутствием насыщения вдохом, что расценивается больными как факт, несомненно подтверждающий у них признаки сердечной недостаточности.
В ряде случаев возникшая внезапно вслед за эмоциональным напряжением боль в грудной клетке не позволяет больному, ограничивая объем дыхательных движений, совершать глубокие вдохи и полные выдохи, распрямить грудь.
Напуганные «болью в сердце», испытывая страх возможной сердечной катастрофы, такие больные остаются десятки минут в том положении, в котором их застала боль, пока не приедет врач скорой помощи.
Вообще же для больных с невротическими нарушениями сердечной деятельности, в частности кардиалгическим синдромом, характерно двигательное беспокойство, часто они не находят себе места, ажитированы, стонут, вызывают скорую помощь.
Жалобы больных сводятся к настойчивому перечислению отмеченных выше симптомов болевых и неприятных ощущений, причем во многих случаях они четко обозначают место боли. Об испытываемом ими страхе смерти от «остановки» или «разрыва» сердца, порой переходящем в ужас, они обычно не говорят обследующему их врачу-терапевту или кардиологу, склонны диссимулировать психопатологические проявления, будучи глубоко уверенными в том, что, не будь боли «в сердце», не было бы и страха.
Картину тревожно-фобического раптуса обычно удается наблюдать врачам скорой помощи и дежурным врачам поликлиник и стационаров, так как нахождение в медицинском учреждении, присутствие врача быстро сглаживают остроту фобических переживаний. Пациент успокаивается и без ярких невротических проявлений внешне мало чем отличается от органического кардиального больного.
К тому же жалобы его могут в ряде случаев весьма напоминать симптомы атипичной стенокардии, что создает существенные трудности не столько для диагностики, сколько для выбора тактики наблюдения и лечения, поскольку многочисленные кардиологические обследования, помещение в палату для тяжелобольных, назначение строгого постельного режима в значительной мере способствуют ятрогенной ипохондризации.
В то же время безапелляционное утверждение врача после осмотра больного с невротическими сердечно-сосудистыми нарушениями, в том числе с кардиалгией: «У вас ничего нет.
Это нервное, возьмите себя в руки» — расценивается больным как результат невнимательного и даже неквалифицированного отношения к нему как к больному, хотя врач каждый день сталкивается с такими больными и хорошо знает их.
Уже на первых этапах у больного возникает настороженность в связи с появлением необычных для него боле- вых ощущений в области сердца.
Эти ощущения в силу психологической оценки сердца как органа, важнейшего для сохранения жизни, оказываются искаженными в связи с преувеличением опасности заболевания и ведут к возникновению страха смерти, чему в немалой степени способствует информация в СМИ о большой распространенности сердечно-сосудистых заболеваний и их месте в ряду причин смерти. Под влиянием этих опасений и страхов меняется поведение больных. Они начинают контролировать работу своего сердца, прислушиваются к беспокоящим их ощущениям, особенно когда меняется
их интенсивность, постоянно проверяют пульс, измеряют артериальное давление. При отвлечении внимания больные перестают на время испытывать «боли в сердце». Однако вслед за тревожными опасениями, связанными с сердечной деятельностью и фиксацией внимания на области болезненных ощущений, они возникают вновь.
По мере развития болезненного состояния первичный страх смерти от заболевания сердца приводит к появлению вторичных страхов, которые также могут фабулироваться и приобретать характер фобий. Одна группа этих вторичных страхов в своей основе имеет стремление больных уклониться от таких действий, которые, по их мнению, могут ухудшить работу сердца.
Чаще всего это страх физических нагрузок, переохлаждения или перегревания, курения, употребления алкоголя и т. д. Другая группа вторичных страхов заставляет больных избегать ситуаций, в которых невозможно или затруднительно оказание экстренной медицинской помощи. Больные боятся находиться в одиночестве в квартире, посещать кино, театры,магазины.
В тех же случаях, когда в сопровождении родственников они посещают общественные места, то стремятся располагаться в непосредственной близости от выхода.
Появление невротических сердечно- сосудистых нарушений (в том числе кардиалгии) на улицах, площадях, особенно пустынных, способствует формированию у больных навязчивого страха открытых пространств — агорафобии.
Многие больные систематически пользуются валидолом и другими средствами «от сердца» и стараются постоянно иметь их при себе, несмотря на то что эти препараты им мало помогают.
Навязчивые страхи имеют яркий, образный характер. Своеобразием синдрома является то, что лишь в части случаев фобия проявляется в классическом виде с полной критикой и пониманием необоснованности своих страхов. Нередко на высоте аффекта критика утрачивается.
Помимо развития кардиофобического синдрома на фоне длительно существующих или достаточно выражен-ных болевых и других неприятных ощущений в области сердца, у части больных фобический синдром формируется довольно остро.
Пусковым моментом обычно является состояние «дурноты» после однократного приема алкоголя, перегревания, реже идентификация себя с заболевшим или внезапно умершим человеком с последующей фиксацией внимания на деятельности сердца, на своих заболеваниях в прошлом, в результате ознакомления с медицинской литературой и т. д. У некоторых больных первые приступы сердцебиения включаются в картину, напоминающую вегетативно-диэнцефальные кризы. Яркое и острое начало болезни приводит к тому, что пациенты почти с первого дня заболевания обращаются за медицинской помощью, и в ряде случаев их направляют в стационары терапевтического профиля. Помещение в стационар, знакомство со страданиями тяжелых сердечных больных приводят к быстрому и стойкому формированию фобии и фиксации страхов. У многих больных с кардиофобическим синдромом отмечается нарушение сна в связи со страхом уснуть и не проснуться. Положение в постели они занимают чаще на правом боку, сетуя на то, что на левом усиливается боль «в сердце» и не хватает воздуха.
Кардиофобический синдром часто сопровождается вегетативными расстройствами в виде лабильности пульса, учащения и углубления дыхания, лабильности вазомоторных реакций кожи, гипергидроза.
Синдром нарушения сердечного ритма. Психогенные расстройства-сердечного ритма проявляются чаще всего учащенным сердцебиением.
Примерно в половине случаев этому соответствует и объективно устанавливаемая тахи-кардия. Ощущения сердцебиения могут не сопровождаться учащением пульса или изменением сердечного ритма, т. е.
имеют чисто субъективный характер. При этом больные чувствуют отчетливые удары сердца. Им
неприятны эти ощущения, часто они мешают спать, так как усиливаются в постели, особенно при положении на левом боку.
Нередко в состоянии физического покоя, в условиях, облегчающих возможность сосредоточения на своих ощущениях, сердцебиение становится особенно мучительным. Оно может быть как приступообразным, так и постоянным.
При невротической тахикардии число сердечных сокращений в минуту не превышает 110—120 и связано с эмоциональным, а не физическим напряжением.
Замедление ритма сердечных сокращений (менее 60 в 1 мин) при неврозах встречается редко. Оно сочетается, как правило, с другими симптомами: понижение кровяного давления, головокружение, усиление перистальтики кишечника, покраснение кожи и ощущение жара, стойкий красный дермографизм.
Больные испытывают ощущение замирания в области сердца, его остановки, нехватку воздуха, достигающую в ряде случаев ощущение удушья, тошноту и потливость.
Часть больных с невротической брадикардией, возникающей при аффективных состояниях, воспринимает ее как «ужасное сердцебиение», чем нередко вводит в заблуждение терапевтов, обнаруживающих при объективном исследовании противоположную картину.
Экстрасистолия, преимущественно желудочковая, встречается при неврозах с сердечно-сосудистыми нарушениями относительно редко. Клиническая картина этой формы сердечной аритмии выражается в ощущениях перебоев, толчков в груди, легкого головокружения и нехватки воздуха с последующим приливом крови к голове.
Больные, напуганные ощущением остановки сердца, со страхом начинают прислушиваться к его работе, постоянно перепроверяют пульс. Зафиксировав мучительное ощущение замирания в области сердца, испытывая тревогу и страх смерти, больные теряют покой. Двигательная же активность обычно приводит к исчезновению экстрасистол, что способствует формированию у пациентов страха собственной постели, страха уснуть и не проснуться, выраженного кардиофобического синдрома.
Сосудистая дистония. Артериальная гипертензия при неврозах характеризуется нестойкостью повышения давления, в основном систолического, которое меняется в
связи с психотравмирующими обстоятельствами, малой эффективностью традиционных гипотензивных средств и хорошей — транквилизаторов и психотерапии, отсутствием характерных для гипертонической болезни изменений на глазном дне и ЭКГ.
Редко систолическое давление превышает 150—160 мм рт. ст., а диастолическое — 90—95 мм рт. ст.
Характерными симптомами являются раздражительность, общая слабость, утомляемость, нарушение сна, головная боль, боль в области сердца типа кардиалгии и нарушения сердечного ритма, чаще тахикардия.
Жалобы больных на головную боль могут напоминать таковую при гипертонической болезни, однако в части случаев, указывая на пульсирующий характер боли, пациенты отмечают при этом шум и свист в ушах, сжатие головы (типа «каски»), появление тумана в глазах, «мушек», головокружение.
Постоянное прислушивание к ощущениям, исходящим из сосудов и внутренних органов, перепроверка артериального давления при малейшем подозрении на изменения своего состояния приводят к тому, что нередко больные достигают большой точности в его определении.
В большинстве случаев они опасаются даже небольшого его повышения, при этом их охватывают тревога и страх развития инсульта.
Особенно боятся они таких симптомов начинающегося паралича, как онемение и слабость в конечностях, и нередко находят их у себя, но чаще в виде расстройств чувствительности по типу чулок и пер- чаток. В отдельных случаях развивается картина истерического моно- или гемипареза.
Характерным для невротической артериальной гипертензии является сочетание различных функциональных кардиоваскулярных нарушений, сопровождающихся фобическим и ипохондрическим синдромами.
Артериальная гипотензия при неврозах проявляется стойким снижением кровяного давления до 105—90/60— 50 мм рт. ст. При этом отмечается лабильность цифр давления и пульса, а также других вегетативных проявлений в зависимости от времени суток, температуры окружающей среды, положения тела больных, их эмоционального состояния.
На фоне полиморфных симптомов со стороны сердечно-сосудистой, дыхательной, пищеварительной и других систем выделяются жалобы больных на головную боль, головокружение, общую слабость.
Головная боль (тупая, давящая), локализованная чаще в височных и лобно-теменных областях, обычно возникает к полудню, постепенно усиливаясь и сопровождаясь головокружением, пошатыванием, тошнотой.
Перегревание, нахождение в душном, плохо проветриваемом помещении, езда в транспорте, особенно при многочисленных поворотах и ускорениях, способствуют ухудшению состояния и даже появлению обмороков. Во многих случаях развивается страх потерять сознание, особенно в людных местах, страх езды в транспорте.
Астенический и ипохондрический синдромы при невротической гипотензии отражают высокую степень тревожности, внушаемости и самовнушаемости этих больных, склонность к ятрогениям.
С этим обстоятельством особенно приходится считаться в случаях, когда у пациентов на фоне жалоб на общую слабость, артралгию, кардиалгию, одышку в покое объективно выявляются приглушение первого тона, нежный систолический шум на верхушке сердца, неспецифические изменения ЭКГ.
Необоснованно назначаемые консультации ревматолога и даже кардиохирурга могут приводить к развитию стойкой ипохондрии.
Можно отметить особенности клинических проявлений сердечно-сосудистых дисфункций при основных формах неврозов. Более яркие, демонстративные расстройства, характерные для истерического невроза вообще, отмечаются и в случаях сердечно-сосудистых нарушений.
Тенденция к значительному уменьшению выраженности грубых истерических симптомов (припадки, параличи, амавроз и др.
) в последние десятилетия сменилась ростом висцеровегетативных расстройств, в числе которых значительное место занимают ставшие «модными» нарушения, имитирующие сердечные приступы, церебрально- сосудистую недостаточность («спазмы сосудов головного мозга»).
Демонстративная одышка, онемевшие и часто сведенные судорогой руки, которые надо согревать и растирать, дрожание всего тела, полуобморочные состояния, громкие стенания о нестерпимой боли «в сердце» и др.
— весь этот истерический рисунок поведения, возникший в связи с психотравмирующими обстоятельствами, убеждает членов семьи или сослуживцев в том, что у больного «плохо с сердцем». Вегетативные кризы при истерии часто выступают в виде своеобразного эквивалента судорожного припадка, сопровождаясь дрожанием всего тела, обычно при небольшом повышении кровяного давления и учащении пульса. Нередко именно больные истерией предъявляют жалобы на «ужасное сердцебиение» при нормальном и даже замедленном ритме сердечных сокращений.
У больных истерией сосудистая дистония по гипотоническому типу проявляется наклонностью к частым полуобморрчным (но не обморочным) состояниям, которые трактуют как «сердечные приступы» или «спазмы сосудов головного мозга», что нередко с успехом используется больными в качестве средства для достижения той или иной выгоды.
Для сердечно-сосудистых дисфункций при неврозе навязчивых состояний характерно интенсивное обрастание их фобическими и ипохондрическими проявлениями.
Как правило, вслед за возникшим кардиофобическим или танатофобическим синдромом со временем развиваются вторичные страхи, особенно страх замкнутого и открытого пространств — клаустро- и агорафобия.
Больные боятся одни оставаться дома, пользоваться лифтом, ходить по улицам.
При неврастении сердечно-сосудистые расстройства выступают на характерном фоне астенических симптомов: повышенной утомляемости, нарушении сна, эмоциональной лабильности с преобладанием пониженного настроения.
Отмечается большая выраженность вегетативных нарушений, особенно пароксизмальных.
Для кардиалгического синдрома при неврастении типичен упрощенный характер боли, локализованной в области левого соска или прекардиальной области, — продолжительной давяще-ноющей или кратковременной колющей.
Объективно выявляемые нарушения сердечного ритма (тахикардия, брадикардия, экстрасистолия), как и колебания давления при артериальной гипертензии и гипотензии, обычно более значительны, чем при других формах неврозов — истерии и неврозе навязчивых состояний, а фобические проявления менее выражены.
Источник: https://cvyk.pl.ua/blog/54-nevroticheskie-narusheniya-serdechno-sosudistoj-sistemy.html
Основные признаки и симптомы заболеваний сердечно-сосудистой системы
При наличии сердечно-сосудистых заболеваний больные жалуются на одышку, сердцебиение, перебои в работе сердца, боли в области сердца и за грудиной, отеки, кашель, головная боль.
Одышка — частая и нередко основная жалоба больных с недостаточностью кровообращения, ее возникновения обусловлено чрезмерным накоплением в крови углекислоты и уменьшением содержания кислорода в результате застойных явлений в малом круге кровообращения.
В начальной стадии «недостаточности кровообращения больной испытывает одышку только во время физической нагрузки. В случае прогрессирования сердечной недостаточности одышка становится постоянной и не исчезает в состоянии покоя.
От одышки отличают приступы удушья, характерные для сердечной астмы, которые возникают чаще всего внезапно, в состоянии покоя или через некоторое время после физической перегрузки или эмоционального перенапряжения.
Они являются признаком острой недостаточности левого желудочка сердца и наблюдаются у больных острым инфарктом миокарда, с пороками сердца и высоким артериальным давлением (АД). Во время такого приступа больные жалуются на крайнюю нехватку воздуха.
Часто в них очень быстро развивается отек легких, который сопровождается сильным кашлем, появлением клокотания в груди, выделением пенистой жидкости, мокроты розового цвета.
Сердцебиение — ощущение сильных и частых, а иногда неритмичных сокращений сердца. Оно обычно возникает при частых сокращениях сердца, но может ощущаться у лиц без нарушений сердечного ритма.
При наличии патологии сердца сердцебиение может быть признаком функциональной недостаточности миокарда у больных такие заболевания, как миокардит, инфаркт миокарда, пороки сердца и т.д..
Часто это неприятное ощущение возникает у больных с нарушением сердечного ритма (пароксизмальная тахикардия, экстрасистолия и т.д.). Однако нужно знать, что сердцебиение не всегда являются прямым признаком заболевания сердца.
Оно может возникать и вследствие других причин, например гиперфункции щитовидной железы, анемии, лихорадки, рефлекторно вследствие патологии ЖКТ и желчных путей, после употребления некоторых лекарств (эуфиллина, атропина сульфата).
Поскольку сердцебиение бывает связанным с повышенной возбудимостью нервного аппарата, который регулирует сердечную деятельность, оно может наблюдаться у здоровых людей при значительной физической нагрузки, волнения, в случае злоупотребления кофе, алкоголем, табаком. Сердцебиение бывает постоянным или возникает внезапно в виде приступов, например проксимальной тахикардии.
Часто больные жалуются на ощущение «перебоев» в сердце, которые сопровождаются ощущением замирания, остановки сердца и преимущественно связаны с такими нарушениями сердечного ритма, как экстрасистолическая аритмия синусно-артериальная блокада.
С особым вниманием нужно относиться к больным, которые жалуются на боль в области сердца и за грудиной, что наблюдается при течении различных заболеваний.
Он может быть вызван нарушением коронарного кровообращения (чаще всего возникает при развитии стенокардии или инфаркта миокарда), заболеваниями перикарда, особенно острым сухим перикардитом; острым миокардитом, неврозом сердца, поражениями аорты.
Однако следует знать, что нередко больные жалуются на «боль в области сердца» или «боль в сердце», когда поражаются органы и ткани, окружающие сердце, в частности ребра (ушиб, перелом, периостит, туберкулез), межреберные мышцы (миозит), межреберные нервы (невралгия, неврит), плевра (плеврит).
Болье в сердце
Течение различных заболеваний сердца характеризуется болью, имеет разный характер, поэтому при расспросе больного нужно подробно выяснить его точную локализацию, место иррадиации, причины и условия возникновения (физическое или психоэмоциональное перенапряжение, появление в покое, во время сна), характер ( колючий, сжимающий, жгучий, чувство тяжести за грудиной), продолжительность, от чего он проходит (от остановки во время ходьбы, после принятия нитроглицерина т.п.). Часто наблюдают боли, обусловленные ишемией миокарда, возникающей вследствие недостаточности коронарного кровообращения. Этот болевой синдром называется стенокардией. В случае развития стенокардии боль локализуется обычно за грудиной и (или) в проекции сердца и иррадиирует под левую лопатку, шею и левую руку. Преимущественно его характер сжимающий или жгучий, его возникновение связано с физическим трудом, ходьбой, в частности с подъемом вверх, с волнением. Боль, длится 10-15 минут, прекращается или уменьшается после приема нитроглицерина.
В отличие от боли, отмечается при стенокардии, боль, возникающая при инфаркте миокарда, бывает значительно интенсивнее, длительной и не проходит после приема нитроглицерина.
У больных миокардитом боль имеет непостоянный, конечно неинтенсивный, тупой характер. Иногда он усиливается при физической нагрузке. У больных перикардитом боль локализуется посередине грудины или на всей области сердца.
Она колючая или стреляющая характер, может быть длительным (несколько суток) или появляться в виде приступов. Эта боль усиливается при движении, кашле, даже нажатия стетоскопом.
Боль, связанная с поражением аорты (аорталгия), обычно локализуется за грудиной, имеет постоянный характер и не отмечается иррадиацией.
Для невроза наиболее характерна локализация боли на верхушке сердца или чаще в левой половине грудной клетки. Эта боль имеет колючий или ноющий характер, бывает длительной — может не исчезать в течение часов и дней, усиливается при волнении, но не во время физической нагрузки и сопровождается другими проявлениями общего невроза.
Больных с заболеваниями сердца может беспокоить кашель, причиной которого является застой крови в малом круге кровообращения. В этом случае обычно отмечается сухой кашель, иногда выделяется небольшое количество мокроты. Сухой, часто надрывный кашель наблюдается в случае увеличение сердца, главным образом, левого предсердия при наличии аневризмы аорты.
Кровохарканье у больных заболеваниями сердца в большинстве случаев бывает вызванным застоем крови в малом круге кровообращения и облегченным выходом эритроцитов из растянутых кровью капилляров в просвет альвеол, а также разрывом мелких сосудов бронхов. Чаще кровохарканье наблюдают у больных стенозом левого атриовентрикулярного отверстия и тромбоэмболии легочной артерии. В случае прорыва аневризмы аорты в дыхательные пути возникает профузное кровотечение.
Отеки, как одышка, является наиболее частой жалобой больных с заболеваниями сердца в стадии декомпенсации.
Они появляются как симптом венозного застоя в большом круге кровообращения и сначала определяются лишь во второй половине дня, обычно вечером, на тыльной поверхности стоп и в области лодыжек, а за ночь исчезают.
В случае прогрессирования отечного синдрома и накопление жидкости в брюшной полости больные жалуются на тяжесть в животе и увеличение его размеров. Особенно часто отмечается тяжесть в области правого подреберья вследствие застоя в печени и ее увеличения.
В связи с нарушением кровообращения в брюшной полости, кроме указанных признаков, у больных могут отмечаться плохой аппетит, тошнота, рвота, вздутие живота, расстройства стула. По этой же причине нарушается функция почек и снижается диурез.
Головная боль (цефалгия) может быть проявлением повышения артериального давления. В случае осложнения гипертонической болезни — гипертонического криза — головная боль усиливается, сопровождается головокружением, шумом в ушах, рвотой.
При наличии заболеваний сердца (эндокардит, миокардит и др.
) больные жалуются на повышение температуры тела, чаще до субфебрильных цифр, но иногда может быть и высокая температура, которая сопровождает инфекционный эндокардит.
Расспрашивая больных, необходимо уточнять, в какое время суток повышается температура тела, сопровождается ее повышение ознобом, профузным потоотделением, как долго удерживается лихорадка.
Кроме вышеупомянутых основных, наиболее важных жалоб, больные могут отмечать наличие быстрой утомляемости, общей слабости, а также снижение работоспособности, раздражительностью, нарушением сна.
Источник: https://nmedicine.net/osnovnye-priznaki-i-simptomy-zabolevanij-serdechno-sosudistoj-sistemy/
Нарушения в работе сердечно-сосудистой системы: симптомы
Существует множество причин, которые непосредственно влияют на нарушение работы сердечно-сосудистой системы, они обычно проявляются похожими симптомами.
Изначально могут не причинять ощутимого дискомфорта и даже не замечаются больным, просто списываются на последствия определённого образа жизни.
Очень часто симптомы усталости или головную боль приписывают недосыпанию или другим сопутствующим болезням.
Более ощутимая стенокардическая боль — распространенный симптом, который часто является предвестником таких болезней сердца как ИБС и инфаркт. Объясняется это нарушением кровоснабжения сердца из-за спазма, что влечет острую боль.
Кроме того, перебои в работе моторчика человеческого организма характеризуются учащенным сердцебиением в спокойном состоянии, что свидетельствует о сбое нормального ритма сердечных сокращений. Это сопровождается одышкой не только после физической нагрузки, но и в спокойном состоянии.
Давление может быть как сильно повышенным, что опасно из-за вероятности кровоизлияния в мозг, так и пониженным, что характеризуется бледностью кожи и головокружениями.
В любом случае нужно следить за состоянием здоровья и обязательно при обнаружении этих симптомов проконсультироваться у врача.
Сердечно-сосудистая недостаточность: симптомы и лечение
Из-за неспособности перекачивать достаточное количество крови возникает сердечно-сосудистая недостаточность. Сбой этого механизма характеризуется рядом симптомов, которые изначально возникают только при чрезмерных нагрузках. Одними из них являются одышка и частое сердцебиение.
Больной часто ощущает усталость и слабость. Эти симптомы могут в дальнейшем прогрессировать и проявляться в состоянии покоя. В результате во второй половине дня, например, наблюдается отечность ног. Кровь, что застаивается, провоцирует неприятные ощущения и боли в груди.
Симптомы сердечно-сосудистой недостаточности вносят много негативных воздействий на организм и требуют незамедлительного лечения. Для этого доктору сперва следует определить причины болезни и их устранить. Прибегают к помощи фармакологических средств.
В критических случаях требуется хирургическое вмешательство.
Влияние курения на сердечно-сосудистую систему при сердечно-сосудистой недостаточности
Не зря курение называют вредной привычкой, ведь о его негативных свойствах немало сказано. Никотин пагубно влияет на сосуды, вызывает их спазм, образование атеросклеротических бляшек, нарушает частоту сердечных сокращений. Все это может привести к сердечной недостаточности.
Другими словами, влияние курения на сердечно-сосудистую систему самое непосредственное и в случае уже имеющегося заболевания может его только обострить. Курение вызывает уменьшение функциональности сердца и часто становится причиной кровоизлияний в мозг, помните это.
Источник: https://MedAboutMe.ru/zdorove/publikacii/stati/kardiorisk/narusheniya_v_rabote_serdechno_sosudistoy_sistemy_simptomy/