При беременности в организме женщины наблюдаются физиологические изменения. Все системы начинают усиленно выполнять свои функции, направленные на сохранение плода. На определенном этапе такая работа нарушается.
Нередко это происходит с сердечно-сосудистой системой. Если у женщины выявляется аритмия при беременности, то она должна находиться под наблюдением.
Совместно с акушером-гинекологом составляется план ведения пациентки и ее родоразрешения.
Причины возникновения аритмии при беременности
- пороки;
- ишемическая болезнь;
- кардиомиопатия;
- миокардит;
- сердечная недостаточность;
- артериальная гипертензия;
- патология щитовидной железы;
- дисфункция нервной системы (вегетососудистая дистония);
- сахарный диабет;
- заболевания надпочечников;
- нарушенный обмен веществ;
- патология дыхательной системы;
- недостаток солей калия, магния и натрия;
- прием некоторых групп лекарственных препаратов;
- наследственная предрасположенность;
- интоксикация алкоголем и другими токсинами.
Эмоциональные и чрезмерные физические нагрузки относят к предрасполагающим факторам такого состояния. При несоблюдении режима может появиться аритмия у беременных женщин. В легкой степени тяжести многие из них чувствуют себя удовлетворительно. Отклонения обнаруживают впервые при плановом обследовании, на приеме у гинеколога.
Пороки
Сердечный порок нередко впервые обнаруживается у беременных при прохождении планового обследования. Патология сопровождается анатомическими изменениями в строении органа. При врожденном происхождении заболевания чаще отмечаются нарушения в перегородках, соединяющих предсердия и желудочки. Встречаются сосудистые пороки, при которых сужается просвет и нарушается кровоток.
Аритмия во время беременности часто спровоцирована врожденной патологией – это тетрада Фалло. Она сочетает в себе стеноз легочной артерии, аномальное положение аорты, дефект в перегородке между желудочками и гипертрофию (увеличение кардиомиоцитов в размере) миокарда в левой полости.
Большая часть женщин, еще до зачатия плода, уже знает о своем заболевании. Диагноз устанавливается в детстве, если патология имеет врожденное происхождение. Девочка с раннего возраста состоит на диспансерном наблюдении. При планировании беременности она проходит ряд исследований. Это дает возможность выбрать тактику ведения для каждой пациентки индивидуально.
Артериальная гипертензия
Практически у 8% женщин отмечается аритмия сердца при беременности, в сочетании с артериальной гипертензией.
Диагноз может стать основной причиной для нарушения мозгового кровообращения, гибели плода или отслойки сетчатки. Заболевание опасно и для матери, и для ребенка. В ранние сроки физиологические процессы в плаценте нарушаются.
Дефицит кислорода, питательных веществ и накопление токсинов приводит к гипоксии и замедлению развития плода.
Симптомы и опасные признаки
Беременная женщина в этом периоде наиболее восприимчива к негативным воздействиям. Сердце и другие органы работают, испытывая большую нагрузку. Синусовый ритм длительное время сохраняется, и орган самостоятельно выполняет свои функции. Через определенный период появляются первые изменения различной степени выраженности.
При отсутствии помощи, женщины отмечают у себя следующие симптомы:
- учащенное сердцебиение, которое ощущается в покое;
- головокружение;
- ускоренный пульс;
- одышка.
Такой ритм называется экстрасистолическим, и это является нормой. Патологическим считается состояние, когда нарушается самочувствие женщины. Отсутствие помощи может привести к последствиям, опасным для развития плода.
Влияние аритмии на плод
Нарушение в работе миокарда легкой степени тяжести не представляет опасности для ребенка. За состоянием малыша и будущей мамы ведется контроль. При прогрессировании женщину необходимо лечить в стационаре.
Аритмия при беременности приводит к нарушению кровообращения плода. В процессе поступления питательных веществ, кислорода и выведения токсических соединений, возникают сбои. Это создает угрозу для развития ребенка и его жизни.
В ранний или более поздний срок беременности такое состояние опасно. Нарушение сердечного ритма при отсутствии лечения приводит к следующим исходам:
- Угроза выкидыша.
- Гипоксия плода.
- Поздний токсикоз.
- Осложненные роды (кровотечение, нарушение сократимости матки).
Ранняя терапия позволяет своевременно избежать осложнений и выявить риски для развития малыша.
Диагностика аритмии
Сложности появляются с теми женщинами, которые редко наблюдаются у врача в течение всего периода вынашивания ребенка, или не придерживаются назначений. Важно уже в ранний срок пройти необходимые исследования. Диагноз «аритмия» устанавливается после получения результатов следующих процедур:
- Осмотр и опрос. Оцениваются жалобы, их динамика, состояние женщины при объективном обследовании.
- Информация, полученная из анамнеза жизни. Важно проследить наследственную предрасположенность, перенесенные заболевания, уровень труда и отдыха.
- Показатели биохимического анализа. Сделать исследование женщина должна натощак. Для получения развернутого результата сдается кровь и моча.
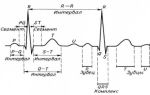
- ЭКГ (электрокардиография).
- Суточное мониторирование ЭКГ. При необходимости женщине устанавливается портативный аппарат. В течение всего дня и ночи он регистрирует данные, которые затем оценивает врач.
- ЭхоКГ (эхокардиография). Облегчает кардиологу задачу в поиске причины появления аритмии. Исследование дает полную картину о состоянии миокарда, кровотока. Выраженные или незначительные нарушения удается обнаружить при возникновении сложностей в постановке диагноза.
- МРТ (магнитнорезонансная томография). К такому методу диагностики обращаются при невозможности выполнения перечисленных выше. Последний вариант считается наиболее современным и простым в применении.
После проведения исследования врач назначает лечение. По возможности используется немедикаментозная терапия. Наличие фибрилляции или мерцательной аритмии является показанием для комплексного подхода на весь период беременности. По необходимости она продолжается и после родов.
Лечение
Нельзя заниматься самолечением, когда женщине поставлен диагноз «аритмия у беременных». Что делать дальше – решит врач. Тактика ведения имеет определенные отличия, по сравнению с пациентками вне периода вынашивания плода. При любой степени тяжести назначается диетотерапия. Будущей матери необходимо соблюдать следующие рекомендации:
- Употреблять в пищу ежедневно свежие фрукты и овощи.
- Ограничить сладкую, жирную пищу. Полностью исключают из рациона острые, копченые блюда.
- Соблюдать режим труда и отдыха. Физические нагрузки должны быть дозированными.
- Употреблять витамины только после разрешения врача.
Положительный эффект дают физиотерапевтические процедуры, иглоукалывание. При необходимости назначается медикаментозное лечение (антиаритмические и седативные средства на растительной основе). До 8 недели беременности риск развития осложнений выше, чем в поздние сроки. Важно учитывать причины появления аритмии.
При тяжелой степени требуется хирургическая коррекция (абляция). Оптимальный срок для проведения терапии – 25-30 недель беременности. По жизненным показаниям пациентка может быть направлена на любом сроке в операционную.
Прогноз
При раннем обращении женщины к врачу и проведения всего комплекса исследований удается состояние стабилизировать. Неэффективность терапии считается показанием для хирургического лечения. Такой способ коррекции позволяет сохранить здоровье пациентки и избежать негативного влияния на развивающийся плод.
Аритмия при беременности требует внимательного отношения. Девушка должна находиться на постоянном контроле. Лечение начинают с немедикаментозного подхода. По показаниям назначаются лекарства. Сначала вводят минимально допустимые дозировки, чтобы избежать риска присоединения осложнений.
Источник: https://MirKardio.ru/bolezni/sboi-ritma/aritmiya-pri-beremennosti.html
Методы лечения аритмии во время беременности, лекарства, сердце
Что делать если при беременности был поставлен диагноз «аритмия»? Что способствует возникновению перебоев в сердце при беременности? Эти и многие другие вопросы беспокоят будущих мамочек, которые столкнулись с данной проблемой. Ответы на них далее в статье.
Что такое аритмия
Аритмия при беременности – патологические изменения в сердечном ритме и проводимости волокон миокарда. Сопровождается нарушением силы мышечных сокращений, частоты.
Аритмия у беременных возникает вследствие следующих причин:
- наличие структурных и функциональных пороков сердца у женщины;
- наличие операций на миокарде в прошлом;
- патологии вегетативной нервной системы;
- увеличенный тонус симпатического отдела нервной системы;
- неправильная работа желудка и пищеварительного тракта;
- изменения в работе эндокринной системы;
- нарушения метаболизма;
- патологии дыхательной системы;
- неправильное питание, которое включает большое количество жирных и жаренных продуктов;
- употребление спиртосодержащих напитков;
- анемия беременных;
- острые формы токсикоза.
Спровоцировать изменение в сокращения сердечной мышцы может практически любой внешний фактор.
Женщины с врожденными патологиями сердца более склонны к отклонению и относятся к группе риска.
Во время беременности аритмия чаще всего возникает из-за изменений, которые происходят в гормональной системе.
Виды аритмии
В кардиологической практике выделяют несколько видов данной патологии. Аритмия бывает:
- экстрасистолия;
- синусовая;
- мерцательная;
- пароксизмальная тахикардия;
- синдром Вольфа-Паркинсон-Уайта;
- блокадная.
- Экстрасистолия сопровождается увеличение электрической активности отдельных клеток миокарда. Часто данная разновидность сопровождается другими патологиями сердца.
- Синусовая аритмия при беременности – состояние, при котором сокращения сердечной мышцы происходят спустя разные временные промежутки. Осложнения часто возникает на фоне инфекционных заболеваний и нарушениях работы вегетативной нервной системы. Данный вид аритмии при беременности часто встречается на ранних сроках.
- Мерцательный вид характеризуется тем, что нервные импульсы не доходят от предсердия к желудочку. При этом наблюдается резкое увеличение количества сердечных сокращений. Может достигать 300 ударов в минуту.
- Пароксизмальная тахикардия – наиболее распространенный вид аритмии при беременности на поздних сроках. В течение дня неоднократно может увеличиваться частота сокращений сердечной мышцы, что может спровоцировать повышение маточного тонуса.
- Синдром Вольфа-Паркинсон-Уайта возникает только при наличии других заболеваний сердца. Эта разновидность не имеет характерной симптоматики и очень плохо диагностируется.
- Блокада – это вид аритмии, при которых нервный импульс не проходит к участкам сердца из-за некроза тканей.
Симптомы
Каждый вид аритмии при беременности имеет характерные симптомы.
Симптоматика экстрасистолии:
- ощущение головокружения;
- чувство боли в области грудной клетки;
- физиологическое ощущение неправильной частоты сокращений.
Проявления синусовой аритмии:
- ощущение сильного биения сердца;
- одышка и дыхательная недостаточность;
- потеря сознания и потемнения в глазах.
Симптоматика мерцательной аритмии:
- головокружение;
- тремор рук и ног;
- внезапная потеря сознания;
- психоэмоциональное напряжение.
Симптомы пароксизмальной тахикардии:
- возникновение приступов несколько раз за сутки;
- головокружение;
- учащение сердечного ритма до 150 ударов в минуту;
- сильная слабость и потемнение в глазах;
- неприятные ощущения в области грудной клетки.
Признаки блокады:
- потеря сознания;
- головокружение.
Синдром Вольфа-Паркинсон-Уайта не имеет характерных симптоматических проявлений.
Если будущая мама обнаружила у себя один или несколько из перечисленных симптомов, то необходимо как можно скорее проконсультироваться с врачом и пройти обследование у кардиолога.
Методы диагностики
Поводом для обращения к врачу может стать любое недомогание беременной, характерное для той или иной разновидности аритмии. Изучив жалобы, врач назначает комплексное обследование.
Диагностика аритмии при беременности включает в себя:
- ЭКГ – метод диагностики, при котором электрическая активность сердца фиксируется при помощи специальных электродов;
- ЭКГ по методу Холтер – исследование активности сердца производится на протяжении суток;
- ЭХО–КГ – ультразвуковое исследование функционирования сердца беременной;
- проба с физической нагрузкой – ЭКГ проводится в процессе активных физических действий женщины;
- тест с наклонным столом – сначала сердечный ритм исследуется горизонтальном положении, затем в вертикальном. Используется при частых потерях сознания;
- электрофизиологическое исследование – методика, при которой электроды вводятся в полость сердца;
- общие клинические анализы крови и мочи;
- консультация кардиолога.
Методы лечения
Выбор лечения аритмии при беременности зависит от ее вида. Экстрасистолия, как правило, лечится регулирование образа жизни, правильным питанием и адекватными физическими нагрузками, которые допустимы в перинатальный период. Однако если патология сильно выражена, могут назначить адреноблокаторы.
Синусовый вид аритмии требует приема специальных лекарственных препаратов, которые нормализуют сердечный ритм. Помимо этого, женщина должна контролировать прибавку веса и пить витаминно-минеральные комплексы, которые ей назначит врач.
Мерцательная аритмия требует обязательного радикального лечения. Будущей маме вводят Новокаинамид. Затем проводят специальные процедуры по защите плода в матке. Затем женщине проводят экстраимпульсную терапию.
Пароксизмальная тахикардия часто лечится приемом седативных препаратов и стабилизацией эмоционального фона беременной.
Синдром Вольфа-Паркинсон-Уайта лечится введением Новокаинамида. В большинстве случаев не требует специфического лечения, его нужно просто держать под контролем.
Блокады у беременных требуют установки кардиостимулятора. Так же таким мама запрещено рожать самостоятельно, поэтому им назначается операция кесарева сечения.
Профилактика
Мероприятия по профилактики аритмии во время беременности основываются на правила здорового образа жизни.
- Будущей маме необходимо придерживаться правильного питания. Для этого из рациона необходимо исключить жаренные, копченые, соленые продукты. Помимо этого, рекомендуется ограничить употребления кофеинсодержащих напитков, таких как чай и кофе. Кондитерские изделия также должны быть в рационе в минимальном количестве.
- В период вынашивания ребенка очень важно соблюдать питьевой режим. Достаточное количество воды нормализует работе сердечно-сосудистого аппарата.
- Женщина должна регулярно заниматься физическими упражнениями, которые разрешены в период беременности.
- Необходимо регулярно гулять на свежем воздухе.
- По рекомендации врача принимать витамины и минеральные комплексы.
Соблюдая рекомендации по профилактики данной патологии, женщина значительно снижает вероятность ее возникновения и поддерживает работу сердца в условиях возросшей нагрузки.
Аритмия – частая патология беременных женщин. При соблюдении рекомендаций по ведению здорового образа жизни будущая мама значительно снижает риск ее возникновения.
- Если же тревожные симптомы все-таки появились, о них необходимо как можно скорее рассказать врачу.
- Своевременная диагностика и правильное лечение снижают риск развития осложнений для ребенка.
- Частые головокружения и потери сознания – это серьезный повод для обращения к врачу.
Источник: https://kakrodit.ru/metody-lecheniya-aritmii-vo-vremya-beremennosti/
Аритмия и беременность: правильный подход
Беременность – это фактор риска сбоя сердечного ритма. Этому есть объяснения:
- Гормональные изменения. Естественный рост прогестерона и эстрогена оказывает проаритмическое действие на ткани миокарда.
- Увеличение объема циркулирующей крови на 20-30%. Это ведет к растяжению предсердий, и ритм нарушается.
- Физиологическое увеличение частоты сердечных сокращений. В среднем ЧСС растет на 15-20 ударов в минуту по сравнению с исходными данными. На фоне естественной тахикардии увеличивается объем сердечного выброса, и развивается аритмия.
Нарушения сердечного ритма выявляются у 10-12% всех беременных (по данным некоторых авторов – до 20%). Распространенность патологии среди будущих мам выше, чем у женщин вне периода гестации. Аритмия может быть впервые выявленной или сформировавшейся до зачатия. Нередко точную причину выяснить не удается.
Важно понимать: далеко не все нарушения сердечного ритма у беременных связаны с органическим поражением миокарда.
На практике мы нередко видим, что сбой в работе сердца обусловлен различными состояниями, в том числе эндокринной патологией, болезнями нервной системы и др.
В медицинской литературе указывается, что до 45% гестационных аритмий имеют функциональное происхождение и встречаются даже у здоровых женщин.
Выделяют такие причины аритмии:
- функциональные состояния: употребление некоторых продуктов (чай, кофе), курение, стресс, физические нагрузки;
- органическое поражение сердечной мышцы: ИБС, пороки сердца, миокардит, перикардит, новообразования;
- аутоиммунные заболевания;
- бронхиальная астма, бронхит;
- нарушение мозгового кровообращения;
- патология щитовидной железы, надпочечников;
- интоксикация алкоголем, наркотиками.
Аритмия у беременных женщин чаще развивается при вынашивании крупного плода, многоплодии и многоводии.
Симптомы
Характерные признаки:
- изменение частоты сердечных сокращений;
- перебои в работе сердца;
- немотивированная усталость;
- одышка;
- шум в ушах;
- тремор (дрожь) конечностей;
- тошнота, рвота;
- головокружение;
- нарушение зрения;
- потеря сознания.
Обычно симптомы впервые наблюдаются после 20 недель, когда возрастает нагрузка на сердце. Осложнения чаще выявляются в III триместре. При предшествующих заболеваниях сердца состояние будущей мамы ухудшается с ранних сроков гестации.
Какие виды аритмии встречаются при беременности
Аритмия – это серьезная медицинская проблема. Нарушения сердечного ритма создают угрозу формированию плода и течению гестации. Возможно развитие осложнений:
- самопроизвольный выкидыш;
- гестоз;
- преждевременные роды;
- хроническая гипоксия и гипотрофия плода.
Практика показывает, что риск развития осложнений выше при предшествующей сердечно-сосудистой патологии.
Рассмотрим подробнее, какие формы аритмии выявляются при гестации. и как распознать их по характерным признакам.
Экстрасистолия
Экстрасистолическая аритмия – самый частый вид нарушений работы сердца у беременных. Возникает преимущественно в III триместре, нередко протекает бессимптомно. Сопровождается перебоями сердечной деятельности и иными неспецифическими признаками.
Кратковременная экстрасистолия неопасна для здоровья матери и плода. Возникающие гемодинамические нарушения не препятствуют течению беременности. При прогрессировании патологии развивается гипоксия плода. Риск осложнений выше при сопутствующих болезнях сердца.
Синусовая аритмия
При этом варианте нарушается нормальный ритм сердцебиений, становится хаотичным. Сначала он может учащаться, далее – замедляться с последующей нормализацией. Интервалы между отдельными сокращениями приобретают разную по времени протяженность.
Причина патологии – сбой в работе синусового узла. Именно через него проходит импульс с определенной периодичностью. Но если ритм нарушается, узел посылает сигналы через различные промежутки времени. Все отделы сердца сокращаются последовательно, но без четкого ритма. Так развивается синусовая аритмия.
В клинической кардиологии отдельно принято выделять дыхательную аритмию. Здесь нарушения связаны с движениями грудной клетки при вдохе и выдохе.
Синусовая аритмия во время беременности обычно неопасна для матери и плода. Такие приступы не влияют на общее состояние организма и имеют незначительную продолжительность. Но, если самочувствие женщины ухудшается, страдает плод, показана консультация кардиолога и подбор терапии. Прогрессирующая синусовая аритмия грозит при беременности развитием гипоксии плода, преждевременными родами.
Синдром Вольфа-Паркинсона-Уайта
Синдром WPW – это одна из форм наджелудочковой тахикардии. Наблюдения показывают, что такая форма аритмии у беременных встречается редко и обычно связана с предшествующей патологией сердца.
Анатомический субстрат болезни – это формирование дополнительных предсердно-желудочковых проводящих путей («мостиков»).
Биоэлектрический импульс из синусового узла распространяется аномально быстро и может двигаться по кругу.
Симптомы WPW неспецифичны. Патология выявляется на ЭКГ. Во время приступа ЧСС достигает 200 уд./мин. Возможна фибрилляция предсердий и остановка сердца.
Пароксизмальная тахикардия
Пароксизмальные состояния редко возникают во время беременности без предшествующего фона. Обычно они осложняют ишемию миокарда. По локализации могут быть предсердными и желудочковыми.
Приступ пароксизмальной тахикардии возникает внезапно. Учащается сердцебиение до 200 уд./мин. Могут быть жалобы на шум в ушах, головокружение. У беременных приступ часто протекает на фоне тошноты. Возможно обратимое нарушение речи.
Длительный приступ пароксизмальной тахикардии опасен для матери и плода. Не исключено прерывание беременности.
Пациентка E., 29 лет, поступила в кардиологическое отделение с жалобами на учащенное сердцебиение, одышку, потемнение в глазах. Из анамнеза известно, что беременность первая, протекала без особенностей. Ранее на учете у кардиолога не состояла, на работу сердца не жаловалась. По данным предыдущей ЭКГ – признаки синусовой аритмии.
За три дня до госпитализации женщина почувствовала резкое сердцебиение. Обратилась к участковому гинекологу. Врач направил пациентку на ЭКГ, где была зафиксирована наджелудочковая тахикардия. Женщина была госпитализирована, осмотрена кардиологом и дежурным гинекологом. На момент осмотра осложнений беременности не было выявлено.
При поступлении в стационар на ЭКГ у пациентки регистрировались признаки наджелудочковой тахикардии с ЧСС 200 уд./мин. Проводилась консервативная терапия: Верапамил, калиево-магниевая смесь.
Проведено дообследование, на эхоКГ патологии сердца не выявлено. В течение суток состояние пациентки улучшилось, приступ удалось снять. При контрольном КТГ отмечались признаки гипоксии плода (7 баллов по Фишеру).
Далее женщина оставалась под наблюдением кардиолога и гинеколога.
На сроке 37-38 недель пациентка была переведена в отделение патологии беременности для подготовки к родоразрешению. Роды прошли путем операции кесарева сечения, без особенностей. На третьи сутки после рождения ребенка сердечный ритм восстановился. Рецидива в послеродовом периоде не было.
Мерцательная аритмия
Мерцательная аритмия – это нарушение работы предсердий. При этом мышечные волокна сокращаются очень часто – до 600 уд./мин. Принято выделять две формы такого состояния:
- трепетание – последовательное сокращение мышц, ЧСС до 400 уд./мин.;
- фибрилляция – хаотичное сокращение кардиомиоцитов, ЧСС до 600 уд./мин.
Мерцательная аритмия во время беременности не остается незамеченной. Женщины жалуются на учащенное сердцебиение, чувство нехватки воздуха. При прогрессировании болезни растет риск развития инфаркта миокарда, инсульта. Такое состояние может привести к прерыванию беременности на любом сроке.
Схема диагностики
При подозрении на патологию сердца мы направляем пациентку к профильному специалисту – кардиологу. Схема обследования включает:
- Сбор анамнеза. Важно выяснить, есть ли у пациентки заболевания сердца и сосудов, эндокринные нарушения и иные состояния – возможная причина аритмии.
- Физикальное обследование. Акцентируем внимание на состоянии кожных покровов, оцениваем ЧСС, измеряем артериальное давление. Проводим аускультацию сердца и магистральных сосудов.
- Инструментальные методы: ЭКГ и эхоКГ. По показаниям проводится суточное мониторирование ЭКГ. Эти методы признаны безопасными для плода и назначаются на любом сроке гестации. При выявлении сопутствующей патологии показана консультация профильных специалистов.
Принципы лечения
Умеренные нарушения ритма сердца у беременных мы лечим амбулаторно. Госпитализация показана при прогрессировании патологии, развитии неотложных состояний, появлении признаков сердечной недостаточности. Наблюдают за женщиной кардиолог и гинеколог. При развитии осложнений беременности проводится соответствующая терапия.
Аритмия, возникшая при гестации, может стать основанием для искусственного аборта. Поводом для прерывания беременности становится прогрессирующая патология, неподдающаяся коррекции и угрожающая жизни женщины. По медицинским показаниям аборт проводится до 22 недель.
Лечение аритмии у беременных – непростая задача. Выбор тактики определяется сроком гестации и сопутствующими заболеваниями. При разработке схемы ведения пациентки стоит учитывать следующие факторы:
- лечение аритмии должно быть комплексным. Важно не только нормализовать ритм, но и устранить причину развития патологии;
- при подборе медикаментозных средств следует учитывать срок беременности. Многие привычные препараты запрещены в I триместре как опасные для эмбриона. Некоторые средства не применяются на всем протяжении гестации. При выборе препарата также стоит учитывать его влияние на миометрий – некоторые медикаменты провоцируют гипертонус матки и ведут к прерыванию беременности;
- плановые операции при нарушениях сердечного ритма проводятся на сроке 16-22 недели. Экстренное вмешательство – в любое время.
Важно понимать: не существует абсолютно безопасных антиаритмических средств. Все они могут воздействовать на плод. Поэтому медикаменты назначаются только в том случае, если без них справиться нельзя.
Возможно применение некоторых средств в уменьшенных дозировках.
Так мы, с одной стороны, помогаем организму женщины справиться с нарушениями ритма, а с другой – уменьшаем негативное воздействие лекарственного препарата на течение гестации.
В лечении аритмии у беременных особое внимание уделяется немедикаментозным методам. Рекомендуется:
- правильно питаться. В рационе будущей матери должно быть красное мясо и молочные продукты, овощи и фрукты. Готовить пищу следует на пару, отваривать. Жареные блюда – под запретом;
- больше двигаться. Фитнес для беременных, йога, аквааэробика – все пойдет на пользу;
- избегать стрессов. Любые эмоциональные переживания – это путь к болезням сердца;
- не перенапрягаться. Серьезные физические нагрузки, тяжелая работа во время беременности запрещены.
Беременность на фоне предшествующей аритмии должна быть запланированной. Если у женщины есть заболевания сердца, ей следует получить консультацию кардиолога до зачатия. По показаниям проводится лечение до беременности, подбираются препараты, корригирующие ритм сердца в дальнейшем. Такое планирование снижает риск развития осложнений и повышает шансы на благополучное вынашивание плода.
Беременные женщины с жалобами на работу сердца, а также с бессимптомным течением аритмии при выявленных изменениях на ЭКГ должны наблюдаться у кардиолога. Для уточнения диагноза проводится суточное мониторирование ЭКГ в динамике:
- при первичном выявлении проблемы;
- в 30 недель;
- в 37-39 недель;
- через 6 недель после родов.
Беременные с аритмией находятся в группе высокого риска по развитию акушерских осложнений.
Для своевременного выявления отклонений нужно проходить ультразвуковые скрининги (12-14, 18-21 и 32-34 недели). Состояние плода оценивается объективно на каждом приеме, с 32 недель – на КТГ.
При выявлении отклонений показана госпитализация в отделение патологии беременных или терапевтический стационар.
Источник: https://cardiograf.com/ritm/drugie/aritmija-pri-beremennosti.html
Аритмия при беременности на ранних и поздних сроках: какие причины, что делать?
Сбои в работе сердечной мышцы, которые приводят к нарушению частоты и ритмичности сокращений сердца, принято называть аритмией. Аритмия при беременности в большинстве случаев является сигналом о неполадках в работе внутренних органов. Такое состояние опасно для будущей мамы и малыша, так как может привести к целому ряду осложнений в дальнейшем.
Причины возникновения аритмии во время беременности
Причинами аритмии при беременности могут быть различные факторы. Наиболее часто встречающиеся:
- болезни сердечно-сосудистой системы – ишемия, инфаркт, пороки сердца (врожденные и приобретенные) и пр.;
- заболевания щитовидной железы;
- сбои в работе надпочечников;
- сахарный диабет;
- токсическое отравление организма (алкоголь, курение, употребление наркотических веществ);
- прием лекарственных препаратов, не связанных с сердечной деятельностью.
Кроме этих причин, можно выделить так называемые неочевидные, которые являются провоцирующими факторами и могут привести к нарушению сердечного ритма:
- хронический стресс;
- чрезмерные занятия спортом и пр.
Формы аритмии
Для постановки диагноза врач должен определить, какая форма заболевания у беременной. Для периода гестации характерны следующие типы:
- Экстрасистолия. Женщина ощущает слабую боль в груди, которая быстро проходит. Заболевание протекает почти незаметно, редко вызывает осложнения.
- Мерцательная аритмия – опасное нарушение сердечного ритма, может привести к выкидышу из-за нарушения кровообращения у матери и плода.
- Синусовая аритмия свидетельствует о нарушении ритмичности сердечных сокращений, характеризуется одышкой, общей слабостью и пр. В некоторых случаях считается нормой (например, как реакция на стресс и физическую нагрузку).
Сопутствующие симптомы
Беременная женщина испытывает нагрузку на сердце, поскольку органы усиленно работают. Зачастую аритмия, которая началась недавно, может сопровождаться дополнительными симптомами:
- сердце бьется часто даже в состоянии покоя;
- головокружение, потеря координации;
- одышка.
Методы диагностики
Для диагностики нарушений в работе сердечно-сосудистой системы во время беременности используются следующие методы:
- кардиограмма;
- УЗИ сердца;
- холтер – мониторинг сердечного ритма, предполагающий ношение специального аппарата для непрерывной регистрации динамики работы сердца;
- клинический анализ крови, биохимия с исследованием липидного уровня;
- анализ на гормоны щитовидной железы;
- УЗИ щитовидной железы с дополнительным использованием контраста.
Как лечить?
В большинстве случаев с патологией удается справиться без использования медикаментов, достаточно изменить образ жизни и улучшить рацион питания:
- сократить употребление соли;
- насытить рацион овощами и фруктами, продуктами с содержанием калия и кальция;
- уменьшить ежедневное потребление сахара;
- регулярно делать разгрузочные дни для очистки организма – после предварительной консультации с врачом.
В отдельных случаях при беременности может потребоваться пройти дополнительно медикаментозное лечение. В таком случае обязательно учитывается срок и медицинские показания пациентки. В основном назначается курс гликозидов, симпатомиметиков. Препарат может быть назначен не для регулярного применения, а только для купирования внезапно начавшегося приступа аритмии
В особенных случаях, угрожающих жизни пациентки, может быть проведена операция как на раннем, так и на позднем сроке гестации. Однако наиболее подходящим сроком для хирургического вмешательства врачи считают период с 26 по 30 неделю.
Какие могут быть последствия для плода?
Без соответствующего лечения аритмия угрожает состоянию здоровья не только беременной, но и еще не рожденного малыша. Сердечная недостаточность может спровоцировать недостаток кислорода в плаценте, после чего у плода может наступить гипоксия. Кроме этого, возможны следующие последствия:
- выкидыш из-за повышения тонуса матки в результате тахикардии;
- смерть плода по причине гипоксии;
- нарушение кровообращения у плода и внутриутробные патологии.
Источник: https://VseProRebenka.ru/beremennost/zdorove-mamy/aritmiya-pri-beremennosti.html
Аритмия сердца при беременности
У кого нарушения биения сердца как рожали?) 2
У кого во время беременности начинался грудной кашель? Когда больше похоже на боль в легких и все физические изменения положения вызывали кашель? плюс были разные виды аритмии, сердце порхало как бабочка? Рожали или все же на КС отправили? Или может у кого было в первом триместре, а в третьем и не было? Добрый день! У меня нарушение биения сердца, весь первый триместр страдала. Диагноз на фоне ВСД (вчера терапевт даже сказала, что такого диагноза нет, но у меня прям все… Читать далее →
Галинка
36я неделя
Кто примерно на том же сроке, как вы себя чувствуете? Я — полнейшей развалюхой. Пульс около 100 почти всегда, одышка, это все даже лежа. Ходить могу только очень медленно и недолго, сразу задыхаюсь и обливаюсь потом. Аритмия (сердце проверяла, это из-за ….. Читать далее →
26 недель
В 23 недели ни с того ни с сего началась аритмия, никогда никаких проблем с сердцем, а тут на тебе.
Терапевт выписала направление на холтеровское мониторирование, сутки ходила с аппаратом, как раз был пик моей аритмии, и конечно он показал, что у меня частые экстрасистолы, это типа как пропуски в сердечном ритме, больше нормы.
После двухнедельного приема рибоксина и панангина стало лучше, аритмию уже не чувствую, ттт, но будем продолжать пить препараты и наблюдать, в остальном с сердцем всё хорошо… Читать далее →
Наталья
Аритмия и планирование беременности
Девочки, кто-нибудь решился на беременность при уже имеющейся аритмии? У меня сейчас частая наджелудочковая экстрасистолия (11400 экстрасистол в сутки), а раньше была пароксизмальная тахикардия после перенесенного миокардита. Чувствую аритмию сильно, но таблетки никакие не пью.
Хочется родить еще, но страшно как поведет себя сердце во время Б и родов. Может здесь есть подруги по несчастью? Как прошла беременность и роды? Может кто-то тоже планирует, буду рада знакомству.
Р.S.
К врачам не отправлять, я от них и так не вылазию! Читать далее →
Календарь беременности по неделям
Мы расскажем вам реальные истории наших мамочек, которые прошли через это или проходят прямо сейчас!
Екатерина
Экстрасистолия при беременности.
Добрый день! Девушки, подскажите кто нибудь сталкивался во время беременности с нарушениями ритма сердца — аритмией? У меня начались экстрасистолы с 12 недели беременности, были где-то раз в 3 дня, после 20 недели начались ежедневно, бывают даже ночью от них просыпаюсь. врачи толком ничего сказать не могут- у всех разные причины. Делала узи месяц назад, обнаруживали пролапс мк , уже не знаю от чего они, бывают и утром и вечером, и во время приема пищи, мне кается это с бер-тью… Читать далее →
Маша
Результаты ЭКГ
Когда делала, сказали, что аритмия и вообще не очень ЭКГ. Приехала сегодня за результатом, еле нашли, по всей поликлинике бегала. Хотя мне сказали, что будет у зав.
терапевтическим отделением точно, хотя я просила к своему терапевту отнести, сказали, моей может вроде как не быть. А в итоге в очереди простояла, а потом ещё бегала искала, куда потеряли… В итоге: синусовая аритмия и блокада передней ветви лнпг и неполная блокада пнпг….
ну что за…слов нет. Ну мучало меня низкое давление раньше и тахикардия… Читать далее →
Здоровье будущей мамы и малыша
Обсудите вашу тему в сообществе, узнайте мнение активных пользователей Бэбиблога
Перейти в сообщество
Лера
Я в растерянности!
У меня уже есть ребенок 10лет. 4 года с мужем не получалось зачать ребенка, а тут такое чудо. Только одна проблема- проблемы с сердцем. У меня Пролапс Митрального клапана 1ст, допольнительная хорда. Раньше была Ишемия, сейчас вроде нет.
Срок беременности где то 6недель. К врачу еще не ходила. Сердце стало тревожить, екстрасистолы замучили. Очень боюсь. Ребенка хотим, но здоровье мое что то подводит. Но я понимаю, что это дар Божий, потому что молилась и Икону вышила.Не хочу грех на душу…
Читать далее →
Юлия
Сердцебиение плода
Сердцебиение является важным показателем нормального развития и состояния плода, поэтому контроль над работой сердца ребенка осуществляется постоянно в течение всей беременности и родов. Сердце плода начинает формироваться приблизительно на четвертой неделе беременности и выглядит в таком сроке как полая трубка.
На пятой неделе сердце начинает функционировать, и происходят первые сердечные сокращения. К девятой неделе сердце уже состоит и четырех камер, как у взрослого человека (предсердия и желудочки).
Основными методами выслушивания сердцебиения плода являются: Аускультация (выслушивание плода при помощи специальной трубки…
Читать далее →
Наталья
Вопрос как у вас протекала вторая беременность, если первая была оч. тяжелая?
Я все думаю про второго ребенка, началось это когда первой еще 3 месяца было, но на тот момент жизненые обстоятельства были такие что беременнеть было не разумно, но мысли такие приходят переодически до сих пор….. Читать далее →
SvetKa
ура! я сходила к гине
мы уже 16 ммбеременность маточнаядаже на кровь сказала пока можно не идти, тк по узи и так все хорошо виднобоялась я и не хотела делать узи, но она сделала всё аккуратно, тттьфувсё сразу увидела и мне монитор повернула и распечатала всёвставать на учет в Жконс через полторы недельки скрининговое узи с 10- 13 неделюгадаю, когда же произошло зачатие всё таки) 9 мая или 14го) по милимметрам срок 4 нед и 1 день, как раз 13го получается. ну и погрешность +- как… Читать далее →
Екатерина
Привет, 9 неделя!
Выходных с беременнстью стала ждать еще больше! Каждую пятницу отсчет новой недели , а в выходные есть возможность больше гулять, прислушиваться к своим ощущениям, заниматься дома растяжкй/йогой, читать специализированную литературу, проводить время с мужем, думать о ребеночке и о нашем будущем Вечером после работы едем на выходные в деревню к родителям мужа. Едем с сюрпризом (сюрприз внутри меня ) Муж единственный ребенк в семье, поэтому наш ребеночек будет первым и долгожданным внуком/внучкой Самочувствие в 8 полных недель хорошее, токсикоза так… Читать далее →
Юлия
Атчот =)
Наконец-то в4ера сходила к тете Г.! Посмотрели результаты анализов — всё отли4но, по4ти! Везде норма-норма-норма) кроме ЭКГ — нашли выраженную аритмию, сделаю УЗИ сердца — посмотрим…
Померяла меня со всех сторон, взвесила (лу4ше бы она этого не делала ) — 57,55 КГ!! Я поправилась на 3 кг((( Потом вру4ила мне индивидуальную карту беременной и родильницы и отправила по вра4ам, и троих из 4етырех я в4ера таки-прошла!!! За 4ас, пулей! Осталось пройти «беременного» терапевта и сделать УЗИ, надо послушать серде4ко детеныша)… Читать далее →
Ксюша
19+3…Насыщенная неделя)
Вчера писала этот пост из дома…Написала большой, подробный пост…И вдруг…Перегрелся комп и вырубился без сохранения Сначала визжала, потом смеялась и все боялась мужа разбудить после ночной смены, но эмоции зашкаливали.
Надо когда-то сдать его уже в ремонт, комп этот гребаный.
Сначала о пиночках) С воскресенья ни на день малыш не терял связи со мной , но в основном это были единичные (раз или два подряд) пиночки во второй половине дня и поздно вечером.
Я даже подумала, что малыш «сова» Как… Читать далее →
Екатерина
32+узи
Наконец то весна!! Тепло, солнышко и настроение отличное!)
В пятницу ходила на УЗИ сердца. Отправили, т.к были плохие экг. Выяснилось, что у меня врождённая аномалия, какая то дополнительная хорда.
Знать о ней не знала)) мама тоже удивлена) из за этой хорды и была тахикардия и аритмия.
В общем, все норм, особенность такая)
Прям вся эта беременность- сплошная особенность))) ( до этого с плацентой непонятки были — тоже особенность оказалась))) далее еще одна будет)
В субботу ездили по Москве. Муж по… Читать далее →
Виктория
Всем приветик))
Вот и осталось до экватора 2 дня)))бысто пролетела первоя половинка моей беременности!))С Каждым днем я все сильнее осознаю то что я совсем скоро стану мамой))и от этого я становлюсь все счастливие))Самочувствие отличное, эта весна так влияет)))На последнем приеме у врача единственно по ЭКГ нашли аритмию и отправили к терапевту, сходила, терапевт тем временем осмотрев послушав сердце и пульс сказала что все отлично и что просто иногда так бывает у молодых)Сегодня сходила взяла талончик на УЗИ, дали на 15 мая))вот теперь… Читать далее →
Светлана
11-14 неделя )))
Как приятно ощущать себя беременной!!! Настроение на неделе супер! Наконец-то собралась и встала на учет. Ох сколько кровушки попили мне прежде чем выдать анкету. Нарисовали кучу направлений по врачам и анализам сдаю по тихонько.
Начались недомогания по серьезней, упало сильно давление 90/50 а было всегда 110/70 и никто ведь не говорит как его поднять, вычла на сайте про мед с орешками попробую, а кофеек мне нельзя…
аритмия((( Гиня почему-то не хочет выписывать направление на скрининг говорит только с 16 недели….. Читать далее →
Ласка Климовских
«Мама не разрешает все возрасты покорны»
…или надо ли слушать врачей?
Доорогие девочки! Спасибо тем кто посоветовал мне перебраться в перенатальный! Попала на участок к Назаровой (заведующей).
И так мне все обстоятельно описали- рассказали и посоветовали что вышла я от врача с твердой уверенностью что все будет отлично:)
30 недель и уже действительно накипело.
За всю беременность меня наблюдали аж 5 врачей( то одна в отпуск, то другая, то терапевт, то стационар) и каждая прописывала что-то свое, которое следующий врач отменял из-за противопоказаний и побочных эффектов…. Читать далее →
Виктория
Поход по врачам(
Девочки привет ! С мужем так долго хотели второго малыша, наконец Боженька услышал нас)))) Счастья нет предела))) Пошла на учет стала и понеслось походы по врачам. Все везде нормально кроме того что сердечко меня беспокоит.
Пришла к терапевту, направила на ЭКГ и Узи сердца. Говорю ей дайте мне сразу направление к кардиологу, она нет, вот сдашь все придешь я посмотрю.
Экг сдала без проблем, там написали что синусовая аритмия и тахикордия а на Узи бесплатное надо записаться за месяц вперед… Читать далее →
Иулиания
Посоветуйте по поводу кесарева
Здравствуйте! Я на 37 неделе беременности, берем-ть 3я, роды первые (были 2 выкидыша). Возраст: 28 лет. Диагноз: хронический пиелонефрит единственной левой почки (вторая удалена 20 лет назад), хроническая почечная недостаточность 1 степени.
За время беременности беспокоят (кроме почки): зуд, несварение, запоры (как следствие: геморрой), скачки давления, головные боли, аритмия, боли в сердце.
В марте'14го года невропатолог поставил диагноз: ВСД по гипертоническому типу, неврастения, подозрение на внутричерепную гипертензию (была сильная травма головы; гипертензия на МРТ не подтвердилась). За время беременности была… Читать далее →
Наталия Абакумова
Нужна ваша помощь…
У кого была аритмия сердца? Как вы родили и как прошла ваша беременность??? Я вот уже месяц стою на учете в ЖК,а только сдала анализы и все,и то один результат то ли потеряли,то ли еще не пришел( общий анализ крови,что делается 1 день) Сказала за сердце,они ничего,даже направление на ЕКГ не дали((( А вот подруга в другом городе становится на учет,так ей сразу на следующий день пришли результаты,прошла УЗИ,ЕКГ и проходить всех врачей…А у меня тишина,была на первой явке,мне сказали… Читать далее →
Eminka
22 неделя
Была у кардиолога. Назначили УЗИ сердца.
Заключение: Экстрасистолическая аритмия. Тахикардия. Незначительно выраженный гиперкинетический синдром. Дополнительная хорда ЛЖ (фиброз).
Итак, теперь по порядку.
Экстрасистолическая аритмия.
Экстрасистола — это внеочередное сердечное сокращение, а если такие внеочередные сокращения возникают часто, то появляется нарушение ритма сердца, которое называется экстрасистолическая аритмия.
Такие экстрасистолы у меня были замечены еще задолго до беременности. Явной причины их тогда не выявили, дополнительные обследования не назначали.
Да и вообще, меня это никак не беспокоило. Жила себе с единичными экстрасистолами и… Читать далее →
Ольга
23 недели ровно и размышления на тему живучести
Итак, началась новая неделя роста, как законопослушный гражданин, вчера я планово в очередной раз посетила консультацию, гинеколога и терапевта, принеся с собой вопрос: «Можно ли уже сообщать всем о нашей радости?» Читать далее →
Аритмия
Сделала плановое ЭКГ.
Моя Г увидела на ленте какие-то изменения и сказала, что у меня аритмия… послала меня к терапевту.
А терапевт вообще услышала шумы в сердце и аритмию подтвердила. Теперь у меня направление к кардиологу… Как-то страшно.
От чего может быть аритмия? И чем страшен этот диагноз? или не страшен? может это моя личная реакция на беременность и меня зря по врачам тягают…
Еще мне прописали МАГНЕРОТ. Но пить я его категорически не хочу. У врача весь кабинет был…
Читать далее →
Мила
Сходила к терапевту с кучей своих жалоб
У нас в ЖК терапевт очень хорошая. вот я ей рассказала свои жалобы. и оказалась в шоке.
1. У меня сердце заходится невозможно, и тонометр показывает аритмию.
я сделала ЭКГ, по ЭКГ терапевт сделала вывод, что пульс 83, который для Б вообще нормален, действительно для меня ОЧЕНЬ высок. И сказала, что нужно сделать холтер, тк аритмия тоже налицо.
2.
У меня не так давно защемило мышцу в спине, так сильно, что пришлось нестись в платную клинику к неврологу. которая прописала… Читать далее →
Марина
Беременность и роды с прооперированным сердцем,щитовидной,ЗБ и кистой
Прошло ровно три месяца после того, как родился мой прекрасный долгожданный выстраданный сыночек Гордей.
Долго думала и собиралась с мыслями писать историю беременности и родов или нет, но все таки решилась, конечно в первую очередь для себя, но и для тех, кто долго ждёт, боится, у кого не получается, имеются проблемы со здоровьем и куча куча ещё негативных факторов. Сразу скажу история очень длинная, путь был действительно тернист. Начну с самого начала. Продолжение ниже… Читать далее →
Новый цикл с 14.05.2015
И что же он нам принес…
а ничего хорошего.
Все началось с потери сознания в пятницу, скорая и т.д. Давно у меня такого не было — чтоб я прям отключилась.
врач приехавшей скорой на меня еще и наехала — типа: Вы что не знаете, что надо делать — выпить обезбаливающее и полежать и все мои ответы, что выпила и лежала проигнорировали.
Короче по смыслу получилось что я их своим обмороком от работы отвлекаю… и вообще это типа не болезнь. Слава… Читать далее →
Katrin
Аритмия при беременности
Источник: https://www.BabyBlog.ru/theme/aritmiya-serdca-pri-beremennosti