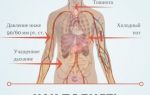
Алкогольная кардиомиопатия представляет собой заболевание миокарда, вызванное чрезмерным увлечением спиртными напитками. Злоупотребление подобными продуктами негативно отражается на состоянии сердечной ткани. Из-за этого ухудшается работа всей сердечно-сосудистой системы. На фоне данной патологии происходит увеличение сердца в объеме и развивается сердечная недостаточность.
Что такое алкогольная кардиомиопатия?
Этанол, входящий в состав алкоголя, быстро проникает в кровь. Под влиянием ферментов данное вещество переходит в токсическую форму – ацетальдегид. Процесс его выведения из организма достаточно длительный, он составляет от 5 до 8 часов. За этот период времени алкоголь наносит серьезный вред внутреннему слою сосудов (эндотелию), миокарду и эндокарду.
Если полить спиртом маленькую рану на коже, человек испытает неприятные ощущения. Поврежденный участок обычно щиплет и болит. Поэтому, несложно понять, как действует алкоголь в большом объеме на сосуды и сердечную мышцу – он просто «разъедает» их изнутри.
Различают три степени алкогольной кардиомиопатии:
- Развитие первой происходит в течение 10 лет. Протекает она с сердечной болью, внезапными перепадами артериального давления, усиленным сердцебиением. При этом пациенты жалуются на проблемы со сном и могут чувствовать сильные головные боли, вплоть до приступов мигрени.
- О второй степени говорят при алкогольном стаже человека свыше 10 лет. У таких пациентов отмечается отечность лица, ног. Помимо этого у них развивается акроцианоз (синюшная окраска кожи, вызванная недостаточным кровоснабжением мелких капилляров). Больные страдают от одышки, которая сопровождает их даже в спокойном состоянии. Все эти признаки становятся особенно выраженными после распития большого количества алкогольных напитков.
- Третья степень влечет за собой развитие необратимых процессов в миокарде. В большинстве случаев это заканчивается летальным исходом.
Существует еще неуточненная форма кардиомиопатии. Она охватывает множество состояний. Вот почему медикам сложно говорить о какой-то конкретной стадии болезни. Как причину смерти «кардиомиопатию неуточненную» диагностируют в случае, когда нет возможности скончавшемуся человеку более точно поставить диагноз.
Причины заболевания
Основной причиной развития заболевания выступает ненормированное употребление спиртных напитков. Вероятность его возникновения зависит от алкогольного стажа пациента и объема выпитых порций. Специалисты не имеют единого мнения относительно минимальной суточной дозы спиртного, при котором происходит разрушение миокарда.
По результатам исследований, проводившихся в странах Европы, Америке и Канаде, было выяснено, что ишемическая и гипертрофическая кардиопатия зарождаются при ежедневном употреблении этанола в количестве 80 мл в течение 5 лет.
Но не стоит забывать, что организм каждого человека индивидуален, поэтому проявиться болезнь может раньше или позже. Это также обусловлено разной активностью ферментов, участвующих в метаболизме спиртного и продуктов его распада. Но ясно одно – определяющим фактором в развитии данного заболевания является злоупотребление любыми алкогольными напитками.
Симптомы алкогольной кардиомиопатии
- учащенное сердцебиение;
- боль возле сердца;
- быстрая утомляемость;
- усиленное потоотделение;
- слабость;
- одышка;
- отечность тканей.
Сердечные боли носят колющий и ноющий характер. Как правило, они не купируются приемом таблетки «Нитроглицерина» и могут длиться часами. Иногда у больных отмечается жжение возле сердца или за грудиной.
При запущенной форме болезни эти симптомы могут возникать не только после употребления алкоголя. Спровоцировать их способна любая физическая активность или психоэмоциональная перегрузка. Они становятся более выраженными при наличии левожелудочковой недостаточности. При этом нарастает сердцебиение, которое беспокоит человека даже в состояние покоя.
Диагностика
Чтобы оценить степень произошедших изменений в работе сердца, используются следующие диагностические методы:
- общий и биохимический анализ крови;
- эхокардиография;
- дифференциальная диагностика;
- УЗИ почек, печени и поджелудочной железы;
- ультразвуковое исследование щитовидки и надпочечников;
- суточный мониторинг по методу Холтера;
- ЭКГ;
- рентгенография органов, расположенных в грудной клетке.
Кроме этого, пациент обязательно должен пройти нарколога для исключения или подтверждения диагноза «хронический алкоголизм».
Лечение
При данном заболевании требуется комплексное лечение. Пациенту необходимо сначала справиться с алкогольной зависимостью, а также устранить последствия, вызванные токсическим действием спиртного.
Только после восстановления организма приступают к медикаментозному лечению. Первым делом, больному прописываются бета-адреноблокаторы, с помощью которых достигается стабилизация сердечного ритма, и улучшается работа сердца.
- «Предуктал МВ»;
- «Милдронат»;
- «Мексидол».
Также организму требуется насыщение витаминами группы В, к которым относится «Тиамина Бромид» и «Пиридоксин Гидрохлорид». Продолжительность такого лечения обычно составляет 1-2 недели.
Полезным будет прием витаминов А, Е и С. Благодаря этому улучшается клеточный обмен веществ, восстанавливается сердечный ритм и пропадает неприятная симптоматика тахикардии.
Если у больного проявились признаки сердечной недостаточности, терапия проходит по следующей схеме:
- ингибиторы АПФ;
- «Каптоприл»;
- «Эналаприл»;
- бета-адреноблокаторы;
- «Атенолол».
Не обходится лечение без препаратов калия, кальция, магния. В профилактических целях пациентам может назначаться ацетилсалициловая кислота, представленная лекарствами «Аспирин» и «Тромбо-АСС».
Вторая и третья степень заболевания требует более серьезного подхода и предполагает дополнительное применение таких препаратов:
- диуретики («Верошпирон», «Индапамид»);
- сердечные гликозиды («Коргликон» и «Дигоксин».
Если алкогольная кардиомиопатия сочетается с ишемией сердца, ожирением или плохим обменом холестерина, тогда больной должен еще принимать сатины, нитраты и антикоагулянты.
Образ жизни при алкогольной кардиомиопатии
Чтобы поддерживать свое здоровье, очень важно уделять внимание профилактике и кардинально поменять образ жизни. В первую очередь необходимо полностью исключить алкоголь. Не лишним будет отказаться и от табакокурения.
Употребляемая пища должна быть обогащена белками (до 100 гр. в день), жирами (до 80 гр.), углеводами (до 300 гр.). Питаться желательно небольшими порциями от 4 до 6 раз.
Рекомендуется кушать блюда, приготовленные на пару. Не менее полезной считается тушеная еда или отварная. Из рациона нужно убрать жирные, жареные и пряные блюда.
В список ограничений попадают яйца, маргарин, сладости, кофе, сало.
За сутки количество выпитой жидкости не должно превышать 1,5 литров. Ограничения касаются и соли. Суточная норма данного продукта – 3 грамма.
На сон должно отводиться минимум 8 часов. Днем также не стоит пренебрегать отдыхом. Очень важно избегать стрессовых ситуаций и высоких физических нагрузок.
Осложнения
При алкогольной зависимости страдают не только печень и сердечно-сосудистая система. Увлечение спиртными напитками приводит к возникновению огромного количества проблем в работе всего организма.
Особенно плохо обстоят дела со здоровьем у людей, которые одновременно с распитием алкоголя еще и любят покурить. В таком случае редко кому удается избежать развития обструктивного бронхита.
При наличии сердечной недостаточности в легких происходит застой крови, что сильно усугубляется на фоне никотиновой зависимости, которая вызывает спазм органов дыхания.
В результате у человека развиваются серьезные заболевания дыхательной системы.
Нехороших изменений претерпевает и пищеварительный тракт. К последствиям действия алкоголя можно отнести боль возле правого подреберья и дискомфорт в эпигастральной зоне.
У пациентов, которые имеют зависимость от спиртного, часто наблюдается увеличение печени и отечность брюшной полости за счет плохого венозного оттока.
Пагубное влияние алкоголь оказывает по отношению к выделительной системе. Из-за него парализуется работа почек, что объясняется уничтожением нефронов. Кроме того, перебор со спиртным создает серьезную нагрузку на почки. Это еще быстрее приводит их в негодность.
Запущенная форма болезни без адекватной терапии способна стать причиной таких осложнений:
- сердечная недостаточности;
- фибрилляция желудочков;
- тромбоэмболия;
- мгновенная сердечная смерть.
Прогноз
Несмотря на то, что прогноз при алкогольной кардиомиопатии не очень благоприятный, важно продолжать лечение. Если уже запущены необратимые процессы, повлиять на это вряд ли как-то получится. Но замедлить прогрессирование морфологических изменений современная медицина в силах.
Стоит отметить, что при такой болезни достаточно высокий процент выживаемости пациентов, который составляет 81%. Это действительно хороший показатель, особенно если проводить сравнение с дилатационной кардиомиопатией.
Прогноз резко ухудшается, если пациент продолжает злоупотреблять спиртным. На фоне алкогольной интоксикации создаются благоприятные условия для вторичного развития болезни. Смерть в таком случае может наступить спустя 4-5 лет.
Благоприятный прогноз специалисты пророчат только на начальной стадии развития заболевания, когда патология еще не нанесла серьезного вреда здоровью. Но при этом нужно правильно лечить болезнь.
Отказ от вредных привычек, правильное питание, присутствие в рационе достаточного количества необходимых витаминов и микроэлементов поможет улучшить состояние, а также свести к минимуму возникновение опасных осложнений.
Источник: https://MirKardio.ru/bolezni/porazhenie/alkogolnaya-kardiomiopatiya.html
Алкогольная кардиомиопатия и её лечение: что это такое, причины и симптомы болезни, как правильно её лечить
Алкогольная кардиомиопатия — это приобретённое заболевание, возникающее вследствие регулярного поражения сердечной мышцы ацетальдегидом и другими продуктами распада этанола. Этой тяжёлой патологией страдает половина хронических алкоголиков, а в 30% случаев болезнь приводит к летальному исходу.
Алкогольная кардиомиопатия — это патология работы сердца, вызванная продолжительным употреблением крепкого алкоголя. В группе риска первоначально находятся страдающие хроническим алкоголизмом мужчины в возрасте 35-55 лет, но признаки данного заболевания все чаще встречаются у женщин.
Наиболее критичным последствием АКМП является риск развития ишемии сердца — снижения уровня кровообращения и необратимого повреждения органа. Это приводит к остановке сердца и его полной неработоспособности. Единственный способ решить проблему — проведение трансплантации.
Классификация болезни согласно коду МКБ-10 — I42,6, МКБ-9 — 425.5.
Формы заболевания
Существует три различные формы заболевания:
- классическая;
- кардимиопатическая;
- аритмическая.
Классическая
Классическая форма болезни вызвана хроническим алкоголизмом и возникает, как правило, через 10 лет регулярного употребления крепких напитков (водки, коньяка, виски и т. п.).
Характеризуется:
- болями в сердце во второй половине суток;
- дискомфортом в области сердца через несколько дней после употребления спиртного;
- ярко выраженным недомоганием;
- асцитом (брюшной водянкой);
- гепатомегалией (увеличением печени);
- циррозом (в некоторых случаях).
Кардиомиопатическая
Особенности:
- Более серьёзная форма, грозящая диффузией (увеличением) сердечной мышцы, её отёком и беспокоящими болями. Человек чувствует дискомфорт в области миокарда даже в покое или во время физической активности.
- У больного появляется одышка, снижается работоспособность.
- Как следствие сниженного кровообращения, сердце в подобной форме работает малоэффективно. Появляются боли и жжение в верхней части грудной клетки.
- При приёме даже небольшой дозы алкоголя состояние больного резко ухудшается.
Аритмическая
Аритмическая форма кардиомиопатии приводит к фибрилляции — несогласованной работе предсердий, экстремальной тахикардии и патологии в работе сердца.
У больного могут наблюдаться:
- обмороки;
- резкое снижение артериального давления;
- потливость;
- похолодание конечностей;
- чувство «мертвенной слабости».
Причины алкогольной кардиомиопатии
Причиной развития данного заболевания является воздействие этанола и продуктов его распада на работу сердечной мышцы и клапанов.
Риск возникновения кардиомиопатии у человека увеличивается в несколько раз за счёт таких факторов:
- нездорового образа жизни;
- прогрессирующего ожирения сердца;
- сахарного диабета;
- артериальной гипертензии (повышенное артериальное давление);
- наследственного фактора.
В видеоматериале, снятом проектом «Алкоголь Стоп» содержится наглядная информация о причинах и патологии заболевания.
Симптомы
Симптоматика данного заболевания:
- цианотичность (синюшность) кожных покровов в области носогубного треугольника;
- отеки конечностей;
- нарушения сна (бессонница, тревожный/поверхностный сон);
- приступы тахикардии (патологического учащения сердечного ритма);
- повышенное артериальное давление;
- покраснение лица.
Диагностика
Для диагностики заболевания используются такие клинические методы:
- Эхография. Применяется с целью диагностики и оценки дилатации — расширения сердца с последующей потерей эффективности за счёт меньшей сократительной способности.
- ЭКГ. Направлено на обнаружение аритмии, тахи- и брадикардии.
- Суточное мониторирование по Холтеру с дозированной физнагрузкой и после чрезпищеводной электростимуляции сердца.
- Рентгенография. Для оценки уровня венозного застоя в малом кругу кровообращения.
- Общий анализ крови. При АКМП наблюдается снижение гемоглобина (лёгкая анемия).
- Биохимический анализ крови. Для данного заболевания характерно уменьшение белка, повышенный билирубин, увеличение печёночных ферментов.
- Общий анализ мочи. У больных с АКМП в моче присутствует белок и билирубин, что является следствием поражения печени этиловым спиртом.
- МРТ. Отслеживание и фиксация эффективности работы сердца.
- УЗИ внутренних органов — печени, почек, поджелудочной железы.
- Гормональное исследование крови.
- УЗИ надпочечников и щитовидной железы.
Механизмы развития болезни
Алкоголь при поступлении в организм вызывает образование и выброс веществ и химических структур, обладающих высокоповреждающими свойствами. Затем нарушается функционирование мембран клеток, замедляются обменные процессы. В дальнейшем затрудняется восстановление клеток сердца при повреждении, уменьшается количество энергии, образуемое в пределах миокарда.
Основные механизмы развития болезни:
- отклонение от нормы параметров синтеза белка;
- спазм коронарных артерий;
- возникновение воспалительных и иммунных реакций;
- увеличение концентрации свободных радикалов в тканях сердца.
Лечение алкогольной кардиомиопатии
Лечение данной сердечной патологии должно производиться совместными усилиями врача и пациента.
Выздоровление возможно только при:
- изменении образа жизни;
- полном отказе от спиртного (вредных привычек в целом);
- грамотном терапевтическом воздействии.
Важно помнить, что АКМП — это болезнь, нуждающаяся в фундаментальном, а не симптоматическом лечении.
Изменение образа жизни
При ранней стадии изменения привычек бывает достаточно чтобы изменить исход заболевания (или с целью профилактики предотвращения АКМП).
Принципы здорового образа жизни:
- Здоровое питание. Рекомендуются продукты с низким содержанием холестерина. Необходимо ограничить потребление соли и жидкости.
- Поддержание здорового веса.
- Отказ от алкоголя, курения и других вредных привычек.
- Умеренная физическая активность. Рекомендуются кардио- и аэробные нагрузки, такие как плавание, бег, ходьба, езда на велосипеде.
Медикаментозная терапия
Для лечения и поддержания состояния используются:
- Бета-блокаторы. Препараты, предназначенные для лечения аритмии, тахикардии и иных признаков нарушений сердечной работы (Анаприлин).
- Мочегонные средства. Их цель — снять общую отёчность организма и в частности возможную пастозность лёгких и одышку (Фуросемид).
- Кроворазжижающие препараты, участвующие в предотвращении тромбообразования (Аспирин Кардио).
- Ингибиторы АПФ, применяемые для лечения сердечной недостаточности, снижения артериального давления и нагрузки на сердце (Лизигамма, Энафарм).
- Препараты, улучшающие энергетический и белковый обмен в тканях организма (Милдронат).
Фотогалерея
Анаприлин (от 14 руб.) Лизигамма (от 130 руб.) Атенолол (от 170 руб.) Аспирин Кардио (от 120 руб.) Милдронат (от 290 руб.) Фуросемид (от 30 руб.)
Хирургическое вмешательство
Используется как крайняя мера лечения заболевания и применяется в исключительных случаях.
Это может быть:
- имплантация кардиостимулятора, производящего мониторинг состояния ритма и использующего электрический ток для контроля сердца и устранения их нарушений (аритмии, тахи-, брадикардии);
- пересадка сердца.
Прогноз заболевания
В первые 5 лет от начала клинических проявлений смертность от алкогольной кардиомиопатии составляет 45-50%. В 35% случаев летальный исход наступает внезапно — от остановки сердца или инфаркта.
Прогноз может быть благоприятным только при полном длительном отказе от спиртного. Однако, полное восстановление функций сердца возможно только на ранней стадии заболевания.
Продолжение злоупотребления спиртным и нездоровый образ жизни приводят к:
- прогрессирующим осложнениям;
- усугублению симптоматики заболевания;
- мгновенной смерти.
Профилактика
Основной пункт в профилактике кардиомиопатии — отказ от алкоголя.
Помимо этого, для поддержания в норме состояния сердца необходимо:
- минимизировать стрессовые ситуации;
- избегать тяжёлого физического труда;
- употреблять здоровую пищу с низким содержанием холестерина;
- полноценно спать;
- регулярно принимать необходимые медпрепараты.
Видео
Дополнительная информация о кардиомиопатии представлена в видео. Снято каналом «Здоровье ТВ».
Источник: https://stopalkogolizmy.com/vse-pro-alkogolizm/kak-lechit-alkozavisimost/alkogolnaya-kardiomiopatiya-13484/
Алкогольная кардиомиопатия что это такое причина мгновенной смерти симптомы и лечение
Алкогольная кардиомиопатия, согласно существующей классификации, является вторичным заболеванием и относится к токсической форме дилатационной кардиомиопатии. Она характеризуется избирательным поражением миокарда вследствие длительного злоупотребления спиртными напитками.
Болезнь считается довольно распространенной и составляет почти треть от всех диагностируемых дилатационных кардиомиопатий.
Это актуальная проблема в России и странах Европы, где большая часть взрослого населения употребляет алкоголь в небольших и умеренных количествах, а около 10% — в значительных.
Точно определить распространенность заболевания затруднительно, поскольку многие отрицают патологическое пристрастие к спиртному. Алкогольная кардиомиопатия — причина смерти порядка 10-20 % больных хроническим алкоголизмом.
Основные факторы развития — это определенное количество и длительность воздействия этанола и его метаболитов на сердечную мышцу. По оценкам специалистов, болезни подвержены лица, принимающие ежедневно 100 мл чистого этанола в течение 10-20 лет. Приблизительно у половины из них возникает алкогольная кардиомиопатия.
В самом начале заболевания наблюдаются застойные явления и нарушения сердечного ритма, которые проявляются отеками и одышкой при физической нагрузке. Больные, как правило, категорически отрицают тот факт, что злоупотребляют алкоголем, и никак не связывают первые симптомы со своей пагубной привычкой.
Общая слабость, быстрая утомляемость.
Одышка и выраженное сердцебиение при физической нагрузке.
Постоянные боли в сердце.
Первое время эти симптомы появляются лишь на следующий день после употребления больших доз спиртного и отсутствуют при воздержании. При прогрессировании заболевания рано или поздно наступает момент, когда эти признаки полностью не исчезают и становятся постоянными. Больные жалуются на сильную одышку и ночные приступы удушья, что свидетельствует о развитии сердечной недостаточности.
По данным мировой статистики, среди всех причин от которых умирают люди лидирует смерть от болезней сердца. В свою очередь, из общего числа умерших в этой группе до 35% приходится на внезапную сердечную смерть.
Это смерть, наступившая в результате ситуаций, не связанных с насилием и внешними неблагоприятными факторами.
У лиц, не считавших себя больными, которые находятся в удовлетворительном состоянии, наступившая в течение 24 часов с момента появления фатальных признаков. В отличие от ишемической болезни сердца и характерной для нее внезапной коронарной смерти, для которой это время определено в 6 часов (в последнее время этот интервал принято сокращать до 2 часов).
Помимо временного критерия, согласно Всемирной организации Здравоохранения, внезапная сердечная смерть должна быть, прежде всего, неожиданной. То есть летальный исход наступает как бы на фоне полного благополучия. Сегодня мы поговорим о том, что такое внезапная сердечная смерть и как ее избежать?
Если резюмировать все вышесказанное, можно сделать вывод что мужчины чаще, чем женщины страдают, тем или иным заболеванием сердца с летальным исходом.
Это объясняется некоторыми факторами:
- Большинство генетически обусловленных патологий передаются по аутосомно-доминантному типу наследования. Это подразумевает под собой передачу признаков и болезней от отца к сыну.
- В организме женщины в большем количестве представлены половые гормоны эстрогены, которые благотворно влияют на развития атеросклероза и артериальной гипертензии.
- Мужчины больше задействованы на выполнение тяжелой физической работы и тем самым больше подвержены перегрузкам.
- Распространенность алкоголизма и наркомании среди мужчин больше чем среди женщин.
- Прожиточный минимум мужчин во всех странах мира ниже, чем у женщин.
Поскольку к подобным патологиям относятся все поражения миокарда, то вследствие этого причины кардиомиопатической болезни становятся достаточно обширными и разнообразными.
Если же дисфункциональные нарушения сердца возникают вследствие иных заболеваний, то говорят, что развилась специфическая, вторичная кардиомиопатическая форма.
Если кардиомиопатия не имеет конкретной причины, то развивается ее первичная форма.
Первичная форма
В целом выделяют такие причины первичной патологии, как:
- Инфекции вирусного характера
Большинство специалистов придерживаются мнения, что развитию некоторых кардиомиопатических форм способствуют некоторые инфекционные патологии вирусной этиологии.
Доказательством подобной теории является присутствие в организме больного специфических антител. Некоторые вирусы (цитомегаловирус, вирус гепатита, Коксаки и пр.
) влияют на кардиомиоцитарные ДНК цепи, нарушая их деятельность, что в дальнейшем вызывает развитие кардиомиопатической патологии.
Часто развитие патологического кардиомиопатического состояния обуславливается нарушениями генетического характера.
В кардиомиоцитах (клетки миокарда) присутствует значительное содержание белков, которые влияют на сократительные способности сердца.
Если вследствие какой-либо генетической причины возникают нарушения белкового обмена или синтеза в клетках миокарда, то функции всех сердечных отделов нарушаются.
- Первичный сердечный фиброз
Фиброзом называют патологический процесс, при котором мышечные ткани миокарда постепенно замещаются соединительнотканными клетками. Такое замещение называется кардиосклерозом. С его развитием стенки миокарда утрачивают былую эластичность и становятся неспособными к сокращению. В результате сердечные функции нарушаются.
Вследствие различных патогенетических процессов происходит запуск аутоиммунных механизмов, остановить которые практически невозможно. В такой ситуации кардиомиопатия быстро прогрессирует, и ее прогноз приобретает неблагоприятный характер.
К первичным формам патологии применяется симптоматическая терапия, направленная на компенсацию недостаточности миокарда, но не на устранение провоцирующих факторов, поскольку они остаются невыявленными.
Вторичная форма
Вторичная форма кардиомиопатий может быть вызвана множеством факторов:
- Поражениями сердечной мышцы инфекционной этиологии;
- Ишемией миокарда;
- Патологией накопления;
- Гипертонией;
- Электролитным дисбалансом;
- Патологиями эндокринного характера;
- Системными соединительнотканными патологиями;
- Амилоидозом;
- Токсическими отравлениями;
- Нейромышечными патологиями;
- Кардиомиопатией беременных.
Причины и механизм развития
Основная причина возникновения данного заболевания скрывается в длительном и систематическом употреблении сверхвысоких доз спиртных напитков.
Также вспомогательными причинами могут послужить такие факторы, как наследственность, слабая иммунная система, частые стрессы, употребление нездоровой пищи.
Этиловый спирт поражает напрямую клетки сердечной мышцы, по сути, разрушая ее и пагубно влияя на ее функции.
Также к кардиомиопатии могут присоединиться и другие заболевания сердечно-сосудистой системы – артериальная гипертензия, инсульт, сбои в работе сердечного механизма, а в особо запущенных случаях может наступить неожиданная смерть.
Нужно отметить, что алкогольная кардиомиопатия – заболевание волнообразное.
Если больной прекращает употреблять спиртное, то постепенно симптомы болезни уходят, состояние улучшается и со временем может наступить полное выздоровление.
Но с возвращением к употреблению привычных доз спиртных напитков, патологическое состояние опять возобновляется, даже в более агрессивной форме.
Причины и механизм развития
В ПРОДОЛЖЕНИЕ ТЕМЫ:
Источник: https://serdtse24.ru/gipertrofiya/alkogolnaya-kardiomiopatiya-takoe-prichina-mgnovennoy-smerti-simptomy-lechenie.html
Алкогольная кардиомиопатия
Впервые клиника алкогольного поражения миокарда подробно была описана в 1893 г. G. Steel.
Основные симптомы заболевания (одышка при физических усилиях и учащенное сердцебиение) и связь этих симптомов с употреблением алкоголя рассматривалась также J. Mackenzie в 1902 г.
Mackenzie отметил, что протекающую в скрытой форме декомпенсацию можно выявить благодаря приступам пароксизмальной тахикардии, в течение которых относительно нормальное по размерам сердце увеличивается на протяжении нескольких часов, губы больного распухают, вены на шее пульсируют, а лицо приобретает синюшный оттенок.
Подострый алкогольный миокардит, который благодаря медленному развитию длительный период может оставаться нераспознанным, был впервые описан Н. Vaquez в 1921 г.
Сам термин «алкогольная кардиомиопатия» считается в настоящее время не совсем корректным, поскольку В.
Бригден, автор данного термина, отнес к кардиомиопатиям группу заболеваний миокарда некоронарного происхождения, возникших по неизвестной причине.
Так как причина заболевания в данном случае ясна (токсическое воздействие алкоголя), заболевание часто называют алкогольной миокардиодистрофией.
Поскольку Р.Б. Хадсон в 1970-м году предложил для понятия «кардиомиопатия» более подробное и обширное определение (к кардиомиопатиям предложил отнести все заболевания миокарда, перикарда и эндокарда независимо от их функциональной характеристики и происхождения), болезнь также продолжают называть алкогольной кардиомиопатией.
Точной статистики по распространенности заболевания не существует, так как злоупотребляющие алкоголем лица стараются скрывать этот факт. В Европе на долю алкогольной кардиомиопатии приходится около 30% от всех выявленных случаев дилатационных кардиомиопатий. Заболевание выявляется у половины людей, страдающих алкоголизмом.
Смертность от алкогольной кардиомиопатии составляет около 12-22% от всех случаев заболевания. Алкогольное поражение сердца выявляют в 35% случаев при внезапной коронарной смерти.
Заболевание чаще наблюдается у мужчин 30-55 лет, но у женщин срок развития алкогольной кардиомиопатии короче.
Клинические формы алкогольной миокардиодистрофии были описаны в 1977 г. Е. М. Тареевым и А. С. Мухиным, которые выделили:
- Классическую форму заболевания, характерную для больных, страдающих типичным хроническим алкоголизмом. Данная форма отличается одышкой, частым сердцебиением и болями в сердце, которые особенно беспокоят пациента в ночное время. Наблюдаются перебои в работе сердца. Симптоматика резко усиливается спустя 2–3 дня после приема значительного количества алкоголя.
- Псевдоишемическую форму, при которой боли в области сердца отличаются по силе и длительности, могут быть связаны с физическими нагрузками или проявляться в состоянии покоя, напоминая ишемическую болезнь сердца. Эта форма алкогольной миокардиодистрофии сопровождается незначительным повышением температуры, увеличением сердца и появлением отеков и одышки в связи с развитием недостаточности кровообращения. Болевые ощущения могут сопровождаться нарушениями сердечного ритма.
- Аритмическую форму, к основным признакам которой относят фибрилляцию предсердий, экстрасистолию, пароксизмальные тахикардии, сопровождающиеся нарушениями в работе сердца и учащенным сердцебиением. В некоторых случаях наблюдается головокружение и эпизоды потери сознания. Сердце увеличено, присутствует одышка.
Алкогольная кардиомиопатия развивается при чрезмерном и длительном употреблении алкогольных напитков в результате повреждающего воздействия этанола и его метаболитов на структуру клеток миокарда. При длительном употреблении алкоголя в стенках коронарных артерий и нервных волокнах сердца возникают дегенеративные изменения, обмен веществ в миокарде нарушается и развивается гипоксия миокарда.
Определяющим фактором в развитии заболевания является количество алкоголя, которое употребляет пациент.
Эпидемиологические исследования убедительно доказали, что смертность от ишемической болезни сердца и количество употребляемого больным алкоголя находятся в U-образной зависимости — наиболее высокая смертность наблюдается у лиц, которые вообще не употребляют алкоголь, и у лиц, злоупотребляющих алкоголем. Люди, умеренно употребляющие алкоголь, реже страдают ИБС, а смертность от этого заболевания находится у этой группы на низком уровне.
Единого мнения о безопасной минимальной суточной дозе алкоголя не существует. Нет и достоверных данных о том, как долго должна приниматься «опасная доза» для развития алкогольной кардиомиопатии.
Согласно данным исследований, которые были проведены в США, Канаде и странах Евросоюза, алкогольная кардиомиопатия развивается у пациентов при ежедневном употреблении этанола:
- в течение 10 лет, если суточная доза составляет 125 мл.;
- после 5 лет, если суточная доза превышает 80 гр.;
- на протяжении 20 лет, если суточная доза составляет 120 гр.
Алкогольная кардиомиопатия развивается у разных лиц при разной суточной дозе и в разные сроки. Точные данные отсутствуют, поскольку люди отличаются индивидуальной чувствительностью к алкогольсодержащим напиткам (она зависит от генетически детерминированной активности ферментных систем, которые участвуют в метаболизме алкоголя).
По предположениям исследователей, на развитие заболевания влияет любой алкогольный напиток, употребляемый в чрезмерном количестве.
Этанол (этиловый спирт) и его токсичный метаболит ацетальдегид подавляют активность фермента натрий-калиевой аденозинтрифосфатазы (Na+K+-ATa3bi), который находится в плазматической мембране клеток и транспортирует ионы К+ внутрь клетки, а ионы Na+ — во внешнюю среду. В результате в кардиомиоцитах накапливаются ионы Na+ и наблюдается недостаток ионов К+.
Также возникают нарушения в деятельности Са++-АТФазы, вызывающие массовое поступление ионов Са++ в клетку и их накапливание.
При нарушении электролитно-ионного гомеостаза возникает разобщение процессов возбуждения и сокращения кардиомиоцитов. Это нарушение усугубляется благодаря возникающим изменениям свойств сократительных белков кардиомиоцитов.
Этанол и ацетальдегид угнетают также р-окисление свободных жирных кислот, которые являются для миокарда основным источником энергообразования (синтез 60-90% всего АТФ обеспечивается благодаря свободным жирным кислотам).
Алкоголь активизирует процесс образования свободных радикалов и перекисей благодаря перекисному окислению свободных жирных кислот. Свободные радикалы и перекиси отличаются резким повреждающим воздействием на мембраны кардиомиоцитов, поэтому у больного постепенно развивается дисфункция миокарда.
- Влияние алкоголя и его метаболита снижает количество митохондриальных окислительных ферментов (включая ферменты цикла Кребса, необходимые для синтеза АТФ из глюкозы) в миокарде и их активность, что также снижает образование энергии в миокарде.
- В результате воздействия ацетальдегида нарушается и синтез в кардиомиоцитах белка и гликогена.
- При снижении энергообразования в миокарде и сниженной активности Са++-АТФазы возникают нарушения сократительной функции миокарда.
Этиловый спирт и ацетальдегид влияют также на синтез и усиленное высвобождение повышенного количества катехоламинов (образуются в надпочечниках), поэтому миокард подвергается своеобразному катехоламиновому стрессу, который увеличивает потребность в кислороде. Повышенный уровень катехоламинов оказывает кардиотоксическое действие, провоцирует нарушение сердечного ритма и вызывает перегрузку миокарда ионами кальция.
Нарушенная микроциркуляция в миокарде развивается уже на ранних стадиях заболевания. Поражается эндотелий мелких сосудов, повышается проницаемость их стенок, а в микроциркуляторном русле появляются тромбоцитарные микроагрегаты. Эти поражения провоцируют гипоксию и обуславливают развитие гипертрофии миокарда и диффузного кардиосклероза.
Непосредственное воздействие алкоголя на миокард способствует также появлению дефицита белка в миокарде (наблюдается менее чем у 10% больных, страдающих хроническим алкоголизмом). Нарушение белкового обмена оказывает значительное влияние на развитие алкогольной кардиомиопатии, так как сердце при алкоголизме поражается по типу диспротеинемического миокардоза.
У отдельных больных к патогенетическим факторам развития алкогольной кардиомиопатии может добавляться дефицит витамина В.
Согласно предположениям исследователей, иммунологические нарушения могут принимать участие в развитии поражения миокарда в случае алкогольной интоксикации, поскольку у половины пациентов с тяжелой формой заболевания были выявлены в крови антитела к модифицированным ацетальдегидом миокардиальным белкам. Данные антитела способны усугублять повреждающее воздействие этанола и ацетальдегида на миокард.
Хроническая алкогольная интоксикация угнетает Т-клеточный иммунитет, способствуя длительному выживанию различных вирусов в организме больных алкогольной кардиомиопатией.
На развитие алкогольной кардиомиопатии влияет и артериальная гипертензия, которая возникает при превышении суточной дозы алкоголя (больше 20 гр.) у 10-20% больных. Артериальная гипертензия усугубляет гипертрофию и дисфункцию миокарда, но при снижении дозы ниже 15 гр. или полном прекращении употребления алкоголя АД в большинстве случаев нормализуется.
Первые признаки алкогольной кардиомиопатии, на которые жалуется пациент – появившиеся нарушения сна, сердечного ритма и головная боль. Затем к симптомам присоединяется возникающая при нагрузке одышка и отеки. В большинстве случаев больные не признают наличие у себя пагубного пристрастия к алкоголю и не видят связи между симптомами заболевания и алкоголизмом.
Наиболее ярко симптоматика проявляется в период абстиненции (в течение недели после употребления алкоголя в избыточном количестве). К симптомам алкогольной кардиомиопатии относятся:
- Длительные, ноющие или колющие утренние боли в области верхушки сердца, которые возникают независимо от физической нагрузки. В большинстве случаев боль не отличается интенсивностью, но усиливается после употребления алкоголя. Не исчезает при приеме нитроглицерина.
- Одышка, которая усиливается даже при минимальной нагрузке. Дыхание у больного поверхностное и учащенное, присутствует чувство нехватки воздуха. Свежий воздух способствует улучшению самочувствия.
- Перебои в сердечной деятельности, которые больной воспринимает как «замирание» сердца, приступы головокружения и неритмичный пульс. Электрокардиограмма может выявить суправентрикулярную или желудочковую экстрасистолию, наличие фибрилляции
- (нескоординированного сокращения) и трепетания предсердий, пароксизмальную наджелудочковую тахикардию. Чем тяжелее поражение сердца, тем более выражены нарушения ритма.
- Отеки и увеличение печени, характерные для прогрессирующей сердечной недостаточности. При увеличении печени одышка присутствует и в состоянии покоя, усиливаясь в положении лежа (ортопноэ, при котором больной вынужден принимать положение полусидя). Отеки возникают сначала к вечеру на ногах, а при прогрессировании заболевания распространяются на все тело. Наблюдается также асцит (увеличение живота).
Алкогольная кардиомиопатия может сопровождаться:
- покраснением кожи лица;
- расширением сосудов в области носа и изменением его цвета в сине-багровый;
- тремором рук;
- покраснением глаз и желтизной склер;
- увеличением массы тела или резким похудением;
- возбужденным поведением, многословностью, суетливостью.
Клинические стадии
В. Х. Василенко в 1989 г. выделил следующие стадии алкогольной кардиомиопатии:
- 1-я стадия, которая длится около 10 лет. Боли в сердце возникают эпизодически, иногда наблюдаются нарушения ритма.
- 2-я стадия, которая характерна для больных, страдающих хроническим алкоголизмом более 10 лет. На этой стадии появляется кашель, больные жалуются на одышку и отеки, возникающие на ногах. Лицо и губы приобретают синюшный оттенок (акроцианоз), возможно посинение кистей и стоп. Одышка часто усиливается в лежачем положении в результате застоя крови в малом круге кровообращения. При застое крови в большом круге кровообращения наблюдается увеличение печени. Присутствует мерцательная аритмия (фибрилляция предсердий) и другие нарушения ритма сердца.
- 3-я стадия, которая сопровождается тяжелой недостаточностью кровообращения и последующими нарушениями функций внутренних органов с необратимым изменением их структуры.
Диагностика алкогольной миокардиодистрофии вызывает затруднения вследствие отсутствия специфических признаков заболевания (диагностические признаки алкогольной кардиомиопатии могут сопровождать и другие виды сердечнососудистых заболеваний). Алкогольное поражение сердца может сопровождаться нарушениями функций поджелудочной железы и печени, что затрудняет диагностику при неустановленном «алкогольном» анамнезе.
Диагноз устанавливается на основании:
- жалоб пациента и анамнеза, если больной не скрывает употребление алкоголя;
- данных электрокардиограммы, позволяющих выявить изменения ST-сегмента, наличие гипертрофии миокарда, зафиксировать нарушение проводимости и ритма сердца;
- данных рентгенографии, которые помогают выявить наличие гипертрофии миокарда на ранней стадии заболевания, дилатацию (расширение камер сердца) и застои в легких;
- данных эхокардиограммы, позволяющих выявить гипертрофию и дисфункцию миокарда, наличие диастолической и систолической недостаточности.
Проводится также:
- Суточное мониторирование электрокардиограммы, помогающее выявить нарушения ритма и проводимости сердца.
- Нагрузочная проба. Обычно используется тредмил-тест, при котором электрокардиографическое исследование проводится в процессе физической нагрузки на тредмиле (беговой дорожке), или велоэргометрия, при которой для нагрузки используют специальный велосипед.
- При необходимости проводят зондирование с целью морфологического исследования кардиобиопатов.
- Алкогольная кардиомиопатия предполагается при наличии фибрилляции предсердий,
кардиомегалии (увеличение размеров сердца), застойной сердечной недостаточности и отсутствии видимой причины этих нарушений у мужчин молодого возраста. - Пациент в обязательном порядке проходит консультацию у нарколога, который подтверждает наличие хронического алкоголизма.
- Основным лечебным фактором является полное исключение алкоголя.
- Лечение направлено на улучшение обмена веществ, энергетического обмена и стимуляцию синтеза белка в миокарде.
- Больным назначаются:
- Милдронат, стимулирующий синтез белка, устраняющий накопление токсинов в клетках и восстанавливающий равновесие между поступлением и потребностью клеток в кислороде;
- Цитохром С, Неотон и поливитамины, улучшающие энергетический обмен;
- витамин Е, подавляющий перекисное окисление липидов в мембранах клеток;
- Верапамил и другие антагонисты кальция, оказывающие антиаритмическое действие, стабилизирующие клеточные мембраны и улучшающие тканевое дыхание;
- Пармидин или Эссенциале, стабилизирующие лизосомальные мембраны;
- Мексидол или другие антигипоксанты для устранения кислородного голодания;
- соли калия, нормализующие электролитный баланс;
- Анаприлин или другие бета-адреноблокаторы, нейтрализующие влияние избытка катехоламинов;
- диуретики, снимающие отеки;
- сердечные гликозиды, оказывающие антиаритмическое и кардиотоническое действие при сердечной недостаточности.
- Хирургическое лечение показано только в экстренных случаях, поскольку возможно развитие осложнений.
- Алкогольная кардиомиопатия требует также частого пребывания на свежем воздухе и соблюдения диеты, которая включает значительное количество белков, калия и витаминов.
- При отсутствии алкоголя и своевременном лечении размеры сердца у больных часто уменьшаются, но восстановление функций миокарда происходит очень медленно, поэтому относительное выздоровление наблюдается спустя длительный период времени.
Источник: https://liqmed.ru/disease/alkogolnaya-kardiomiopatiya/
Что такое алкогольная кардиомиопатия и почему она вызывает мгновенную смерть
Алкогольная кардиомиопатия – заболевание сердца, развивающееся по причине регулярного употребления алкоголя. Является частным случаем дилатационной кардиомиопатии и приводит к увеличению сердца. Развивается на протяжении многих лет, а первоначально может носить бессимптомный характер.
Алкогольная кардиомиопатия
Что это такое?
Алкогольная кардиомиопатия представляет собой вторичное заболевание миокарда, которое вызвано употреблением алкоголя. Возникает из-за отравляющего действия этанола на клетки миокарда. Вызывает сердечную недостаточность, часто сопровождающуюся ишемией миокарда.
Происходит увеличение всех отделов мышцы сердца, а также растяжение стенок камер и перегородок, которые становятся тонкими и утрачивают свой тонус. Часто заболевание выявляют у мужчин, которые злоупотребляют спиртными напитками.
Причины развития
Главная причина заболевания – употребление больших доз алкоголя сроком более 10 лет. Для того, чтобы развилась кардиомиопатия, достаточно принимать по 100 мл чистого этанола регулярно. Патологию выявляют у 50% людей с алкоголизмом, а у 20% из них заболевание заканчивается летальным исходом.
Наиболее часто заболевание обнаруживают у мужчин от 45 лет, но также ему подвержены и женщины, у которых патология развивается более быстро. Если у мужчин она проявляется через 10 лет регулярного применения этанола, то у женщин – 4-5 лет. Заболеванию подвержены люди с ишемической болезнью сердца, диабетом и гипертонией.
ВАЖНО! Сердечная недостаточность от приема алкоголя развивается быстрее, чем цирроз и психические нарушения.
Заболевание часто выявляется среди низшего социально-экономического слоя, но нередко такой диагноз получают обеспеченные люди, злоупотребляющие алкогольными напитками. Из-за продолжительного бессимптомного периода трудно выявить его в начале развития и начать своевременное лечение.
Симптомы и признаки
Болезнь сердца проявляется постепенно на протяжении нескольких десятков лет.
Первоначально человек страдает от:
- Головных болей и бессонницы,
- Происходит нарушение ритма сердца,
- Появляется одышка.
- На начальной стадии ухудшение здоровье возникает на следующий день после принятия больших доз спиртного.
По мере развития заболевания его симптоматика проявляется постоянно, и не проходит в периоды воздержания от спиртного.
Многие больные категорически отрицают свое пристрастие к алкоголю и не видят взаимосвязи между неприятными симптомами и употреблением спирта.
Люди, страдающие миокардиопатией, имеют следующие внешние признаки:
- Краснота кожи лица.
- Дрожание рук.
- Расширение сосудов носа.
- Желтые склеры глаз.
- Увеличение или снижение массы тела.
- Повышенная возбужденность, суетливость.
При прогрессировании симптоматика становится более выраженной.
Кроме изменений внешности, человек жалуется на:
- Нехватку воздуха.
- Удушье.
- Учащение сердцебиения.
- Жар и потливость.
- Холодные конечности.
Последствия долгого употребления спиртного
У больных обнаруживают аритмию, тахикардию и гипертонию. Из-за постоянного поступления в организм этанола происходит нарушение в работе печени и почек, что сказывается на пищеварении и вызывает застой жидкости. Указанные признаки и симптомы не сопровождаются увеличением сердца и могут проявляться на протяжении 10 лет, что характерно для 1-й стадии алкогольной кардиомиопатии.
ВАЖНО! 2-я стадия алкогольной кардиомиопатии развивается при употреблении больших доз алкоголя на протяжении более чем 10 лет, но может и раньше.
Признаки кардиомиопатии
Для 2-й стадии заболевания характерно:
- Увеличение сердечной мышцы.
- Регулярные боли в области сердца.
- Постоянные отеки конечностей.
- Увеличение живота.
- Посинение носа.
- Кашель и одышка после алкоголя.
Люди со 2-3 стадией кардиомиопатии часто имеют цирроз печени, язву желудка, гастриты и патологии почек. Пациенты страдают от общего истощения, слабости и нередко психических патологий. Происходит развитие острой сердечной недостаточности.
ВАЖНО! Для 3-й стадии кардиомиопатии характерен кардиосклероз и арахнофиброз (фиброз мягкой мозговой оболочки), что чаще всего и приводит к смерти.
Летальный исход на 3-й стадии обусловлен не только алкогольным сердцем, но и многочисленными изменениями во всех внутренних органах и системах. Из-за токсического воздействия этанола происходит разрушение клеток поджелудочной железы, мозга, печени и почек.
Причина смерти
Сердечная недостаточность и алкоголь – эта два понятия, которые тесно взаимосвязаны между собой. Частое распитие спиртного приводит к сердечной недостаточности, которая нередко заканчивается летательным исходом в результате нарушения кровообращения.
В 35% случаев алкогольная кардиомиопатия вызывает мгновенную смерть в результате аритмии и сердечной недостаточности.
Картинка. Сердечная недостаточность
Алкогольная кардиомиопатия приводит к смертельному исходу только 20% больных. Это происходит не только из-за поражения сердца, но и других органов. Наиболее высока смертность среди тех людей, которые резко отказались от алкоголя или употребляют его в очень больших количествах. Те, кто принимает спиртное умеренно, реже заканчивают жизнь летальным исходом.
Как диагностировать алкогольную кардиомиопатию?
Для того, чтобы поставить верный диагноз, важно посетить врача нарколога. Многие пациенты скрывают свое пристрастие к выпивке, что делает лечение менее продуктивным – вылечить алкогольную кардиомиопатию без отказа от спиртного невозможно.
Для диагностики заболевания требуется пройти следующие обследования:
- ЭКГ. Выявляет характер нарушений сердечного ритма.
- Рентгенография. Может выявить венозный застой в легких и увеличение тени сердечной мышцы.
- Эхокардиография. Определяет размеры сердца и объем камер.
- Общий и биохимический анализ крови.
- УЗИ органов брюшной полости и щитовидной железы.
Существующие методы лечения
Заболевание требует комплексного лечения и обязательного отказа от алкоголя. Терапия направлена на устранение симптоматики и улучшение работы сердца. Лечение должно осуществляться в специальном медучреждении под наблюдением специалистов.
Схемы лечения включают сердечные препараты и медикаменты для укрепления иммунитета:
- Бета-блокаторы.
- Витамины.
- Гликозиды.
Во время терапии важная роль отведена питанию. Рацион должен быть богат калием и магнием, которые необходимы для нормальной работы сердца. При заболеваниях желудка назначается специальная щадящая диета. Показаны легкие физические нагрузки и избегание стрессовых ситуаций.
Образ жизни
На первой стадии алкогольной кардиомиопатии достаточно вести правильный образ жизни и отказаться от алкоголя, чтобы предотвратить необратимые изменения в сердечной мышце. На 2 и 3 стадии таких мер будет недостаточно и требуется пройти терапию в специализированном медучреждении.
Люди, страдающие алкогольной кардиомиопатией, и в период лечения, и после должны следовать определенным правилам:
- Полностью не употреблять алкоголь.
- Правильно питаться.
- Заниматься физическими нагрузками.
- Спать не менее 8 часов в сутки.
- Избегать стрессовых ситуаций.
Не каждый человек может самостоятельно победить алкогольную кардиомиопатию, особенно если заболевание уже вызвало нарушения в работе сердца. Опытный специалист поможет подобрать действенные и безопасные медикаменты, а также побороть тягу к алкоголю, которая и стала причиной патологии сердца.
Прогноз
Наиболее хорошо поддается терапии кардиомиопатия начальной стадии. Но многие пациенты обращаются к специалисту только тогда, когда все признаки нарушений в работе сердца и других органов видны налицо.
Важно правильно подобрать лекарственные препараты и строго соблюдать все предписания лечащего врача.
Если человек отказывается от лечения и продолжает употреблять как крепкие спиртные напитки, так и пиво, прогноз плохой. В любой период, не зависимо от продолжительности болезни, может наступить внезапная смерть. Если заболевание быстро прогрессирует и отличается выраженной симптоматикой, смерть наступает на 3-4 год.
Видео. Кардиомиопатия — симтомы, причины и группа риска
Источник: https://moyakrov.info/heart/kardiomiopatiya/alkogolnaya

 Лизигамма (от 130 руб.)
Лизигамма (от 130 руб.)  Атенолол (от 170 руб.)
Атенолол (от 170 руб.)  Аспирин Кардио (от 120 руб.)
Аспирин Кардио (от 120 руб.)  Милдронат (от 290 руб.)
Милдронат (от 290 руб.)  Фуросемид (от 30 руб.)
Фуросемид (от 30 руб.)