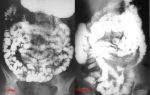
Частота аномалий вены Галена не превышает одного процента среди людей всех возрастов, но до трети случаев пороков сосудов мозга у новорожденных и маленьких детей приходится именно на эту патологию. У детей мужского пола она выявляется вдвое чаще, нежели у девочек.
По статистике, до 90% случаев врожденных пороков развития вены Галена заканчиваются гибелью малышей в раннем возрасте, что связано как с тяжестью патологии, так и с недостаточной готовностью специалистов к лечению заболевания, отсутствием оснащенных операционных нейрохирургического и сосудистого профиля. Прогноз значительно хуже у пациентов, которые родились с признаками сердечной недостаточности, гидроцефалии и нарушения кровотока в полушариях мозга.
В последние годы смертность удалось снизить до 70-80%, а в литературе даже описаны единичные случаи успешной борьбы с патологией, что во многом связано с прогрессом в области ультразвуковых методов исследования и совершенствованием микрохирургической и эндоваскулярной техники в нейрохирургии. Вместе с тем, к сожалению, врачи все еще не могут давать родителям малышей с аномалиями вены Галена хоть сколько-нибудь обнадеживающие рекомендации.
Анатомия и виды патологии большой вены мозга
Вену Галена называют большой веной мозга, поскольку это один из наиболее крупных венозных стволов, несущих кровь, насыщенную углекислотой и продуктами обмена, от внутренних отделов головного мозга — подкорковые ядра, зрительные бугры, прозрачная перегородка, сплетения боковых желудочков.
Большая вена мозга относится к глубокой венозной системе и проходит в подпаутинном пространстве (его еще называют цистерной одноименной вены в этой области), соединяющемся с нижним саггитальным венозным синусом с образованием прямого синуса. В прямой синус и впадает крупная вена Галена.
Анатомия вены Галена зависит от формы головы. Длина ее составляет около 12-14 мм, при этом у людей с долихоцефалическим типом черепа (с длинной и узкой головой) она может достигать 2 сантиметров, а у брахицефалов при короткой и широкой голове — чуть более сантиметра.
Диаметр сосуда не связан с формой черепа и составляет в среднем 5-7 мм, однако замечено, что брахицефалы имеют относительно короткий, но более широкий ствол, чем долихоцефалы с длинной и более узкой веной.
Норма скорости кровотока в вене Галена у детей до года — 4-18 см/сек.
Среди изменений, которые наиболее часто выявляются в рассматриваемом сосуде, выделены:
- Аневризма вены Галена;
- Артериовенозная мальформация большой вены мозга.
Аневризма вены Галена
Аневризма вены Галена относится к наиболее тяжелым и довольно сложным для ранней диагностики и лечения формам сосудистой патологии мозга. К сожалению, обнаруживается она обычно не ранее третьего триместра гестации, что становится настоящим шоком для будущих родителей, ведь предыдущие скрининговые УЗИ показывали норму.
Вместе с тем, выявленный еще во время беременности, пусть и довольно поздно, порок, дает возможность до родов определиться с тактикой лечения малыша, выбрать клинику и специалиста, психологически настроиться на борьбу за благополучие ребенка.
Аневризма вены Галена образуется внутриутробно. Изначально питание мозговых структур у растущего эмбриона происходит эмбриональными сосудами, которые в течение первых двух месяцев гестации созревают в полноценные артерии и вены. Если этот процесс нарушается, то в мозге плода остаются неразвитыми эмбриональные сосуды, дающие начало аневризмам и другим мальформациям.
Среди причин, которые могут способствовать аномалиям формирования сосудистого русла, указывают:
- Воздействие вирусов и бактерий (герпес, краснуха, респираторные инфекции и др.);
- Прием некоторых лекарств;
- Влияние ионизирующего излучения.
- Важно отметить, что порок закладывается в первой трети гестации, но становится заметным для диагностики значительно позже.
- С точки зрения анатомии аневризма может представлять собой локальное увеличение просвета вены, однако значительно чаще она выглядит как множественные сообщения между сосудами в виде клубка, состоящего из сосудов эмбрионального типа.
- Кровь из артерий мозга (системы внутренней сонной и вертебро-базилярной) сбрасывается в аномально сформированную вену, не доходя в достаточной мере к нервной ткани полушарий и подкорковых образований, из-за чего последние испытывают анемию, а венозный отдел — избыточную нагрузку.
Эмбриональные сосуды лишены гладкомышечного слоя, поэтому могут легко разрываться с излитием крови в нервную ткань, а также растягиваться избыточным объемом жидкости. Растяжение и увеличение диаметра венозной части кровотока способствует сдавливанию ликворных путей и развитию гидроцефалии.
Аневризма вены Галена обнаруживается в передней части черепной коробки, позади и над зрительными буграми в одноименной цистерне. Различают несколько форм аневризмы:
- Интрамуральная, когда артерия впадает прямо в вену.
- Хориоидальная — представлена сосудистыми сплетениями в хориоидальной щели.
- Паренхиматозная — множественные сосудистые сообщения находятся в мозговой паренхиме.
Видео: аневризмы вены Галена на УЗИ
Мальформация большой вены мозга
Мальформации характеризуются недоразвитием эластических и мышечных волокон средней оболочки вены, поэтому даже незначительное увеличение давления сопровождается расширением просвета сосудов, которое со временем только усугубляется. Аневризма может иметь вид мешка либо диффузного увеличения просвета сосуда.
Артериовенозная мальформация вены Галена может быть муральной, когда артерии мозга подходят к аневризматически расширенной вене и впадают в нее напрямую, и хориоидальной — патологически измененные клубки сосудов, питающих мальформацию, впадающую в расширенную галенову вену.
Мальформация вместе в аневризматически расширенной веной Галена давит на окружающие ткани, способствуя их атрофическим изменениям, смещению, блокаде ликворо- и венозного оттока, из-за чего нарастает гидроцефалия.
Видео: мальформация вены Галена
Проявления аномалий венозных сосудов
Симптоматика аномалий венозного русла мозга проявляется при рождении уже у половины малышей.
Главный признак аневризматического изменения вены Галена — недостаточность сердца, связанная с повышенным венозным давлением в мозговых и полой вене, создающим избыточную нагрузку на сердце ребенка.
Поскольку аневризма функционирует во время внутриутробного периода, к моменту рождения у малыша формируется высокая вероятность декомпенсации сердечной деятельности.
ребенок с диагностированной мальформацией вены Галена
Клиническими признаками аневризмы считаются:
- Быстрая утомляемость ребенка во время кормления;
- Отеки мягких тканей;
- Одышка с риском отека легких;
- Отставание физического развития с первых месяцев жизни.
Неблагоприятным признаком нарушенного венозного оттока является гидроцефальный синдром, который говорит о сдавлении из вне расширенными сосудами водопровода мозга, несущего ликвор от боковых желудочков и субарахноидальных пространств, или о сильном сбросе большого количества крови в вены черепа.
Гидроцефалия проявляется увеличением размеров головки ребенка, расширением ее поверхностных вен, что заметно невооруженным глазом. На фоне гидроцефально-гипертензионного синдрома возможны рвота, судороги, пучеглазие, косоглазие, очаговые неврологические нарушения.
В результате шунтирования крови полушария недополучают артериального питания, поэтому нарушается развитие интеллекта и формируется умственная отсталость. В редких случаях возможны кровоизлияния в вещество мозга с судорогами, комой, параличами.
Мальформация вены Галена дает проявления в раннем детстве, чрезвычайно редко — у взрослых. Чаще всего она протекает с гидроцефалией и внутричерепной гипертензией при сдавлении мозгового водопровода, а также внутримозговыми гематомами, судорожным синдромом, расстройствами психического и моторного развития, очаговыми неврологическими расстройствами.
Из-за повышенной нагрузки на миокард, а также вследствие сопутствующих пороков развития сердечно-сосудистой системы довольно рано проявляется сердечная недостаточность с одышкой, отеками, цианозом.
В зависимости от тяжести течения, выделяют несколько клинических разновидностей мальформации:
- I вид — тяжелое течение с высокой летальностью, сердечная и дыхательная недостаточности, увеличение печени, водянка головного мозга;
- II вид — тяжелые неврологические очаговые нарушения, гипоплазия отделов мозга, признаки нарушения артериального кровотока из-за шунтирования крови;
- III вид — расстройства венозного оттока с увеличением давления, патологией ликвородинамики, сообщающаяся гидроцефалия.
Нюансы диагностики венозных мальформаций
Диагностика патологии внутричерепных вен осуществляется посредством:
- Рентгеноконтрастной ангиографии — после рождения малыша это основной метод исследования, играющий решающее значение в определении хирургической тактики;
- Ультразвукового анализа с допплерометрией — до родов в третьем триместре и после рождения малыша (нейросонография) это самый безопасный и наиболее доступный способ диагностики;
- КТ, МРТ — в раннем неонатальном периоде.
Выявление аневризмы вены Галена становится возможным не ранее третьего триместра гестации при использовании ультразвука. Аномалия выглядит как анэхогенное образование в центре черепа. Ультразвуковое сканирование дополняется допплерометрией с определением характера кровотока в патологически измененных сосудах.
Если женщина не обследовалась до родов, то заподозрить патологию крайне сложно и по причине редкой встречаемости, и вследствие отсутствия в части случаев клинических признаков в момент рождения ребенка. Педиатры ставят диагноз методом исключения иных причин водянки мозга и недостаточности сердца.
Помимо ультразвуковой диагностики, применяются компьютерная и МР-томография, которые показывают клубки аномально развитых внутричерепных сосудов. Уточнить характер ветвления эмбриональных сосудов, их взаимоотношения с нормальными, наличие или отсутствие тромбозов дает возможность рентгеноконтрастная ангиография, по итогам которой также разрабатывается план оперативного лечения.
Лечение
Если порок выявлен во время беременности, женщине может быть предложено плановое кесарево сечение, а затем — хирургическое лечение заболевания. Выжидательная тактика даже при бессимптомной патологии после рождения малыша неприемлема.
Главным методом лечения аневризм и мальформаций вены Галена считается хирургической вмешательство — эндоваскулярная эмболизация питающих образование сосудов клеевыми составами, микроспиралями.
Операцию предпочтительнее проводить с 2-3 месяцев и до полугодия жизни ребенка, но при прогрессировании недостаточности сердца — как можно раньше.
При подготовке к вмешательству назначаются антикоагулянты для предупреждения тромбирования вен, а также сердечные средства для поддержания работы сердца на приемлемом уровне.
малоинвазивная эмболизация вены Галена, катетер вводится через бедренную артерию
Проводить операцию детям старшего возраста или взрослым крайне опасно из-за возможности кровоизлияний вследствие резкого притока крови к сосудам, которые долго функционировали в условиях мальформации и не готовы к новым условиям кровообращения.
В случае гидроцефалии встает вопрос о шунтирующей операции, которая состоит в наложении искусственного сообщения между желудочками мозга и полостью тела (плевральной, брюшной).
Шунт обеспечивает сброс спинномозговой жидкости, которая потом обратно всасывается поверхностью серозной оболочки.
Открытые вмешательства на аневризмах не проводятся из-за большого операционного риска и вероятных тяжелых осложнений.
Несмотря на развитие эндоваскулярной хирургии и совершенствование методов диагностики, прогноз при аневризме и мальформациях вены Галена остается неблагоприятным. Дети, перенесшие операцию и выжившие, страдают нарушением умственного и психофизического развития и в ряде случаев имеют серьезные неврологические расстройства.
Поделитесь с друзьями в соц.сетях
Источник: https://medist.info/vena-galena-funkcii-rol-anatomiya-vozmozhnaya-patologiya-diagnostika-i-lechenie/
Крестцовое сплетение и его патологии
Важнейший элемент нервной системы – это крестцовое сплетение, иннервирующее органы и ткани нижних конечностей.
Патологические процессы, развивающиеся в этой области, как правило, сопровождаются невралгиями и негативной симптоматикой.
Для того чтобы оценить тяжесть состояния и назначить соответствующую терапию, необходимо иметь представление об анатомических особенностях этого сплетения.
Анатомические особенности сплетения
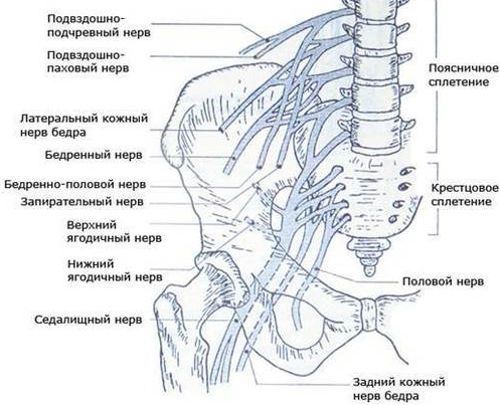
Крестцово-поясничное сплетение объединяет в себе несколько разновидностей нервных окончаний. Основную роль в его формировании играет один из трех спинномозговых нервных корешков, в которые частично входит четвертая и двенадцатая нервная грудная ветвь.
Поясничное сплетение состоит из следующих нервов:
- бедренно-полового;
- подвздошно-подчревного;
- запирательного;
- бедренного;
- латерального;
- подвздошно-пахового.
Ветви нервных окончаний расположены спереди поперечных отростков, идущих от поясничных позвонков. Они несут ответственность за нервную проводимость мышц, в том числе брюшных. Кроме того, отмечается их тесная взаимосвязь с рецепторами половых органов, ограниченной областью бедра и поверхностной частью голени.
Строение пояснично-крестцового сплетения
Характеристика нервных сплетений
Нервные окончания в поясничном сплетении условно подразделяются на группы.
Первая
Подвздошно-подчревное сплетение образовано первым поясничным и двенадцатым грудным нервным окончанием, проходящими через большую поясничную мышцу и пересекающимися с передней поверхностью поясничной квадратной мышцей. Далее сплетение спускается, проходя сзади-наперед, иннервирует брюшную поперечную мышцу подвздошного гребня, пролегая между косыми брюшными мышцами.
Подвздошно-подчревное окончание проходит через широкую сухожильную пластину наружной косой мышцы в области пахового кольца и саму мышцу, после чего происходит разветвление нерва на несколько отростков. Основная функция этого нерва заключается в иннервации брюшных мышц. Помимо этого, окончания первой тройки обеспечивают иннервацию кожи ягодиц и бедра.
Подвздошно-паховое сплетение – является началом другого ответвления переднего нервного корешка, который также входит в поясничное сплетение и расположен немного ниже подвздошно-подчревного.
Зоны нарушения нервной проводимости первой тройки сплетений (а – подвздошно-подчревного, в – бедренно-полового, б – подвздошно-пахового, д – бокового кожного бедра)
Анатомия нервных сплетений первой тройки имеет небольшие отличительные особенности в зависимости от половой принадлежности пациента. У женщин они связывают ЦНС с кожей лобка и больших половых губ, в то время как у мужчин они проходят через паховый канал, разъединяясь на более тонкие ответвления, иннервирующие поверхность бедер, возле мошонки.
Вторая
Немного ниже нервных окончаний первой тройки расположены 3 больших нервных ответвления (латеральная, бедренная и запирательная ветви):
- латеральная – расположена в боковой части паховой связки, она может лежать поверхностно или внутри портняжной мышцы (под соединительной оболочкой). Латеральная ветвь несет ответственность за иннервацию боковой поверхности ягодиц (дальше от большого костного вертела бедра и ближе к боковой бедренной поверхности).
- запирательная – это ветвь протягивается рядом с большой поясничной мышцей (по направлению вниз и к ее краю), а затем проникает в малый таз. Далее наблюдается ее присоединение к кровеносной системе и конечный выход (совместно с сосудами) на бедро, между приводящих мышц.
- бедренная – это нервное ответвление тесно взаимосвязано с приводящими мышцами, тазобедренным и коленным суставом. Оно обеспечивает поверхностную (среднюю) бедренную часть, ближе к коленям. Из всех перечисленных поясничных нервных сплетений, бедренное является наиболее большим и берет начало на границе 5 поясничного позвонка одноименных мышечных групп (подвздошной и поясничной).
Нервные окончания поясничного отдела – это часть общей системы ответвлений крестцового, копчикового и поясничного отделов, которые взаимосвязаны и образуют 2 сплетения (крестцовое и поясничное).
Крестцовый отдел, так же как и поясничный, объединен короткими и длинными нервными окончаниями:
Короткие
Короткие ответвления, в свою очередь, состоят из следующих нервных окончаний:
- запирательный внутренний и половой;
- нижний и верхний ягодичные;
- грушевидной и бедренной квадратной мышцы.
Седалищные нервные окончания сплетения разделяются на нижнее (вместе с артерией покидающее малый таз и соединяющееся с ягодичной мышцей) и верхнее (выходящее из тазовой полости вместе с ягодичной мышцей через надгрушевидное отверстие и связывающееся с бедренными фасциями).
Длинные
Эти ответвления включают в себя:
- заднее кожное окончание;
- седалищное.
Разветвление нервных окончаний нижних конечностей пояснично-крестцового сплетения в соответствии с международной классификацией
На одном уровне с ромбовидным углублением (сзади коленного сустава) седалищное окончание делится на 2 ответвления:
Большеберцовая ветвь
Эта ветвь опускается вертикально вниз к камбаловидной мышце голеноподколенного канала с разделением на всем протяжении на ответвления.
Одни из них иннервируют трехглавую голеностопную мышцу, в то время как другие проходят в длинных мышечных сгибателях пальцев, в том числе большого на ступне.
Оставшиеся отростки способствуют получению нервного импульса подошвенной и подколенной мышцами.
Более чувствительные окончания, которые присутствуют в поясничном и крестцовом сплетении, объединяются с коленной капсулой сустава, голеностопом и межкостной мембраной голени. Наиболее крупный чувствительный отросток – икорный (медиальный кожный).
Общая малоберцовая ветвь
Эта ветвь проходит чуть в стороне от малоберцовой кости (шейки) в месте расположения подколенной ямки, из которой уже выходят 2 основных ответвления: глубокое и поверхностное.
Глубокое – обеспечивает иннервацию кожного покрова на тыльной стороне стопы (возле бокового края) и тыльной стороны поверхности кожи 3 и 2 пальцев. Эта ветвь направлена вниз с последующим разделением на промежуточную и медиальную.
Общая малоберцовая ветвь отвечает за чувствительность короткой и длинной малоберцовой мышцы.
Патологические состояния
В зависимости от нарушений функциональности того или иного нервного окончания, диагностируется поражение пояснично-крестцового отдела, обусловленное ущемлением (защемлением) седалищного нерва. При этом за счет сдавливания нервного окончания появляется острая боль в нижних конечностях.
Такое патологическое состояние развивается односторонне, однако встречаются случаи двухстороннего поражения, чаще всего у мужчин, чья деятельность связана с повышенными физическими нагрузками.
В медицинской практике такое заболевание классифицируется, как ишиас (невралгия седалищного нерва) или пояснично-крестцовый радикулит.
Одностороннее повреждение седалищного нерва при ишиасе
Патологии могут быть вызваны различными травмами (огнестрельными ранениями, переломами позвоночного столба и сопутствующими сдавлениями этого отдела отломками костей, опухолями таза и брюшной полости). Кроме того, воспалительный процесс и нарушение функциональности возможно при аневризмах брюшной аорты и сдавлением нерва головкой плода в ходе родовой деятельности.
При патологических изменениях в яичниках, матке, брюшине, тазовой клетчатке и червеобразном отростке возможно развитие вторичного пояснично-крестцового плексита. Помимо этого, иногда воспаление обусловлено развитием инфекционных процессов (бруцеллеза, гриппа, туберкулеза, сифилиса и т.д.). Характерным признаком плексита является одностороннее повреждение нервных окончаний.
При нарушении функциональности нижнего ствола в поясничном сплетении возможны парезы ягодичной, четырехглавой бедренной и близнецовых мышц. Такое состояние провоцирует затруднение разгибательной способности голеностопа, нарушение ходьбы, снижение или полное исчезновение коленного рефлекса. Кроме того, нередко наблюдается потеря чувствительности голеностопного сустава и бедра.
Еще советуем почитать:Деформирующий поясничный спондилез
Ограниченное повреждение ответвлений поясничного сплетения сопровождается клинической картиной, близкой по симптоматике нарушению корешковой функции:
- наблюдается повышенная чувствительность нижнего отдела передне-брюшной стенки;
- анестезия или парестезия наружной части бедра;
- гиперстезия в мошонке и верхне-бедренной части;
- повышенная чувствительность внутренней бедренной части и гиперстезия приводящих бедренных мышц.
При поражениях в нижне-ягодичном отделе отмечаются затруднения при разгибаниях бедра, выпрямления туловища, подпрыгиваний, подъема по лестнице. Нарушение проводимости верхне-ягодичного нерва сопровождается утиной походкой, затруднениями при отведении бедра. Повреждение заднебедренного нерва сопровождается гиперстезией нижне-ягодичного отдела, а также задней поверхности бедра.
Когда поражается копчиковое или половое сплетение, отмечается дисфункция сфинктеров, повышенная чувствительность ягодиц (внутренней стороны), заднего прохода и половых органов. Комбинированное нарушение этих сплетений способно вызвать кокцигодинию (болевые ощущения в копчике).
При кокцигодинии пациент не может сидеть из-за острой боли, отдающей в копчик
Клиническая симптоматика развития патологических состояний пояснично-крестцового отдела сопровождается сильной болью при пальпации брюшных и ягодичных мышц. В этом случае боль способна иррадиировать в ногу (в зону проводимости бедренного, запирательного и седалищного нервного окончания) и поясницу.
Ректальное исследование выявляет острую боль даже при слабом нажатии на крестец. При массовом поражении пояснично-крестцовой области возможно развитие вялого паралича, а также парезы тазовых мышц. Нередко отмечается нарушение функциональности органов большого и малого таза.
Неполное повреждение поясничной области сопровождается видоизменяемой симптоматикой, в зависимости от того, в какой именно области развивается воспаление.
Нередко подобное состояние вызвано поражением верхнего ствола нервного поясничного сплетения.
При этом серьезно нарушается функциональность короткой и длинной приводящих мышц, подвздошно-поясничной области, передневнутренней и передней бедренной поверхности, а также в область ягодиц.
Диагностика патологий
Диагноз различного рода поражений пояснично-крестцового отдела обусловлен клинической симптоматикой. В первую очередь, врач подробно выясняет анамнез, и учитывает жалобы пациента. Затем выполняется визуальный осмотр больного с оценкой сухожильных рефлексов и чувствительности на стороне поражения.
Нередко первичного осмотра недостаточно для установления диагноза и врач назначает ряд дополнительных исследований, которые включают:
- рентгенологическое обследование;
- КТ и МРТ;
- УЗИ;
- сканирование позвоночного столба с использованием изотопов;
- забор крови, мочи и синовиальной жидкости для лабораторного исследования.
Наиболее точным способом определения нарушения нервной проводимости сплетения в области крестца является компьютерная томография, которая способна выявить малейшие изменения в позвоночном столбе. Однако в некоторых случаях КТ противопоказано, поэтому вместо него проводится МРТ.
Повреждение седалищного нерва на снимке МРТ
Лечение
В лечении патологии используются 2 методики: консервативная терапия и оперативное вмешательство.
На ранней стадии воспаление можно снять при помощи традиционного лечения:
- НПВС ( Диклоген, Ортофен, Нимесулид, Ибупрофен, Напроксен и т.д.);
- стероидных препаратов (Дипроспан, Преднизолон, Дексамезантон и т.д.);
- витаминов (Юнигамма, Комбипилен, Нейробион, Нейромультивит и т.д.);
- наружные комбинированные препараты (Финалгон, Репарил, Долгит, Дип Хит и т.д.).
После того, как купирована острая стадия воспалительного процесса, возможно использование физиотерапевтических мероприятий (фонофореза, магнитотерапии, УВЧ, электрофореза, парафиновые и грязевые аппликации). Следует учитывать ряд противопоказаний к выполнению физиотерапии, к которым относятся злокачественные новообразования, беременность, алкоголизм, туберкулез, трофические язвы и т.д.
При отсутствии терапевтического эффекта, сохранении болей, а также в запущенных случаях выполняется операция, тактика которой напрямую зависит от причины, которая привела к развитию воспалительного процесса.
В этом случае возможна дискэктомия (частичное или полное удаление межпозвоночного диска), ламинэктомия (удаление дужки позвонка или ее части), микродискэктомия (удаление межпозвонковой грыжи), вертебропластика (стабилизация перелома позвоночника), фасетэктомия (удаление межпозвоночных суставов).
При развитии обострений необходимо обязательное соблюдение постельного режима, минимальные физические нагрузки и нормализация диеты, исключающей острые, соленые, сладкие и копченые блюда. После стабилизации общего состояния рекомендуются занятия лечебной гимнастикой.
Дальнейший прогноз зависит от своевременности лечебных мероприятий и запущенности воспалительного процесса. В большинстве случаев, спустя некоторое время пациент может вернуться к привычной деятельности с некоторыми ограничениями и соблюдением рекомендаций лечащего врача.
Источник: https://dialogpress.ru/info/krestcovoe-spletenie-anatomiya-patologii
Предмет, задачи и методы патологии
Патология — фундаментальная наука, изучающая закономерности возникновения, развития и завершения болезней. Предметом ее исследования является больной организм.
Как учебная дисциплина патология основывается на синтезе двух наук: патологической физиологии и патологической анатомии.
Методы, используемые в патологии. Для познания и объяснения сущности патологических процессов и болезней патология использует данные:
- клинического обследования больных;
- морфологического изучения прижизненно взятых участков тканей больного организма;
- результаты исследования трупов;
- моделирование болезней.
Патология включает два раздела — общую и частную патологию.
Общая патология изучает типовые (стереотипные) патологические процессы, лежащие в основе болезней, — дистрофию, некроз, атрофию, нарушения крово- и лимфообращения, воспаление, аллергию, лихорадку, гипоксию, а также приспособительные и компенсаторные реакции, шок. стресс и опухоли.
- Частная патология изучает конкретные болезни, причины и механизмы их развития, проявления, осложнения и исход отдельных заболеваний.
- Патология является теорией медицины, так как именно она позволяет раскрыть сущность болезни, выявить ее функциональные и структурные проявления, указать направление поиска принципов профилактики и лечения болезней.
- Для решения стоящих перед ней задач патология использует два подхода:
- патофизиологический, который позволяет изучить расстройства в организме на разных этапах развития отдельных патологических процессов и болезней в целом:
- патоморфологический, который, с помощью разнообразных современных морфологических методов, дает возможность исследовать нарушения структуры органов и тканей во время болезни, при выздоровлении или гибели организма.
Вместе с тем единство и взаимообусловленность фикции и структуры в норме и при патологии стирают грань между этими двумя подходами, и они по существу лишь дополняют друг друга.
Так, патофизиология в настоящее время широко использует для анализа патологических процессов морфологические методы.
Патологическая анатомия в свою очередь располагает методами, позволяющими оценивать функцию поврежденных структур.
Патологическая анатомия использует несколько методов. К ним относятся биопсия, вскрытие трупов и эксперименты на животных.
Биопсия — прижизненное исследование кусочков тканей и opганов больного. Высокое техническое оснащение современной клинической медицины позволяет получить фрагмент ткани (биоптат) практически любого органа человека.
Анализируя с пoмощью микроскопа и других методов изменения, обнаруженные в биоптате, патологоанатом устанавливает прижизненный клинический диагноз заболевания.
Результаты исследования биопсийного материала позволяют выявить болезнь на самых ранних этапах ее развития, когда еще отсутствуют четкие клинические симптомы заболевания. Это дает возможность рано начать лечение и служит залогом благоприятного исхода болезни.
В ряде случаев только патологоанатом может установить правильный диагноз (например, точно определить характер опухоли).
Вскрытие (аутопсия) трупов умерших больных проводится для выяснения тех изменений в органах и тканях, которые были вызваны болезнью, а также для установления причины смерти; по результатам вскрытия составляется патологоанатомический диагноз.
Эксперименты на животных широко используются для изучения морфологических изменений в органах и тканях в процессе болезни, от самых ранних ее проявлений до завершения, а также с целью оценки эффективности различных методов лечения.
Патофизиология — фундаментальная дисциплина, и поэтому моделирование (в том числе на животных) болезней, близких к заболеваниям человека, является ее ведущим методом.
Эксперимент позволяет вскрыть сущность предболезненных состояний и самых ранних стадий заболевания, что не всегда удается в клинике.
С помощью экспериментальных моделей исследуют механизм мы развития болезней, оценивают разные способы их лечения, находят пути управления течением заболевания (экспериментальная терапия), разрабатывают проблемы диагностики и профилактики болезней.
Любое лекарственное или нелекарственное средство, прежде чем оно будет использовано в клинике, проходит испытание на животных.
История патологии
Возникновение патологии и выделение ее в качестве самостоятельной науки относятся к первой половине XIX в., когда благодаря развитию химии, биологии, физиологии, хирургии, терапии и морфологии для нее была подготовлена coответствующая основа.
Первая в России кафедра патологической анатомии и патологической физиологии была организована в 1849 г. в Московском университете известным терапевтом А. И. Полуниным.
Он пepвым понял необходимость сопоставления проявлений болезни, имевшихся при жизни больного, с изменениями, которые выявлялись при вскрытии трупов. А. И. Полунин — основоположник клинико-анатомического направления, которое стало характерной чертой отечественной медицины. Идеи А. И.
Полунина продолжали и развивали его многочисленные ученики и последователи. Среди них и создатель Московской школы патологоанатомов, автор первого в России учебника по патологической анатомии проф. М. Н. Никифоров. Учениками М. Н. Никифорова были академики А. И. Абрикосов и И. В. Давыдовский.
Развивая идеи, заложенные А. И. Полуниным и М. Н. Никифоровым, А. И. Абрикосов создал принципы отечественной патологической анатомии и внес большой вклад в разработку многих проблем общей и частной патологии. И. В.
Давыдовский доказал закономерности развития патологических процессов и болезней; ему принадлежат крупные исследования в области общей патологии, патологии военного времени. Учеником М. Н. Никифорова был профессор М. А. Скворцов — признанный основоположник детской патологической анатомии.
Преемником идей Московской школы патологоанатомов стал ученик А. И. Абрикосова — академик А. И. Струков.
С его именем связаны разработки патоморфологии туберкулеза, ревматических болезней, патологии микроциркуляции, воспаления, а также введение в патологическую анатомию новых методов исследования — гистохимии, гистоферментохимии, электронной микроскопии, придавших ей функциональную направленность.
Современный этап развития патологической анатомии характеризуется появлением молекулярной патологии, изучающей болезни на молекулярном уровне, обеспечивающим межклеточные отношения. Это направление в нашей стране возглавляет академик М. А. Пальцев.
Параллельно с патологической анатомией развивалась и патологическая «физиология. В 1849 г. тот же профессор А. И. Полунин стал основателем кафедры патологической физиологии в Московском университете.
В этот период эксперимент на животных уже прочно вошел в арсенал методов научного исследования. Фундаментом для развития патологической физиологии явились исследования физиологов И. М. Сеченова, И. П. Павлова, Н. Е.
Введенского, терапевта С.П. Боткина.
В создании кафедр общей и экспериментальной патологии (патологической физиологии) в России большая заслуга принадлежит выдающемуся физиологу, ученику И. М. Сеченова — проф. В. В. Пашутину. Его научные исследования были сосредоточены на механизмах нарушения обмена веществ, голодании и патологии эндокринной системы.
Крупный вклад в развитие общей патологии внесли отечественные патофизиологи профессора А.Б. Фохт, А.А. Богомолец, Н.Н. Аничков, С.С. Халатов, А.Д. Сперанский, Н.Н. Сиротинин. которые разрабатывали различные аспекты проблем реактивности, старения, патологии эндокринной системы. Н. Н. Аничков и С. С.
Халатов создали первую экспериментальную модель атеросклероза и многое сделали для понимания механизмов его развития.
Большой вклад в развитие патологии внесли крупные зарубежные физиологи и морфологи — К. Бернар. В. Кеннон. К. Рокитанский, Р. Вирхов, Г. Селье. Так, известный физиолог XIX века К.
Бернар является основоположником экспериментально-физиологического направления в патологии и учения о постоянстве внутренней среды организма — гомеостазе. Крупнейший немецкий патолог Р. Вирхов — основатель учения о клеточной патологии.
Клеточная теория патологии стала мощным стимулом для изучения и систематизации клеточных, а позднее субклеточных механизмов развития болезни. Широкую известность и pacпpoстранение получили исследования Г.
Селье, показавшего важную роль нейроэндокринной системы в формировании приспособив тельных реакций и расстройств жизнедеятельности. Он является основоположником учения о стрессе.
В настоящее время патология имеет в своем арсенале большой комплекс современных физиологических и морфологических методов исследования. Изучение патологических процессов и болезней проводится на организменном, органном, клеточном, cyбклеточном и молекулярном уровнях.
Использование современных методических подходов позволило вскрыть ряд важных для медицины общебиологических закономерностей.
Основополагающие ми среди них являются представление о типовых, или стереотипных, реакциях; учение о гомеостазе; представление о том, что в основе всех патологических процессов лежат физиологические реакции; гетерогенность.
Представление о типовых, или стереотипных, реакциях, т. е. об относительно небольшом наборе ответов организма на изменения окружающего мира и внутренней среды, распространяется на все и физиологические, и патологические процессы.
Стереотипные реакции проявляются на всех уровнях организации живой материи.
На молекулярном уровне набор стереотипных реакций относительно невелик, на уровне внутриклеточных структур их несколько больше (например, в митохондриях могут происходить набухание, потеря матрикса, разрушение крист, разрыв наружной мембраны); на уровне клетки — секвестрация (отделение части клетки), дифференцировка, деление, созревание. Различные сочетания стереотипных реакций на уровне внутриклеточных структур, клеток, тканей и органов в условиях патологии составляют специфику общепатологических процессов, а на уровне систем и всего организма — картину болезни.
Учение о гомеостазе — совокупности типовых реакций, составляющих относительное постоянство состава крови, метаболизма, температуры тела, артериального давления, иными словами — постоянства внутренней среды. Эти же реакции определяют ответы организма на патогенные воздействия.
В основе всех патологических процессов лежат физиологические реакции, и никаких других, особых реакций, появляющихся только при развитии патологии, не существует.Ответные реакции организма на действие раздражителя в пределах параметров гомеостаза являются нормальными, физиологическими.
Но если в ответ на действие раздражителя нарушаются структурно-функциональные основы гомеостаза, те же самые реакции становятся патологическими. Они могут вызвать гибель не только отдельных частей организма, но и его смерть.
Так, способность крови свертываться в норме — действительно защитная физиологическая реакция, предупреждающая смерть от кровотечения при повреждениях. Но та же реакция в определенных неблагоприятных условиях приводит к образованию тромба, закрывающего просвет coсуда, что вызывает повреждение тканей организма (например, инфаркт миокарда).
Воспалительный процесс в норме направлен на защиту организма от патогенных раздражителей, но при oпpeделенных условиях он может вызвать летальный (смертельный) исход.
Гетерогенность — еще одна важная биологическая закономерность. Органы функционируют на протяжении многих десятков лет потому, что в каждый данный момент функционально активна не вся ткань органа, а только ее определенная часть.
Функционирующие структуры разрушаются, для их восстановления требуются время, энергетические и пластические затраты. Пока идет процесс восстановления разрушившихся структур, функция органа осуществляется другими структурами, которые в свою очередь тоже разрушаются.
Все это в норме создает структурнофункциональную мозаичность органов и тканей, которая называется гетерогенностью. Она выявляется на всех уровнях жизнедеятельности: даже отдельная митохондрия не функционирует в клетке одновременно всей своей структурой.
Явление гетерогенности создает функциональный (жизненный) резерв организма. Исчезновение гетерогенности структур клеток и тканей является плохим прогностическим признаком, указывающим на истощение резервных возможностей организма.
Знание указанных биологических закономерностей позволяет правильно понять болезнь, оценить состояние больного и проводить целенаправленное лечение.
Источник: https://auno.kz/patologiya/254-predmet-zadachi-i-metody-patologii.html
ОБЪЕКТЫ, МЕТОДЫ И УРОВНИ ИССЛЕДОВАНИЯ ПАТОЛОГИЧЕСКОЙ АНАТОМИИ
СОДЕРЖАНИЕ И ЗАДАЧИ ПАТОЛОГИЧЕСКОЙ АНАТОМИИ
Патологическая анатомия — составная часть патологии (от греч. раШоа — болезнь), которая представляет собой обширную область биологии и медицины, изучающую различные аспекты болезни. Патологическая анатомия изучает структурные (материальные) основы болезни.
Это изучение служит как теории медицины, так и клинической практике, поэтому патологическая анатомия — дисциплина научн о-п рикладная. Теоретическое, научное, значение патологической анатомии наиболее полно раскрывается при изучении общих закономерностей развития патологии клетки, патологических процессов и болезней, т. е. общей патологии человека.
Общая патология человека, прежде всего патология клетки и морфология общепатологических процессов, является содержанием курса общей патологической анатомии.
Клиническое, прикладное, значение патологической анатомии состоит в изучении структурных основ всего разнообразия болезней человека, специфики каждого заболевания, иначе — в создании анатомии больного человека, или клинической анатомии. Этому разделу посвящен курс частной патологической анатомии.
Изучение общей и частной патологической анатомии неразрывно связано, так как общепатологические процессы в различных их сочетаниях являются содержанием как синдромов, так и болезней человека.
Изучение структурных основ синдромов и болезней проводится в тесной связи с их клиническими проявлениями.
Клинико-анатомическое направление — это отличительная черта отечественной патологической анатомии.
При болезни, которую следует рассматривать как нарушение нормальных жизненных функций организма, как одну из форм жизни, структурные и функциональные изменения неразрывно связаны. Функциональных изменений, не обусловленных соответствующими структурными изменениями, не существует. Поэтому изучение патологической анатомии основано на принципе единства и сопряжения структуры и функции.
При изучении патологических процессов и болезней патологическую анатомию интересуют причины их возникновения (этиология), механизмы развития (патогенез), морфологические основы этих механизмов (морфогенез), различные исходы болезни, т. е. выздоровление и его механизмы (саногенез), инвали-дизация, осложнения, а также смерть и механизмы смерти (танатогенез). Задачей патологической анатомии является также разработка учения о диагнозе.
В последние годы патологическая анатомия уделяет особое внимание изменчивости болезней (патоморфозу) и болезням, возникающим в связис деятельностью врача (ятрогениям).
Патоморфоз — широкое понятие, отражающее, с одной стороны, изменения в структуре заболеваемости и летальности, связанные с изменениями условий жизни человека, т. е.
изменения общей панорамы болезней, с другой — стойкие изменения клинико-морфологичёских проявлений определенного заболевания, нозологии — нозоморфоз, возникающие обычно в связи с применением медикаментозных средств (терапевтический патоморфоз). Ятрогении (патология терапии), т. е.
заболевания и осложнения заболеваний, связанные с врачебными манипуляциями (медикаментозное лечение, инвазивные методы диагностики, оперативные вмешательства), весьма разнообразны и в основе их нередко лежит врачебная ошибка. Следует отметить возрастание ятрогении в последние десятилетия.
ОБЪЕКТЫ, МЕТОДЫ И УРОВНИ ИССЛЕДОВАНИЯ ПАТОЛОГИЧЕСКОЙ АНАТОМИИ
Материал для исследования патологическая анатомия получает при вскрытии трупов, хирургически-х операциях, проведении биопсии и эксперимента.
При вскрытии трупов умерших — аутопсии (от греч. аи1орз1а — видение собственными глазами) находят как далеко зашедшие изменения, которые привели больного к смерти, так и начальные изменения, которые обнаруживают чаще лишь при микроскопическом исследовании.
Это дало возможность изучить стадии развития многих заболеваний. Органы и ткани, взятые на аутопсии, изучают с помощью не только макроскопических, но и микроскопических методов исследования.
При этом пользуются преимущественно свето-оптическим исследованием, так как трупные изменения (аутолиз) ограничивают применение более тонких методов морфологического анализа.
При вскрытии подтверждается правильность клинического диагноза или выявляется диагностическая ошибка, устанавливаются причины смерти больного, особенности течения болезни, выявляется эффективность применения лечебных препаратов, диагностических манипуляций, разрабатывается статистика смертности и летальности и т. д.
Операционный материал (удаленные органы и ткани) позволяет патологоанатому изучать морфологию болезни в различные стадии ее развития и использовать при этом разнообразные методы морфологического исследования.
Биопсия (от греч. Ыоз — жизнь и ор515 — зрение) -прижизненное взятие ткани с диагностической целью. Материал, полученный с помощью биопсии, носит название биоптата.
Более 100 лет назад, как только появился световой микроскоп, патологоанатомы начали заниматься изучением материала биопсии, подкрепляя клинический диагноз морфологическим исследованием. В настоящее время нельзя представить лечебное учреждение, в котором не прибегали бы к биопсиям для уточнения диагноза.
В современных лечебных учреждениях биопсия производится каждому третьему больному, причем нет такого органа, такой ткани, которые не были бы доступны биопсийному исследованию.
Расширяются не только объем и методы биопсии, но и задачи, которые с ее помощью решает клиника.
Посредством биопсии, нередко повторной, клиника получает объективные данные, подтверждающие диагноз, позволяющие судить о динамике процесса, характере течения болезни и прогнозе, целесообразности использования и эффективности того или иного вида терапии, о возможном побочном действии лекарств.
Таким образом, патологоанатом, которого стали называть клиническим патологом, становится полноправным участником диагностики, терапевтической или хирургической тактики и прогнозирования заболевания.
Биопсии дают возможность изучить саамы начальные и тонкие изменения клеток и тканей с помощью электронного микроскопа, гистохимических, гистоиммунохимических и энзимологических методов, т. е. те начальные изменения при болезнях, клинические проявления которых еще отсутствуют в силу состоятельности компенсаторно-приспособительных процессов.
В таких случаях лишь патологоанатом располагает возможностями ранней диагностики. Те же современные методы позволяют дать функциональную оценку измененных при болезни структур, получить представление не только о сущности и патогенезе развивающегося процесса, но и о степени компенсации нарушенных функций. Таким образом, биоптат становится в настоящее время одним из основных объектов исследования в решении как практических, так и теоретических вопросов патологической анатомии.
Эксперимент очень важен для выяснения патогенеза и морфогенеза болезней. Хотя в эксперименте трудно создать адекватную модель болезни человека, модели многих заболеваний человека созданы и создаются, они помогают глубже понять патогенез и морфогенез болезней.
На моделях заболеваний человека изучают действие тех или иных лекарственных препаратов, разрабатывают методы оперативных вмешательств, прежде чем они найдут клиническое применение. Таким образом, современная патологическая анатомия стала клинической патологией.
Изучение структурных основ болезни проводится на разных уровнях: организменном, системном, органном, тканевом, клеточном, субклеточном, молекулярном.
Организменный уровень позволяет видеть болезнь целостного организма в ее многообразных проявлениях, во взаимосвязи всех органов и систем.
Системный уровень — это уровень изучения какой-либо системы органов или тканей, объединяемых общностью функций (например, системы соединительной ткани, системы крови, системы пищеварения и др.).
- Органный уровень позволяет обнаруживать изменения органов, которые в одних случаях бывают хорошо видимыми невооруженным глазом, в других случаях для их обнаружения необходимо прибегать к микроскопическому исследованию.
- Тканевой и клеточный уровни — это уровни изучения измененных тканей, клеток и межклеточного вещества с помощью светооптических методов исследования.
- Субклеточный уровень позволяет наблюдать с помощью электронного микроскопа изменения ультраструктур клетки и межклеточного вещества, которые в большинстве случаев являются первыми морфологическими проявлениями болезни.
Молекулярный уровень изучения болезни возможен при использовании комплексных методов исследования с привлечением электронной микроскопии, иммуногистохимии, цитохимии, радиоавтографии.
Как видно, углубленное морфологическое исследование болезни требует всего арсенала современных методов — от макроскопического до электронно-микроскопического, гистоцитоэнзи-матического и иммуногистохимического.
Итак, задачи, которые решает в настоящее время патологическая анатомия, ставят ее среди медицинских дисциплин в особое положение: с одной стороны — это теория медицины, которая, раскрывая материальный субстрат болезни, служит непосредственно клинической практике; с другой — это клиническая морфология для установления диагноза, служащая теории медицины.
Следует еще раз подчеркнуть, что обучение патологической анатомии основано на принципах единства и сопряженности структуры и функции как методологической основе изучения патологии вообще, а также клинико-анатомичес-кого направления отечественной патологической анатомии.
Первый принцип позволяет видеть связи патологической анатомии с другими теоретическими дисциплинами и необходимость знания прежде всего анатомии, гистологии, физиологии и биохимии для познания основ патологии.
Второй принцип — кли-нико-анатомическое направление — доказывает необходимость знания патологической анатомии для изучения других клинических дисциплин и практической деятельности врача независимо от будущей специальности.
Вопрос 2
Источник: https://megaobuchalka.ru/8/7835.html



 Строение пояснично-крестцового сплетения
Строение пояснично-крестцового сплетения 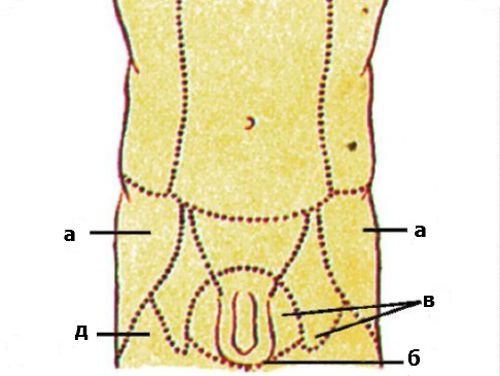 Зоны нарушения нервной проводимости первой тройки сплетений (а – подвздошно-подчревного, в – бедренно-полового, б – подвздошно-пахового, д – бокового кожного бедра)
Зоны нарушения нервной проводимости первой тройки сплетений (а – подвздошно-подчревного, в – бедренно-полового, б – подвздошно-пахового, д – бокового кожного бедра) 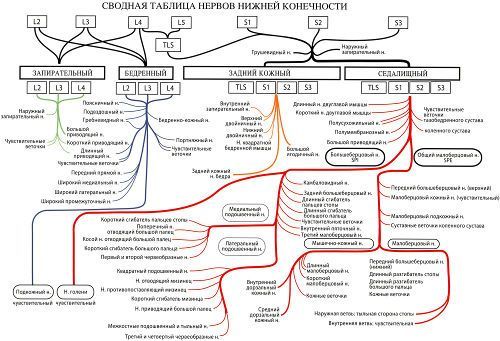 Разветвление нервных окончаний нижних конечностей пояснично-крестцового сплетения в соответствии с международной классификацией
Разветвление нервных окончаний нижних конечностей пояснично-крестцового сплетения в соответствии с международной классификацией  Одностороннее повреждение седалищного нерва при ишиасе
Одностороннее повреждение седалищного нерва при ишиасе  Деформирующий поясничный спондилез
Деформирующий поясничный спондилез  При кокцигодинии пациент не может сидеть из-за острой боли, отдающей в копчик
При кокцигодинии пациент не может сидеть из-за острой боли, отдающей в копчик  Повреждение седалищного нерва на снимке МРТ
Повреждение седалищного нерва на снимке МРТ