Болезни Диагностика Лайфхаки Медицина Профилактика
Оказавшись свидетелем несчастного случая, многие из нас могут растеряться, опустить руки, а потом будут лить горькие слезы, что ничего не смогли сделать. Редакция «Так Просто!» убеждена, что каждый сознательный человек обязан знать, как вести себя, если случилась беда.
Качественная первая помощь при неотложных состояниях, а главное — умение грамотно и без дрожи в пальцах ее оказывать, способна спасти жизнь и родному человеку, и случайному прохожему. Всё в твоих руках!
Первую доврачебную помощь может оказать любой человек, который в критический момент находится рядом с пострадавшим. Это важное умение — элементарный, но незаменимый навык для каждого человека. В одной из приведенных ниже ситуаций он может стать для пострадавшего настоящим спасательным кругом.
Помощь при неотложных состояниях
Обморок — неприятное состояние, знакомое многим. Кратковременная и внезапная потеря сознания наступает вследствие нарушения мозгового кровообращения. Причины этого совершенно разные: страх, нервное потрясение, физическое истощение или недостаточное количество свежего воздуха в помещении. Как же распознать неприятность и оказать пострадавшему необходимую первую помощь?
- Обмороку могут предшествовать такие показательные симптомы: головокружение, тошнота, резкая слабость, пелена перед глазами, шум в ушах, онемение в конечностях.
- Когда наступает потеря сознания, пострадавший падает. Это, кстати, неспроста: в горизонтальном положении улучшается кровоснабжение мозга и через какое-то время больной благополучно приходит в сознание без посторонней помощи.
- Дыхательные пути пострадавшего, как правило, свободны, но дыхание поверхностное и редкое.
- Прощупывается слабый и редкий пульс.
- Кожные покровы бледные, может выступать холодный пот.
- Пострадавшего необходимо уложить на спину в так называемое положение Тренделенбурга, когда ноги приподняты под углом 45°, а голова и плечи находятся ниже уровня таза. Если нет возможности уложить больного на кушетку, достаточно приподнять ноги над уровнем земли.
- Необходимо незамедлительно расстегнуть сдавливающие части одежды: воротник, пояс, галстук.
- Если неприятная ситуация произошла в помещении, необходимо открыть окна и впустить свежий воздух.
- Можно положить на лоб пострадавшего мокрое и холодное полотенце или смочить лицо холодной водой, похлопать по щекам или растереть ушные раковины.
- Если возникла рвота, уложи голову потерпевшего набок. Это поможет предотвратить попадание рвотных масс в дыхательные пути.
- Действенный и самый известный способ борьбы с обмороком — нашатырный спирт. Вдыхание паров нашатыря обычно помогает вернуть пострадавшего в сознание.
- Ни в коем случае не поднимай больного после возвращения в сознание! В срочном порядке вызови скорую помощь, ведь обморок может быть следствием серьезного заболевания, а пострадавший в любом случае нуждается в профессиональном осмотре.
Инфаркт миокарда — одна из форм ишемической болезни сердца, которая возникает вследствие некроза участка сердечной мышцы из-за нарушения его кровоснабжения. Инфаркт развивается в момент закупорки коронарной артерии сердца тромбом.
Причины недуга разные: атеросклероз, гипертоническая болезнь, спазм коронарных артерий, сахарный диабет, ожирение, алкоголизм. Если случился инфаркт, качественно оказанная первая помощь в первые минуты сердечного приступа может спасти пострадавшему жизнь!
- Первый и главный симптом инфаркта — сильная сдавливающая боль за грудиной, которая распространяется в левое плечо, лопатку, руку. Болевой синдром может продолжаться более 15 минут, иногда длится часами и даже сутками.
- Пострадавший беспокойный, возникает страх смерти.
- Возможна тошнота, рвота, лицо и губы могут приобрести синюшный оттенок, возникает липкий пот.
- Может отмечаться одышка, кашель, затруднение дыхания, чувство нехватки воздуха. Дыхательные пути, как правило, свободны. Дыхание частое и поверхностное.
- Пульс слабый, быстрый, иногда прерывистый. Возможна остановка сердца.
- Первое, что нужно сделать, — вызвать бригаду скорой помощи.
- Если человек находится в сознании, необходимо усадить его в кресло со спинкой или придать полулежачее положение, согнув ноги в коленях, и дать успокоиться.
- Необходимо расстегнуть тугую одежду, ослабить давление воротника или галстука.
- Вполне вероятно, если проблемы с сердечно-сосудистой системой у пострадавшего не в первый раз, у него с собой могут быть медикаменты: нитроглицерин, аспирин, валидол и т. д. Нитроглицерин — препарат, помогающий купировать боль во время приступа стенокардии.
Если в течение 3 минут после приема нитроглицерина боль не стихает, значит, у пострадавшего самый настоящий сердечный приступ, который не снять с помощью лекарства. Этот показательный симптом поможет отличить серьезную проблему от простого приступа стенокардии.
- Если под рукой оказался аспирин, а у больного нет на него аллергии, необходимо дать ему разжевать 300 мг препарата. Именно разжевать! Так медикамент подействует гораздо быстрее.
- Необходимо тщательно следить за дыханием и работой сердца пострадавшего. В случае остановки сердца необходимо незамедлительно приступить к реанимационным мероприятиям. Их проведение до приезда скорой помощи увеличивает шансы больного на выживание во много раз!
В первые секунды фибрилляции желудочков может быть эффективным прекардиальный удар. Два резких интенсивных удара кулаком наносятся с высоты 30–40 см по грудине на границе ее средней и нижней трети. При отсутствии пульса на сонной артерии после двух ударов следует немедленно перейти к непрямому массажу сердца и искусственному дыханию.
В этом видео наглядно описаны все этапы проведения сердечно-легочной реанимации пострадавшего не только от сердечного приступа, но и при других неотложных состояниях!
Инсульт — это повреждение тканей мозга и нарушение его функций, вызванное нарушением мозгового кровообращения. Причины сосудистой катастрофы могут быть разными: недостаточное кровоснабжение одного из участков мозга, мозговое кровоизлияние, тромбоз или эмболия, связанные с заболеваниями крови, сердца, сосудов.
Как выявить первые признаки инсульта, необходимо знать каждому, чтобы вовремя оказать помощь, ведь на счету каждая минута!
- Внезапная беспричинная головная боль.
- Появление слабости в мышцах, онемение половины или отдельных частей тела (рука, нога, лицо).
- Может возникать нарушение зрения, возможно двоение в глазах.
- Может наблюдаться внезапная потеря равновесия и координации, возникать тошнота и потеря сознания.
- Часто возникают нарушение или замедление речи, у пострадавшего может провисать угол рта или будет расширен зрачок на пораженной стороне.
- Если ты заметил вышеперечисленные симптомы — действуй незамедлительно!
- Необходимо без промедления вызвать бригаду скорой помощи — пострадавший от инсульта нуждается в незамедлительной помощи профессионалов.
- Если больной без сознания, необходимо проверить, может ли он дышать. Если ты обнаружил нарушение дыхания — освободи дыхательные пути больного, уложив его набок и очистив полость рта.
- Перемести больного в удобное положение. Многие твердят, что пострадавшего от инсульта трогать и двигать категорически нельзя, однако это миф!
- Если есть возможность, необходимо измерить артериальное давление и записать показатели.
- Если больной в сознании, необходимо узнать, как давно произошел инсульт. В первые 3 часа с начала инсульта больному может быть проведена экстренная терапия — тромболизис.
Эта процедура включает в себя внутривенное введение препарата, растворяющего сгусток крови, который блокировал мозговую артерию. Таким образом можно устранить или значительно уменьшить мозговые нарушения.
- Нельзя давать больному воду и еду.
- Ни в коем случае нельзя давать больному медикаменты! Снижать давление тоже не рекомендуется. Гипертензия в первые часы сосудистой катастрофы — норма, связанная с адаптацией головного мозга.
Эпилептический приступ может выглядеть довольно пугающе, на деле же он не требует немедленного медицинского вмешательства. Тем не менее знать симптомы приступа эпилепсии и простые правила обращения с больным должен каждый!
- Чаще всего приступ начинается аурой. Предэпилептическая аура может быть обонятельной, зрительной или слуховой, когда больной чувствует непривычные запахи, звуки или видит сложные образы. Иногда во время ауры больной эпилепсией может предупредить о надвигающемся приступе окружающих, обезопасив таким образом себя.
- Часто со стороны кажется, что приступ начался ни с того ни с сего — больной издает крик и падает без сознания.
- Дыхание затрудняется, синеют губы.
- Возникают судороги. Конечности то напрягаются, то расслабляются, беспорядочно подергиваясь.
- Иногда больные могут прикусывать язык или щеки.
- Зрачки не реагируют на световые раздражители.
- Возможно самопроизвольное опорожнение кишечника, рвота, обильное слюноотделение. Изо рта может выделяться пена.
- Первое, что нужно сделать, — успокоиться самому. Если больной дал знать о возможном припадке, убедись, что при падении ему ничего не угрожает (острые углы, твердые предметы и т. д.)
- Если больному во время припадка ничего не угрожает — не трогай и не перемещай его. Будь рядом на протяжении всего приступа.
- Не пытайся сдерживать пострадавшего в попытках остановить судороги. Это ему никак не поможет, зато может послужить причиной нежелательных травм.
- Обязательно засеки время начала припадка. Если приступ длится дольше 5 минут, необходимо вызвать бригаду скорой помощи. Продолжительный приступ может привести к необратимым повреждениям клеток мозга.
- Важно! Не клади в рот больному посторонние предметы. Многие считают, что во время эпилептического припадка у человека может запасть язык. Увы, это серьезное заблуждение. Все мышцы, и язык в том числе, во время приступа находятся в гипертонусе.
Ни в коем случае не пытайся разжать человеку челюсти и поместить между ними твердый предмет. Существует риск, что во время очередного напряжения больной либо укусит тебя, либо получит травму зубов или может подавиться обломками предмета.
- Когда приступ прекратится, положи больного в удобное положение. Убедись, что дыхание пришло в норму: проверь, свободны ли дыхательные пути (их могут блокировать остатки пищи или зубные протезы).
- Если во время приступа больной получил травму, необходимо обработать все раны.
- Пока человек полностью не придет в норму, нельзя оставлять его без присмотра. Если за припадком следует еще один или приступ эпилепсии случился впервые, больной нуждается в госпитализации.
Только своевременная и грамотно оказанная первая, а затем квалифицированная медицинская помощь помогут сохранить жизнь. И если, не приведи господь, друга, коллегу или случайного прохожего настигнет беда, каждый из нас обязан знать, что делать.
Оказание неотложной медицинской помощи — навык, которым должен овладеть каждый. Обязательно поделись этой важной информацией с друзьями. От беды не застрахован никто!
Источник: https://takprosto.cc/pomoshch-pri-neotlozhnyh-sostoyaniyah/
Экстренные состояния: причины, симптомы и неотложная помощь
Отек Квинке: клинические признаки и первая помощь при неотложном состоянии
Отек Квинке — это одна из разновидностей тяжелой аллергической реакции. В этом состоянии очень быстро развивается распространенный отек подкожной клетчатки. Чаще всего поражается клетчатка губ, век, щек, гортани, рта. Наиболее опасен отек гортани, поскольку он может стать причиной смерти от удушья.
Причиной этого неотложного состояния может быть любая тяжелая форма аллергии, однако чаще всего он развивается в ответ на внутримышечное или внутривенное введение каких-либо лекарственных средств или укусы насекомых, а также при вдыхании аллергена (чаще всего это краски, лаки, парфюмерные средства).
Первым клиническим признаком этого неотложного состояния является осиплость или охриплость голоса. Затем появляется сильный мучительный «лающий» кашель, после чего дыхание затрудняется, нарастает одышка. Лицо больного становится синюшным, затем бледнеет. При отсутствии адекватной помощи человек теряет сознание и погибает.
Отек Квинке может затрагивать слизистые оболочки желудочно-кишечного тракта, в этом случае у больного возникает резкая боль в животе, тошнота, рвота, иногда нарушается дефекация.
Помощь при этом экстренном состоянии начинается с устранения аллергена, после чего нужно незамедлительно приступать к медикаментозной терапии.
Подкожно вводится адреналин (1 мл 1%-ного раствора), внутримышечно — супрастин или димедрол (1 мл), а также преднизолон (30-60 мг).
Для предупреждения спазма бронхов во время экстренной медицинской помощи при этом неотложном состоянии проводится ингаляция сальбутамола.
Печеночная колика: основные признаки и оказание первой помощи при неотложном состоянии
Печеночная колика — это одно из острых проявлений желчнокаменной болезни. Она развивается при нарушении оттока желчи из желчного пузыря. Чаще всего причиной болей является закупорка выводного протока желчного пузыря камнем.
Обычно колика развивается на фоне употребления большого количества острой, жирной, жареной, копченой, соленой пищи, алкогольных напитков.
Кроме того, приступ может быть спровоцирован нервными переживаниями, физической нагрузкой, подъемом тяжестей, ездой по неровной дороге.
Основный признак этого неотложного состояния — сильнейшая боль в правом подреберье, отдающая в правое плечо, правую лопатку, т. е. вверх и назад. Иногда она может отдавать и влево, имитируя приступ стенокардии.
Интенсивность боли настолько велика, что больной стонет, мечется и никак не может найти положения, в котором ему станет хоть немного полегче. Очень часто во время приступа возникают тошнота и многократная рвота, не приносящая облегчения.
Передняя стенка живота обычно напряжена.
В некоторых случаях печеночная колика проходит самостоятельно по мере прохождения камня через проток обратно в желчный пузырь или же в двенадцатиперстную кишку.
Но чаще всего больному требуется оказание доврачебной помощи при этом неотложном состоянии: наилучшее действие в этом случае оказывают спазмолитические и обезболивающие средства: папаверин (2 мл) и баралгин (5 мл) вводят внутримышечно.
Если сомнений в причине боли нет, то во время оказания первой помощи при этом неотложном состоянии можно постараться снять спазм с помощью грелки, наложенной на область печени, но если причина боли — воспалительный процесс, тепло только ухудшает ситуацию.
В любом случае независимо от успешности купирования боли больного нужно доставить в хирургический стационар, поскольку колика может стать симптомом развития острого холецистита.
Приступ острого панкреатита и неотложная медицинская помощь при этом состоянии
У большинства пациентов приступ начинается с предвестников — слабых ноющих болей в области пупка, тошноты, рвоты, чувства тяжести в правом подреберье, иногда возникает печеночная колика. Основной признак этого неотложного состояния — интенсивная опоясывающая боль. Иногда удается определить эпицентр боли в левом или правом подреберье. Вынужденного положения больной найти не может. Боль сопровождается безудержной рвотой, не приносящей облегчения. Нередко появляется мучительная икота.
Лицо у больного бледнеет, сердцебиение у него постепенно учащается, артериальное давление падает. Иногда на коже передней брюшной стенки в области пупка возникают кровоизлияния.
Приступ острого панкреатита — абсолютное показание для немедленной госпитализации больного в хирургический стационар.
Неотложная медицинская помощь при этом остром состоянии в ожидании приезда бригады «Скорой помощи» заключается в введении больному атропина (1 мл 1%-ного раствора), папаверина (2 мл), при очень сильной боли — анальгина (2 мл).
Оказав своевременную первую медицинскую помощь при этом неотложном состоянии, вы значительно облегчите состояние человека.
Выпадение прямой кишки и доврачебная помощь при неотложном состоянии
Выпадение прямой кишки чаще встречается у детей в связи с частым повышением внутрибрюшного давления (в результате сильного безудержного кашля, запора, диареи, длительного сидения на горшке). У взрослых эта патология встречается довольно редко.
Причинами и факторами, вызывающими это неотложное состояние, могут быть сильные физические нагрузки, ведущие к повышению внутрибрюшного давления. Однако если у детей нередко кишка вправляется самостоятельно, то взрослым требуется медицинская помощь.
Доврачебная помощь при этом неотложном состоянии начинается с как можно более быстрого вправления прямой кишки, поскольку в противном случае ткани могут омертветь. Процедуру производят в коленно-локтевом положении.
Выпавший участок смазывают вазелином, после чего осторожно вворачивают внутрь.
После окончания манипуляции во время оказания экстренной помощи при этом неотложном состоянии ягодицы больного сжимают, склеивают полосками пластыря и стягиваются бинтами.
Острый живот и оказание экстренной медицинской помощи при этом неотложном состоянии
Острый живот — это общее название нескольких заболеваний, проявляющихся сильной болью и требующих неотложной хирургической помощи. К таким заболеваниям относятся: аппендицит, прободная язва желудка и двенадцатиперстной кишки, острый холецистит, острый панкреатит, острая кишечная непроходимость, острый перитонит, острое воспаление придатков матки.
Боль может отмечаться только в определенных отделах живота или быть разлитой по всему животу. По характеру она может быть постоянной или схваткообразной, отдавать в спину, руки и ноги, в таз. Симптомами этого неотложного состояния могут быть тошнота и рвота, напряжение передней брюшной стенки, возможно повышение температуры тела.
В любом случае заниматься самолечением нельзя, требуется как можно быстрее доставить больного в стационар (самостоятельно или на «Скорой помощи»).
Оказывая доврачебную медицинскую помощь при этом неотложном состоянии, больного нужно сразу же уложить в постель.
До осмотра врача ему нельзя давать еду и питье, лекарства — обезболивающие, антибиотики, противовоспалительные, снижающие температуру тела средства могут ухудшить состояние или смазать истинную картину заболевания, из-за чего нельзя будет поставить правильный диагноз и, соответственно, спасти человеку жизнь. Запрещается прикладывать к животу грелку! Единственное, что вы можете сделать во время оказания экстренной медицинской помощи при этом неотложном состоянии в домашних условиях — это приложить к животу холод. Это может быть пузырь со льдом, грелка с холодной водой, просто кусок люда, завернутый в полиэтиленовый пакет. Лед держат в течение 15 минут, затем на 5 минут убирают, после чего заменяют новым. Так следует поступать до прибытия врача.
Кома при сахарном диабете и неотложная помощь при угрожающем жизни состоянии
Сахарный диабет, как таковой, неотложной помощи не требует, не то что его осложнения. Самое страшное — кома, связанная с резким повышением или понижением уровня сахара в крови.
Кома, связанная с резким повышением уровня сахара в крови (диабетическая кома), развивается постепенно, начинаясь с прекомы. Человек жалуется на резкую слабость, быструю утомляемость, головную боль. У него нарастают сухость во рту, жажда, учащается мочеиспускание.
Возможны тошнота и рвота. Кожа становится сухой, возникает нездоровый румянец.
Если не предпринять никаких мер, прекома переходит в кому — возникают нарушения дыхания (человек дышит редко, глубоко и шумно), изо рта появляется запах ацетона, сознание больного становится спутанным, а затем вообще утрачивается.
Не менее опасна и противоположная ситуация — резкое снижение уровня сахара в крови, так называемая гипогликемическая кома. Она связана с передозировкой инсулина (или сахароснижающих препаратов), безуглеводистой диетой, большой физической нагрузкой, стрессовыми ситуациями.
В противоположность диабетической, гипогликемическая кома развивается очень быстро, иногда даже в течение нескольких минут. В легких случаях человек жалуется на слабость, голод, сильную потливость, дрожание рук, сердцебиение; кожа влажная, бледная; обычно больной возбужден.
Если в этот момент он не съедает что-нибудь сладкое (ложку меда, конфету, кусочек сахара), состояние ухудшается: дрожание конечностей переходит в судорожные подергивания, а затем и в судороги, возбуждение — в агрессивность, сознание становится спутанным, человек перестает ориентироваться в пространстве и времени.
В тяжелых случаях на фоне полной потери сознания возникают очень сильные судороги.
Неотложная помощь при этом угрожающем жизни состоянии заключается в срочном введении внутримышечно 6-12 ЕД простого инсулина (в дополнение к ранее полученной дозе).
Если нет возможности сразу же проконсультироваться с врачом-эндокринологом, на следующий день ранее назначенную дозу инсулина увеличивают: 2-3 раза дополнительно вводят 4-12 ЕД простого инсулина. Если прекома сопровождается нарушением сознания, делают клизму с раствором питьевой соды (2 ст. л.
без верха на 1 литр воды). Больному дают пить щелочную минеральную воду (или просто дают внутрь 1-2 ч. л. питьевой соды с водой), из меню тут же исключают жиры.
При небольшом снижении уровня сахара (прекоме) во время оказания помощи при этом неотложном состоянии нужно дать больному съесть что-нибудь сладкое (2-4 кусочка сахара-рафинада, пару конфет, несколько ложек варенья) и 100-150 г печенья (или белого хлеба). На следующий день (если нет других рекомендаций врача) дозу вводимого инсулина уменьшают на 4-8 ЕД. В тяжелых случаях, при коме с потерей сознания до приезда «Скорой помощи» больному дают выпить очень сладкий чай (на 1 стакан чая — 4-5 ст. л. сахара).
Сильный стресс: и оказание неотложной помощи при критическом состоянии
Человек, переживающий стресс, плохо ориентируется в действительности, он не может переключиться с произошедшего на что-либо иное. Часто у него появляется парадоксальная реакция — неконтролируемое стремление вернуться в очаг наибольшей опасности.
Кожа у него бледная, слизистые оболочки сухие, сердцебиение учащено, движения хаотичные.
Во время оказание помощи при этом критическом состоянии самое главное — удалить пострадавшего из района реальной опасности и постараться его успокоить. Часто люди, переживающие стресс, очень возбуждены и не поддаются на уговоры. В таких случаях их приходится связывать простынями или большими полотенцами. Но без надзора их оставлять нельзя ни в коем случае.
До приезда «скорой помощи», оказывая неотложную помощь при этом критическом состоянии, можно дать пострадавшему любое успокоительное средство, имеющееся под рукой: настойку валерианы или пустырника, какой-либо транквилизатор.
Острый отит и оказание доврачебной медицинской помощи при неотложном состоянии
Если ухо заболело днем, самолечением лучше не заниматься, а тут же обратиться к врачу. Но обычно все неприятности со здоровьем случаются либо ночью, либо в выходной. В таком случае приходится предпринимать экстренные меры на свой страх и риск.
Сначала во время оказания доврачебной медицинской помощи при этом неотложном состоянии больному закапывают в нос сосудосуживающие капли: нафтизин, галазолин, називин.
Обязательно дают внутрь препараты, снижающие температуру тела (даже если она не повышена или повышена незначительно): аспирин, эффералган, колдрекс и пр.
Сразу же начинают принимать антибиотики: ампициллин, ампиокс или любые другие.
Если гнойных выделений нет, первая помощь при этом неотложном состоянии заключается в закапывании в ухо водки или борного спирта (5 капель взрослому, 2-3 — ребенку). Можно сделать согревающий компресс на ухо.
Если воспаление сопровождается выделением гноя, компресс делать нельзя. В этом случае во время оказания медицинской помощи при этом неотложном состоянии больному промывают ухо раствором перекиси водорода (закапывают в наружный слуховой проход несколько раз по 10-15 капель лекарства и дают жидкости свободно вытечь).
Острый приступ глаукомы и оказание первой доврачебной помощи при неотложном состоянии
Глаукома — заболевание, характеризующееся повышением давления внутриглазной жидкости. Чаще всего недуг имеет хроническое течение, однако может время от времени обостряться, сопровождаясь резким увеличением внутриглазного давления.
Острый приступ глаукомы начинается с резкой боли в глазу, отдающей в висок и затылок, реже — в соответствующую половину лица. Нередко приступ сопровождается тошнотой, рвотой, общей слабостью, в результате чего больной связывает свое состояние с отравлением. Постепенно в пораженном глазу ухудшается зрение.
Зрачок больного глаза становится широким и не реагирует на свет, в то время как зрачок здорового глаза реагирует на свет нормально. Ощупывание глазного яблока через закрытые веки весьма болезненно.
Оказание первой доврачебной помощи при этом неотложном состоянии начинается в срочном закапывании в глаз 2%-ного раствора пилокарпина (по 2 капли каждые 15 минут до уменьшения боли).
При возможности на висок (с больной стороны) ставят пиявку.
В качестве дополнительных средств медицинская помощь при этом неотложном состоянии может заключаться в постановке горчичников на икры, горячих ножных ваннах.
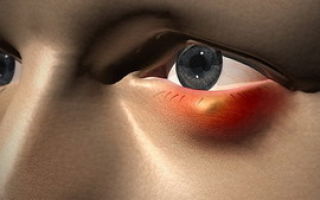
Ячмень и оказание помощи при неотложном состоянии
Ячмень — гнойное воспаление сальной железы, располагающейся у корня ресницы.
Сначала ресничный край века становится болезненным в какой-то определенной точке. Через несколько часов болезненность распространяется по всему веку.
Нередко это сопровождается головной болью, повышением температуры тела до 37,2-37, 5ᵒС. Еще через несколько часов на краю века появляется красная точка, которая быстро превращается в плотный красный болезненный узелок, постепенно желтеющий из-за образующегося в нем гноя. Веко становится отечным, краснеет. Через 2-3 дня гнойник вскрывается, а место, где он располагался, рубцуется.
Неотложная помощь при этом состоянии нужна для того, чтобы не доводить воспаление до стадии образования гноя. Для этого только появившуюся красную точку можно прижечь (именно ее, а не окружающие ткани) 2% -ным раствором бриллиантовой зелени. В глаз 3-4 раза в день закапывают 30% -ный раствор сульфацил-натрия (альбуцида).
Если ячмень все-таки сформировался, требуется ускорить его созревание, для чего применяют сухое тепло. Веко греют сваренным вкрутую куриным яйцом, или нагретым и зашитым в чистый полотняный мешочек речным песком (можно использовать любую мелкую крупу: пшено, ячку и т. п.
) 4-5 раз в день до тех пор, пока гнойник не прорвется. Одновременно во время первой доврачебной помощи при этом неотложном состоянии в глаз 2-3 раза в день закапывают альбуцид и за нижнее веко 2 раза в день закладывают глазную мазь с антибиотиком (например, тетрациклиновую).
Статья прочитана 7 785 раз(a).
Источник: https://med-pomosh.com/?p=5951
Неотложная медицинская помощь и экстренная: различия, определения и оказания
Неотложная помощь и рекомендации при ее оказании, различия неотложного и экстренного вида помощи, кабинет неотложной помощи как структурное подразделение ЛПУ. Что надо знать в экстренной ситуации
Как определить, что человек нуждается в скорейшем оказании неотложной помощи?
Какие меры нужно предпринять, чтобы облегчить состояние? Об этом расскажем в данном материале.
- ↯ Больше статей в журнале «Заместитель главного врача» Активировать доступ
- Неотложная помощь включает в себя комплекс медицинских мероприятий, направленных на коррекцию опасных, не несущих непосредственной угрозы для жизни состояний.
- Ее оказывают не только медицинские работники в медицинских организациях, но и специально подготовленные люди – сотрудники спасательных служб, органов правопорядка, парамедики, волонтеры.
- Также к общему этапу оказания неотложной помощи могут быть отнесены само- и взаимопомощь.
При каких состояниях неотложная медпомощь показана взрослым
- Пищевые отравления.
- Температура выше 38 0С у людей пожилого возраста.
- Выраженный болевой синдром у онкологических больных.
- Боли в сердце у больных с ишемической или гипертонической болезнью (без признаков острой сердечно-сосудистой недостаточности).
- Колебания артериального давления на фоне гипертонической болезни, атеросклероза, нейроциркуляторной дистонии, стрессовых состояний.
- Сильные боли в животе при обострениях хронических заболеваний ЖКТ.
- Многочасовая икота.
- Сильные головные боли на фоне мигрени, не снимающиеся таблетированными препаратами.
- Сильные боли в пояснице и в суставах (остеохондроз, радикулит, миозит, артриты, артрозы).
- Сильная одышка и кашель.
- Обострение и ухудшение состояния больных с хроническими заболеваниями.
- Ожоги малой площади.
- Носовое кровотечение.
- Почечная колика.
- Аллергическая реакция (отек Квинке).
Поводы к оказанию неотложной медицинской помощи ребенку
- Пищевые отравления.
- Температура выше 38 0С у детей до трех лет, температура выше 39 0С у детей старше трех лет (на момент вызова врача), не снимающаяся таблетированными препаратами.
- Сильные боли в животе при обострениях хронических заболеваний ЖКТ.
- Многочасовая икота.
- Сильные головные боли на фоне мигрени, не снимающиеся таблетированными препаратами.
- Сильная одышка и кашель.
- Обострение и ухудшение состояния больных с хроническими заболеваниями.
- Ожоги малой площади.
- Носовое кровотечение.
- Почечная колика.
- Аллергическая реакция (отек Квинке).
Оказание неотложной помощи
Неотложная медицинская помощь оказывается при развитии острых заболеваний и при обострении хронических патологий, не несущих прямой угрозы для жизни на данный момент времени. Состояние больного при этом не требует немедленного вмешательства медработников.
- В некоторых ЛПУ существуют отделения, специализирующиеся на оказании указанного вида медицинской помощи.
- Стоит отметить тот факт, что законодатель не применяет понятие «неотложная медицинская помощь», так как в международном праве оно рассматривается в качестве синонима неотложной скорой медицинской помощи.
- ☆ Как оказать первую помощь при экстренных состояниях, узнайте из Системы Главный врач.
Алгоритм оказания неотложной помощи для медицинских работников
- Вызвать бригаду скорой медицинской помощи.
- Обеспечить приток свежего воздуха и дать пациенту покой.
- Выяснить из анамнеза, есть ли у пациента какие-либо хронические заболевания (диабет, гипертония, эпилепсия).
- Узнать, не пропустил ли человек прием лекарственных средств.
- Отложить стоматологическое лечение, если прием препаратов пропущен и принять их нет возможности.
- При необходимости сердечно-легочной реанимации в случае внезапной коронарной смерти проводить ее до приезда бригады скорой медицинской помощи, до восстановления самостоятельного дыхания пациента или до появления признаков биологической смерти (трупных пятен).
- Следует помнить, что наркотические анальгетики (морфин), нейролептики и транквилизаторы – рецептурные препараты, их применение в стоматологии для оказания неотложной помощи невозможно на практике.
Отличия от других видов медпомощи
В словарях русского языка понятия «экстренный» и «неотложный» имеют идентичные определения.
Однако в статье 11 ФЗ № 323-ФЗ от 21.11.2011«Об основах охраны здоровья граждан в Российской Федерации» экстренная и неотложная помощь противопоставлены друг другу с точки зрения наличия угрозы для жизни.
Основные различия можно представить в виде таблицы:
Купирование неотложных состояний и экстренная медицинская помощь в критических случаях – шанс сохранить жизнь и здоровье человека.
Медицинскую помощь в экстренном формате медицинский персонал оказывает больному в срочном порядке и на бесплатной основе. Отказ от ее оказания влечет за собой наступление ответственности.
Еще несколько лет назад все поводы к вызову бригады скорой помощи в экстренной форме связывались с жизнеугрожающими состояниями. Однако сейчас этот момент упразднен.
Это по большей части связано с тем, что ни лицо, осуществившее вызов бригады, ни диспетчер, принявший его, не могут объективно оценить состояние пострадавшего как жизнеугрожающее.
Из-за отсутствия первичных сведений, которые могли бы помочь адекватно расценить реальное состояние пациента, часто возникали неоднозначные ситуации, когда нужна была именно экстренная медпомощь, но фатальное промедление скорой помощи оборачивалось трагедией.
Как отличать экстренную и неотложную помощь
- Экстренную помощь оказывают, когда есть угроза жизни. Оказывает любой медицинский работник. Поэтому в данной ситуации волеизъявление гражданина — необязательный фактор. Естественно, что этот вид помощи могут оказывать как в медицинской организации так и вне ее, на догоспитальном этапе. Экстренную помощь оказывают немедленно, в кратчайшие сроки.
- При неотложной ситуация не жизнеугрожающая. Оказывать ее может только врач-специалист. И за помощью всегда обращается либо сам пациент, либо его законные представители. Например, родители ребенка. Такой вид помощи оказывают амбулаторно (в т. ч. на дому), в рамках дневного стационара. Срок оказания такой помощи определяют как разумный.
Медики Краевой клинической больницы обратили внимание, что помощь в приемном отделении пациентам с сочетанной травмой слишком затягивается.
На обследование пациента уходило 117 минут.
- Чтобы сократить это время, специалисты больницы разработали стандарт по оказанию экстренной помощи больным с ОНМК, и сократили время до 24 минут.
- В Системе Главный врач предлагаем ознакомиться с готовым примером стандарта + разработанным к нему чек-листом взаимодействия медперсонала при ОНМК.
- Скачать стандарт и чек-лист
При поступлении на станцию вызова БСМП в экстренной форме на него отправляется ближайшая свободная бригада.
Она должна явиться в место назначения не позднее, чем через 20 минут с момента фиксации сигнала. Время может быть скорректировано, однако такая корректировка нуждается в обосновании.
Соблюдение времени доезда в место вызова строго контролируется государственными надзорными ведомствами. Невыполнение данного требования является поводом для привлечения бригады СМП к ответственности.
Главный показатель того, что состояние пациента является не экстренным, а неотложным – время до наступления необратимых патологических изменений в организме, способных привести к гибели. Обычно при оказании неотложной помощи при неотложных состояниях это время колеблется от нескольких часов до нескольких дней.
- В статье вы найдете только несколько готовых образцов и шаблонов. В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Лицензирование неотложной медицинской помощи
Есть ошибочное мнение, что неотложная медпомощь должна лицензироваться. Однако Министерство здравоохранения дало разъяснения по этому вопросу.
Дело в том, что лицензия на данную сферу деятельности должна быть выдана исключительно ЛПУ, предусматривающим в своей структуре подразделения для оказания неотложной медицинской помощи при неотложных состояниях.
Для всех остальных случаев оказания данного вида медицинской помощи лицензия не является обязательным условием.
Медицинская неотложная помощь
- Они различны по скорости нарастания патологических изменений в организме.
- К примеру, анафилаксия развивается крайне быстро – за несколько минут, в то время как кетоацидоз при сахарном диабете –за несколько дней или часов.
- Однако при любом развитии событий медики должны вмешаться как можно раньше, чтобы не допустить момента, когда состояние здоровья станет критическим.
- Даже с отравлением легкой степени лучше как можно скорее обратиться к специалисту, так как многие токсические вещества всасываются в кровь медленно, и человек при отсутствии своевременной помощи может впасть в кому или получить тяжелые осложнения.
Если медпомощь не оказана вовремя при гипертоническом кризе – высок риск инсульта у человека. В этих случаях лечение будет более сложным, а прогноз – неблагоприятным.
Для неотложных состояний характера следующая симптоматика:
- неукротимая диарея;
- неукротимая рвота;
- потеря сознания на короткий срок;
- нарушения речи;
- повышенная температура тела;
- сильная одышка;
- сильное сокращение количества выделяемой мочи;
- наружные венозные или артериальные кровотечения;
- признаки, свидетельствующие о наличии кровотечения из внутренних органов.
- Эти симптомы очень часты в тех случаях, когда требуется оказание экстренной и неотложной медицинской помощи.
- Несмотря на то, что в последнее время все чаще встречаются болезни со стертой клинической картиной, большая часть неотложных состояний характеризуются понятными признаками – приступ эпилепсии, обструкция бронхов, гипертонический криз остаются неизменными не одно столетие, поэтому увидеть их способен и человек, не обладающий соответствующей квалификацией.
- Даже если пострадавший человек не в состоянии дать информацию о характере и условиях получения травмы, употребления токсических веществ, его внешний вид красноречиво говорит о том, что его состояние является неотложным.
- Об этом свидетельствуют, такие признаки, как:
- Бледность.
- Влажность кожных покровов.
- Обильное потоотделение, холодный липкий пот.
- Вынужденное положение.
- Мимика.
- Голос.
- Зрачковая реакция.
- Наличие или отсутствие сознания.
Самое главное, что нужно сделать до того, как пациент будет госпитализирован бригадой скорой помощи – минимизировать или прекратить влияние факторов, ухудшающих здоровье пострадавшего. Это, например, остановка венозного кровотечения, нормализация АД, купирование приступа удушья и др.
★ Как организовать систему связи со скорой помощью и медициной катастрофв Системе Главный врач
- Если есть подозрение на то, что человек находится в тяжелом состоянии, необходимо проверить его пульс, померить АД, оценить частоту и ритм дыхания, измерить температуру тела. Эти сведения позволят судить о необходимости оказания экстренной помощи.
- Для того, чтобы сделать вывод о необходимости неотложного медицинского вмешательства, нужно обратить внимание на окружающую обстановку, а также опросить родственников или находящихся рядом лиц. Особенно это касается случаев, когда медицинская помощь требуется ребенку.
- Если есть возможность, можно осмотреть личные вещи пострадавшего – люди, страдающие эпилепсией, гемофилией, астмой или артериальной гипертензией зачастую носят с собой записки с диагнозом или меддокументацию.
- Кроме того, в карманах или сумках можно найти препараты и медицинские приборы – ингаляторы с сальбутамолом, нитроглицерин, капотен и др. Иногда использование этих средств способно спасти жизнь и существенно облегчить жизнь.
Однако существуют случаи, при которых обнаружить причину развития тяжелого состояния не под силу даже медику. Речь идет, например, о резком падении АД, которое может быть вызвано кровотечением из внутренних органов, отравлением препаратами для снижения давления, сердечной недостаточностью.
Тогда, оценив ситуацию, нужно оказать пациенту минимально возможную помощь и вызвать бригаду СМП, не прекращая при этом наблюдать за самочувствием.
В этом случае проводится стандартное медикаментозное лечение, направленное на облегчение симптоматики и недопущение ухудшения состояния. Дальнейшее лечение возможно только после уточнения диагноза.
Нужно учитывать, что многие симптомы являются общими для целого ряда заболеваний, отравлений, травм, патологических процессов. Таковыми являются рвота, тошнота, головокружение, острая боль в области живота. В таком случае необходимо комплексно оценить симптомы, обстановку и сведения о пациенте.
- Только после этого возможно оказание неотложной помощи и вызов специализированной бригады СМП.
- Врач при осмотре больного должен выявить не столь явные, но крайне важные для постановки диагноза признаки плохого самочувствия.
- Состояние пациента никогда нельзя недооценивать, поэтому при оказании помощи нужно предположить, как патология будет развиваться дальше и прогнозировать возможность усугубления ситуации.
- Например, острая боль в животе у ребенка – это повод заподозрить острое воспаление в брюшной полости и провести соответствующее обследование.
- Не исключено, что дело ограничится очистительной клизмой и приемом спазмолитиков, но если речь идет об остром аппендиците или неспецифическом язвенном колите, ошибка в диагнозе часто приводит к тяжелым последствиям.
Если предпосылкой для неотложного состояния является острое отравление, желательно до прибытия специализированной бригады сохранить остатки токсического вещества, принятых медикаментозных средств, а также каловые и рвотные массы. Это окажет неоценимую помощь в постановке предварительного диагноза.
Очень важно при оказании помощи записать примерное время приема или введения внутрь медикаментов, а также зафиксировать количество эпизодов рвоты, факт опорожнения кишечника, объем выделенной урины.
Вопрос-ответ по неотложной помощи
Когда следует вызвать участкового врача-педиатра с целью оказания неотложной помощи ребенку?
Ответ: Поводом для вызова врача являются следующие состояния:
- любое ухудшение в состоянии здоровья у детей до трех лет;
- появление высыпаний на коже;
- повышение температуры тела;
- рвота, жидкий стул, боли в животе;
- острая боль любой локализации.
Как отличить
Как определить клиническую смерть?
Ответ: При клинической смерти пациент находится без сознания и не реагирует на боль. Отсутствует пульсация на магистральных артериях. У взрослых и детей старше года проверяйте сонную артерию, у детей младше одного года – бедренную. Дыхание пациента прекращается или становится агональным.
Материал проверен экспертами Актион Медицина
Источник: https://www.provrach.ru/article/555-17-m10-30-neotlozhnaya-pomoshch
Первая медицинская помощь при неотложных состояниях: как правильно ее оказать
Виды неотложного состояния
Доврачебная помощь при неотложных состояниях может спасти жизнь человеку. Прежде чем говорить о видах неотложного состояния, следует проговорить важный момент, а именно понятие этих самых состояний.
По названию определения видно, что неотложными состояниями называют такие, когда больному срочно требуется медицинская помощь, ее ожидание нельзя откладывать ни на секунду, потому что потом это все может пагубно сказаться на здоровье, а порой и жизни человека.
Такие состояния подразделяются на категории, в зависимости от самой проблемы.
- Травмы. К травмам относят и переломы, и ожоги и повреждения сосудов. Кроме этого, травмой считается повреждение электричеством, обморожение. Еще одна широкая подгруппа травм это повреждения органов, носящих статус жизненно важных – головной мозг, сердце, легкие, почки и печень. Их особенность в том, что возникают они чаще всего из-за взаимодействия с различными предметами, то есть под влиянием какого-либо обстоятельства или объекта.
- Отравления. Отравление может быть получено не только через пищу, дыхательные органы и открытые раны. Также яды могут проникнуть через вены и кожные покровы. Особенность отравлений в том, что повреждения не видны невооруженным глазом. Отравление протекает внутри организма на клеточном уровне.
- Острые заболевания внутренних органов. К таким относят инсульт, инфаркт, легочный отек, перитонит, острая почечная или печеночная недостаточность. Такие состояния крайне опасны и приводят к потере сил и прекращению деятельности внутренних органов.
- Кроме вышеперечисленных групп, неотложные состояния это укус ядовитых насекомых, приступы болезней, травмы в результате катастроф и т. д.
Принципы оказания помощи при неотложных состояниях
Чтобы это сделать, нужно знать правила оказания первой помощи и уметь применять их на практике в случае необходимости. Также, основная задача человека оказавшегося рядом с пострадавшим – сохранять спокойствие и немедленно вызвать медицинскую помощь.
Для этого всегда держите номер телефонов экстренных служб под рукой или в записной книжке сотового телефона. Не дайте пострадавшему навредить себе, постарайтесь его обезопасить и обездвижить.
Если вы видите, что скорая долго не приезжает, предпринимайте реанимационные действия самостоятельно.
Алгоритм действий при оказании первой медицинской медицинской помощи при неотложных состояниях
- Эпилепсия. Это припадок, при котором больной теряет сознание, издает конвульсивные движения. Кроме того, у него идет пена изо рта. Чтобы помочь больному нужно положить его набок, чтобы не запал язык, и держать руки и ноги во время конвульсий. Врачи используют аминазин и магний сульфат, после этого забирают больного в медицинское учреждение.
- Обморок. Нужно наклонить голову вниз и держать в таком положении на свежем воздухе, а также поднести больному ватку с нашатырным спиртом. Обеспечить больному покой и тишину, а также ликвидировать источники стресса.
- Кровотечения. Чтобы не допустить потерю крови в огромных количествах нужно ее остановить. Если это артериальное кровотечение, то есть кровь бьет фонтаном, остановить ее будет сложнее. Накладывается тугая повязка или жгут, а под нее обязательно напишите время накладывания! Если этого не сделать, есть риск потери конечности.
- Поражение током. Степень поражения током может быть разной, ведь это зависит от прибора, которым вы получили ожог и времени взаимодействия с ним. Здесь первым делом нужно убрать именно источник поражения, с помощью деревянной палки. Перед приездом скорой, нужно проверить необходимые показатели пульс, дыхание, сознание.
- Отравления. Чтобы помочь человеку в случае отравления, нужно минимизировать количество яда в его организме, и вывести их. Промойте желудок и кишечник, дайте слабительное, и немедленно позвоните в скорую помощь!
Как оказать помощь детям
У детей, как и у взрослых людей, существуют неотложные состояния. Но беда в том, что дети могут не заметить неладное, а также начать капризничать, плакать и взрослые могут ему просто не поверить.
Это большая опасность, потому что своевременная помощь может спасти жизнь ребенку, и если вдруг его состояние ухудшилось, немедленно звоните врачу.
Ведь детский организм еще не окреп, и состояние неотложной помощи следует срочно ликвидировать.
- Для начала успокойте ребенка, чтобы он не плакал, не толкался, не брыкался и не боялся врачей. Опишите врачу все что произошло как можно точнее, подробнее и быстрее. Расскажите, какие лекарства ему давали и что он кушал, возможно, у ребенка аллергическая реакция.
- До приезда врача приготовьте антисептики, чистую одежду и свежий воздух в комнате с комфортной температурой, чтобы ребенок хорошо дышал. Если вы видите, что состояние резко ухудшается, начинайте реанимационные действия, массаж сердца, искусственное дыхание. А также измерьте температуру и не давайте ребенку заснуть до приезда врача.
- Когда приедет врач, он будет смотреть на работу внутренних органов, работу сердца и пульс. Кроме этого, при постановке диагноза он обязательно спросит, как ведет себя ребенок, его аппетит и обычное поведение. Не наблюдалось ли каких-либо симптомов ранее. Некоторые родители не все договаривают врачу, по разным причинам, но делать этого категорически нельзя, ведь он должен иметь полную картину о жизни и деятельности вашего ребенка, поэтому расскажите все как можно подробнее и точнее.
Рекомендуем прочитать:
Виды лесных ягод, рецепты с ягодами
Стандарты первой помощи при неотложных состояниях
- Обморок. Нужно наклонить голову вниз и держать в таком положении на свежем воздухе, а также поднести больному ватку с нашатырным спиртом. Обеспечить больному покой и тишину, а также ликвидировать источники стресса.
- Кровотечения. Чтобы не допустить потерю крови в огромных количествах нужно ее остановить. Если это артериальное кровотечение, то есть кровь бьет фонтаном, остановить ее будет сложнее. Накладывается тугая повязка или жгут, а под нее обязательно напишите время накладывания! Если этого не сделать, есть риск потери конечности.
- Поражение током. Степень поражения током может быть разной, ведь это зависит от прибора, которым вы получили ожог и времени взаимодействия с ним. Здесь первым делом нужно убрать именно источник поражения, с помощью деревянной палки. Перед приездом скорой , нужно проверить необходимые показатели пульс, дыхание, сознание.
- Отравления. Чтобы помочь человеку в случае отравления, нужно минимизировать количество яда в его организме, и вывести их. Промойте желудок и кишечник, дайте слабительное, и немедленно позвоните в скорую помощь!
Источник: https://mir-tourista.ru/statyi/vyzhivanie-v-dikoi-prirode/medicinskaya-pomoshh/pri-neotlozhnyh-sostojanijah.html
Скорая и неотложная помощь: есть ли разница?
Немногие знают, чем отличается скорая медицинская помощь от неотложной. «Разве это не одно и то же?» — спросите вы. Нет, это две абсолютно разные службы. Несколько лет назад они были разделены, поэтому люди до сих пор продолжают их путать. Давайте, наконец, разберемся, в чем разница между скорой помощью и неотложной.
Скорая медицинская помощь оказывается в экстренной форме.
При внезапных острых заболеваниях, состояниях, обострении хронических заболеваний, представляющих угрозу жизни пациента, оказывается «Станцией скорой медицинской помощи».
Она выезжает, когда жизни человека угрожает опасность и требуется немедленное вмешательство. Поводами для ее оказания и вызова бригады скорой медицинской помощи являются:
- · нарушения сознания, представляющие угрозу жизни;
- · нарушения дыхания, представляющие угрозу жизни;
- · нарушения системы кровообращения, представляющие угрозу жизни;
- · психические расстройства, сопровождающиеся действиями пациента, представляющими непосредственную опасность для него или других лиц;
- · внезапный болевой синдром, представляющий угрозу жизни;
- · внезапные нарушения функции какого-либо органа или системы органов, представляющие угрозу жизни;
- · травмы любой этиологии, представляющие угрозу жизни;
- · термические и химические ожоги, представляющие угрозу жизни;
- · внезапные кровотечения, представляющие угрозу жизни;
- · роды, угроза прерывания беременности;
- · дежурство при угрозе возникновения чрезвычайной ситуации, оказание скорой медицинской помощи и медицинская эвакуация при ликвидации медико-санитарных последствий чрезвычайной ситуации.
Скорая медицинская помощь предоставляется круглосуточно и бесплатно. Вызвать врачей можно по телефонам 03 или 112. Для абонентов МТС и Мегафон – 030, Ростелеком – 031,032,033; для абонентов Билайн – 003.
Неотложная медицинская помощь при внезапных острых заболеваниях, состояниях, обострении хронических заболеваний без явных признаков угрозы жизни пациента оказывается амбулаторно-поликлиническими учреждениями и «Станцией скорой медицинской помощи».
Другими словами, поводами вызвать неотложку могут быть температура при гриппе и ОРВИ, головокружения, головные боли и боли в грудной клетке, невралгии, затруднения дыхания (кроме астмы), а также обострения хронических заболеваний при отсутствии угрозе жизни.
Бригада «неотложки» выезжает в тех случаях, когда непосредственной угрозы жизни человека нет и срочная госпитализация не требуется. Однако врач неотложной помощи может обнаружить, что состояние больного серьёзнее, чем предполагалось ранее. В этом случае он вызывает бригаду скорой, которая госпитализирует человека.
В Тюмени прием вызовов для оказания неотложной помощи в часы работы амбулаторно-поликлинических учреждений осуществляется в рабочие дни с 08:00 до 19:30, в субботу с 09:00 до 15:30, в воскресенье и праздничные дни с 08:00 до 19:30.
В воскресенье и праздничные дни поликлиники города Тюмени дежурят по графику, утвержденному Департаментом здравоохранения администрации города Тюмени. Уточнить поликлинику для вызова неотложной медицинской помощи можно по телефону +7 (3452) 50-99-00.
В Тюменском районе «неотложку» можно вызвать по телефону +7 (3452) 43-12-67 в рабочие дни – с 08:00 до 19:30.
Информация о правилах вызова скорой и неотложной медицинской помощи размещена на официальном сайте Департамента здравоохранения администрации г. Тюмени.
Источник: https://moi-portal.ru/articles/16081-skoraya-i-neotlozhnaya-pomoshch-est-li-raznitsa/
Скорая и неотложная медицинская помощь в вопросах и ответах
Немногие знают, чем отличается скорая медицинская помощь от неотложной. «Разве это не одно и то же?» — спросит большинство россиян. Нет, это две разные службы. Несколько лет назад они были разделены. Давайте разберемся, в чем разница между скорой помощью и неотложной.
Скорая и неотложная медицинская помощь, чем различаются эти понятия?
Согласно Федеральному закону от 21.11.2011 № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» формами оказания медицинской помощи являются:
1) экстренная — медицинская помощь, оказываемая при внезапных острых заболеваниях, состояниях, обострении хронических заболеваний, представляющих угрозу жизни пациента;
2) неотложная — медицинская помощь, оказываемая при внезапных острых заболеваниях, состояниях, обострении хронических заболеваний без явных признаков угрозы жизни пациента.
Скорая, в том числе скорая специализированная, медицинская помощь оказывается гражданам при заболеваниях, несчастных случаях, травмах, отравлениях и других состояниях, требующих срочного медицинского вмешательства. При этом помощь оказывается в экстренной или неотложной форме.
- Поводами для вызова неотложки являются:
- — внезапные острые заболевания (состояния) без явных признаков угрозы жизни, требующие срочного медицинского вмешательства;
- — внезапные обострения хронических заболеваний без явных признаков угрозы жизни, требующие срочного медицинского вмешательства;
- — констатация смерти (за исключением часов работы медицинских организаций, оказывающих медицинскую помощь в амбулаторных условиях).
- Оказание неотложной медицинской помощи может осуществляться как в амбулаторных условиях (в поликлиниках) или на дому при вызове медицинского работника.
В целях оказания гражданам неотложной первичной медико-санитарной помощи при внезапных острых заболеваниях, состояниях, обострении хронических заболеваний, не сопровождающихся угрозой жизни пациента и не требующих экстренной медицинской помощи, в структуре поликлиник работают подразделения медицинской помощи – кабинеты неотложной помощи. Они есть во всех территориальных поликлиниках.
- Какие поводы существуют для вызова пациентом скорой медицинской помощи?
- Скорая, в том числе скорая специализированная, медицинская помощь оказывается при заболеваниях, несчастных случаях, травмах, отравлениях и других состояниях, требующих срочного медицинского вмешательства.
- Поводы для вызова скорой медицинской помощи в неотложной форме представлены выше.
- Поводами для вызова скорой медицинской помощи в экстренной форме являются внезапные острые заболевания, состояния, обострения хронических заболеваний, представляющие угрозу жизни пациента, в том числе:
- а) нарушения сознания;
- б) нарушения дыхания;
- в) нарушения системы кровообращения;
- г) психические расстройства, сопровождающиеся действиями пациента, представляющими непосредственную опасность для него или других лиц;
- д) болевой синдром;
- е) травмы любой этиологии, отравления, ранения (сопровождающиеся кровотечением, представляющим угрозу жизни, или повреждением внутренних органов);
- ж) термические и химические ожоги;
- з) кровотечения любой этиологии;
- и) роды, угроза прерывания беременности.
- Кто определяет в скорой или неотложной медицинской помощи нуждается пациент?
- Вызовы скорой и неотложной медицинской помощи принимает фельдшер по приему вызовов скорой медицинской помощи и передаче их выездным бригадам — это специально обученный средний медицинский работник.
- Прием вызова осуществляется по специальному алгоритму — это целый ряд специально разработанных вопросов для того, чтобы определить, является ли данный конкретный вызов экстренным или неотложным.
- В зависимости от повода к вызову и результата опроса диспетчера на вызов направляется бригада скорой медицинской помощи или неотложной медицинской помощи поликлиники.
- Телефоны в Астрахани для вызова скорой и неотложной медицинской помощи
- Прием вызовов для обслуживания бригадами скорой медицинской помощи осуществляется по телефонам: «03», «103» и «112» с городского телефона или любого сотового оператора круглосуточно.
- Чем отличается приезд бригады неотложной медицинской помощи от визита врача из участковой поликлиники?
- Бригады неотложной медицинской помощи поликлиник обслуживают вызовы только на территории своей поликлиники по графику с 10-00 до 22-00 ежедневно без выходных.
- Неотложная медицинская помощь на дому осуществляется в течение не более 2 часов после поступления обращения больного или иного лица об оказании неотложной медицинской помощи на дому.
- Бригады неотложной медицинской помощи оснащены санитарным автотранспортом и укладками для оказания неотложной медицинской помощи.
- В случае отсутствия эффекта от оказываемой медицинской помощи, ухудшении состояния больного и возникновении угрожающих жизни состояний медицинские работники принимают меры к их устранению с использованием стационарной или переносной укладки экстренной медицинской помощи и организуют вызов бригады скорой медицинской помощи либо транспортировку больного в медицинскую организацию, оказывающую специализированную медицинскую помощь, в сопровождении медицинского работника.
- Врачи амбулаторно-поликлинических учреждений, обслуживающие вызовы врача на дом, укладок для оказания неотложной медицинский помощи не имеют и санитарным автотранспортом могут быть не оснащены.
- Сроки ожидания оказания первичной медико-санитарной помощи в неотложной форме не должны превышать 2 часов с момента обращения пациента в медицинскую организацию.
- Разгрузило ли введение неотложной медицинской помощи работу бригад скорой медицинской помощи?
- Организация пунктов неотложной помощи при поликлиниках позволила уменьшить нагрузку на бригады скорой медицинской помощи и освободить бригады для пациентов, нуждающихся в оказании экстренной медицинской помощи.
«В здравоохранении долгое время складывалась ситуация, когда «скорая помощь» в ряде случаев вынуждена была подменять поликлинику, то есть обслуживать вызовы, где состояние здоровья не угрожает жизни больного, а в это время, к примеру, в ожидании приезда врачей нуждался человек с кровотечением.
Чтобы исключить подобные случаи и улучшить доступность скорой медицинской помощи, в поликлиниках создана служба неотложной медицинской помощи, — говорит первый заместитель министра здравоохранения Астраханской области Светлана Смирнова.
— Служба неотложной медицинской помощи обеспечивает выезд медработников на дом к пациенту и оказание медицинской помощи в течение 2-х часов при состояниях, когда человек в течение дня не может ожидать приезда специалиста по вызову врача на дом».
Имеет ли право бригада скорой или неотложной помощи отказать в оказании медицинской помощи если у пациента нет с собой полиса ОМС?
Согласно Федеральному закону от 29.11.2010 № 326-ФЗ «Об обязательном медицинском страховании в Российской Федерации» застрахованные лица обязаны предъявить полис обязательного медицинского страхования при обращении за медицинской помощью, за исключением случаев оказания экстренной медицинской помощи.
В настоящий момент скорая медицинская помощь входит в систему обязательного медицинского страхования и в соответствии с договорами ОМС медицинская помощь застрахованным гражданам предоставляется при предъявлении ими полиса ОМС и документа, удостоверяющего личность.
Пациентам необходимо предоставить полис ОМС, паспорт, детям свидетельство о рождении. Данные документы необходимы для предоставления реестров в страховую медицинскую организацию.
Однако, при отсутствии данных документов (например, в случае нахождения пациента на улице, при отсутствии сознания и прочее), скорая медицинская помощь пациенту все равно будет оказана.
Источник: https://minzdravao.ru/press-release/skoraya-i-neotlozhnaya-medicinskaya-pomoshch-v-voprosah-i-otvetah