Операция по пересадке сердца является, без преувеличения, самой дорогостоящей и одной из наиболее сложных и опасных.
Помимо технических моментов, существует большой список различных трудностей, с которыми связан этот вид лечения.
Кому же показана трансплантация сердца, как выбирают доноров и с какими проблемами сталкиваются больные, внесенные в лист ожидания в России? Ответы на эти и другие наиболее интересующие вопросы — от MedAboutMe.
История трансплантации сердца
Первая операция по пересадке донорского сердца шимпанзе прошла еще в 1964 году. Однако удачной ее можно назвать с трудом, ведь после трансплантации больной прожил всего полтора часа. После этого врачи не оставили своих попыток, и уже через 3 года в 1967 году была проведена первая пересадка сердца человеку. Донором стала молодая 25-летняя женщина, погибшая в аварии, но имевшая при жизни здоровое сердце, а реципиентом — 55-летний мужчина, страдавший от серьезной сердечной болезни, при которой лекарственные средства были уже не эффективными. Однако в послеоперационном периоде у него возникло такое осложнение, как двусторонняя пневмония, что и сейчас не является редкостью. В результате больной погиб на 18-е сутки после пересадки.
В России первая пересадка сердца была проведена чуть позднее — в 1988 году кардиохирургом В.И. Шумаковым.
На сегодняшний день пересадка сердца проводится достаточно успешно и позволяет продлить жизнь тяжелобольных людей на срок до 10 лет. В то время, как без оперативного лечения их дни были бы сочтены.
Мировой рекорд по продолжительности жизни после этой операции составляет 30 лет, но такой случай можно назвать уникальным.
Когда больному показана пересадка сердца
Пересадка любого донорского органа показана в тех случаях, когда врачи перепробовали все возможные виды консервативной (лекарственной) терапии и они не приносят облегчения больному. Это самый резервный вариант, ведь он сопряжен с огромным риском для жизни больного.
Какие же заболевания являются основаниями для занесения больного в лист ожидания на трансплантацию сердца? Главным критерием соответствия является неэффективная работа сердца со снижением фракции выброса ниже 20%. Этот показатель показывает, какую долю крови сердце выбрасывает в сосуды из левого желудочка. Врачи определяют его при помощи ультразвукового исследования.
Чем меньше фракция выброса, тем слабее сердце. Снижение фракции выброса является результатом различных сердечных болезней, которые могут быть как врожденными, так и приобретенными. Со временем развивается хроническая сердечная недостаточность тяжелой степени (3 или 4 степени), и прогноз для таких больных ограничивается несколькими месяцами.
Какие же болезни могут привести к этому?
- Дилятационная или гипертрофическая кардиомиопатия. Она может быть врожденной и проявиться уже в раннем детском возрасте, а может стать осложнением других сердечных недугов.
- Распространенный атеросклероз коронарных сосудов, при котором такие эффективные операции, как аортокоронарное шунтирование или стентирование коронарных артерий либо противопоказаны, либо уже проводились, но оказались неэффективными.
- Пороки сердца (клапанов или сосудов), при которых невозможна или неэффективна операция по протезированию.
- Тяжелое нарушение ритма сердца, которое не поддается коррекции лекарствами.
Таким образом, операция по пересадке донорского сердца — это терапия отчаяния. Проводится она тогда, когда без нее жизнь больного невозможна, и все доступные средства и способы лечения уже исчерпаны.
Как происходит выбор донора
Подбор донора для трансплантации сердца — это самый сложный момент. И проблема эта касается всей трансплантологии в целом, ведь помимо сердца на сегодняшний день осуществляются пересадки других органов: почки, печень, костный мозг и т. д. Именно трудности с выбором доноров являются главным препятствием для удовлетворения всех потребностей в этих операциях в нашей стране. В результате большинство больных, внесенных в листы ожидания на пересадку, просто не доживают до дня, когда их пригласят на операцию.
Как же происходит выбор донора для трансплантации сердца? Основные требования к нему следующие:
- Молодой возраст до 60 лет (в идеале, чем моложе — тем лучше).
- Отсутствие при жизни сердечных болезней и смерть, не связанная с острой коронарной патологией.
- Отсутствие ВИЧ-инфекции, вирусных гепатитов В и С.
Смерть головного мозга должна быть подтверждена инструментально и зафиксирована врачами, однако при этом дыхание поддерживается за счет искусственной вентиляции легких и работа сердца продолжается (самостоятельно, либо за счет медикаментов).
В большинстве случаев идеальными донорами являются молодые здоровые люди, погибшие в различных авариях, от травм либо перенесшие инсульт. Однако и тут возникает ряд трудностей, ведь родные такого умершего могут не дать свое согласие на то, чтобы он стал донором сердца. А прижизненное согласие на донорство после смерти в нашей стране — это, скорее, исключение из правила.
Актуальные проблемы, связанные с трансплантацией сердца в России
Операция по пересадке сердца — самая дорогостоящая их всех ныне существующих видов высокотехнологической помощи (в среднем, ее стоимость составляет 250 тысяч долларов). Из всех видов операций на сердце трансплантация является самой редкой. При наличии показаний она проводится бесплатно за счет государства, но на плечи больного и его родных ложится огромных финансовый груз затрат, связанных с транспортом, обследованием, проживанием, питанием и др. Далеко не всем это по карману.
После прекращения работы сердца оно может быть пересажено здоровому человеку только в течение первых 6 часов.
Это крайне короткий временной промежуток, что создает очень большие трудности, ведь большинство людей, нуждающихся в этой операции, проживает в удалении от центральных клиник, которые проводят ее.
Пациент должен в кратчайшее время прибыть в больницу, которая будет проводить операцию, со всеми необходимыми документами.
Проблема с подбором донора. Далеко не любой умерший человек, который удовлетворяет всем необходимым критериям, может стать донором для каждого нуждающегося в пересадке сердца больного. Существует большое количество параметров, по которым врачи проводят подбор.
Различные этические трудности. Большинство из них связано с религиозными убеждениями родственников потенциального донора, реципиента и его близких.
В некоторых вероисповеданиях человек после прекращения работы сердца считается умершим, а ведь в процессе пересадки донорского сердца предварительно прекращается работа собственного, и на определенный период времени сердечные сокращения и выброс крови выполняют аппараты.
Послеоперационные трудности
Многие считают, что после пересадки донорского органа человек начинает жить новой жизнью, в которой нет места болезням и лекарствам. И, тем не менее, это огромное заблуждение. После трансплантации чужеродного органа иммунная система реципиента начинает его отвергать, и для того, чтобы снизить эту активность, больным показан постоянный и пожизненный прием нескольких препаратов из группы иммунодепрессантов. Эти препараты имеют большое количество побочных эффектов, преимущественно связанных с повышенной чувствительностью к инфекционным болезням. Поэтому бактериальные, вирусные и грибковые заболевания являются наиболее распространенным осложнением после любой трансплантации, не только сердца.
Период послеоперационной реабилитации после пересадки сердца также крайне тяжелый и длительный. И даже после весьма успешно проведенной операции, регулярном приеме всех лекарств и выполнении рекомендаций жизнь такого больного продлевается всего на несколько лет, в среднем — 10.
Трансплантация сердца в России
На сегодняшний день этот вид операции проводится лишь в 9 клиниках в нашей стране, и все они находятся в самых крупных городах, таких, как Москва, Санкт-Петербург, Екатеринбург и Краснодар и др. Специалистов, которые обладают всеми навыками для ее осуществления, крайне мало. В России есть всего один координационный центр, который осуществляет подбор донора для конкретного больного и оповещает всех потенциальных участников о возможности проведения операции. Ежегодно операций по пересадке сердца проводится лишь несколько сотен, в то время, как людей, которые находятся в листах ожидания, значительно больше. Для сравнения, в США в 2014 году было проведено 28 тысяч трансплантаций, что значительно превышает аналогичный показатель для России.
Особняком стоит проблема пересадки сердца детям, у которых выявляют тяжелые врожденные заболевания, требующие этой операции по жизненным показаниям.
Еще несколько лет назад закон, запрещающий трансплантацию органов от доноров младше 18 лет, не давал шансов на спасение таким малышам: пересадить им сердце взрослого человека невозможно.
Однако в этом году правительство Российской Федерации рассматривает вопрос о разрешении детского донорства, что станет, несомненно, выходом для многих семей, которые для трансплантации сердца малышу вынуждены ехать на операции в другие страны и тратить на это колоссальные средства.
На сегодняшний день можно сказать, что трансплантология в нашей стране находится в состоянии упадка. Проблем в этой медицинской области более чем предостаточно. Оперативное лечение получают лишь единицы, из тех, кто реально в нем нуждается. Остается надеяться на то, что реформы в здравоохранении в России будут направлены в том числе и на эту отрасль, которая является одной из важнейших.
Тем временем в США
В этом году знаменитый миллионер Девид Рокфеллер, который проживает в США и занимает 603 строчку в списке Форбс, в шестой раз перенес операцию по пересадке сердца.
Впервые это вмешательство было проведено ему в 1976 году после тяжелой автокатастрофы, при которой его собственное сердце не было в состоянии выполнять свою работу. Нынешняя операция прошла успешно, несмотря на весьма солидный возраст больного — 99 лет.
Более того, уже спустя 36 часов после этого события он смог устроить пресс-конференцию для журналистов. И возможной причиной своего долголетия и жажды жизни он назвал любовь к своим детям и внукам.
Проблема дефицита донорских органов, заставляющая больных долго находиться в листах ожидания, в США не так актуальна как в России. Мало того, американские врачи изобрели способ, при котором человек может в течение непродолжительно времени вообще обходиться без сердца: всю его работу выполняют специальные аппараты.
Пройдите тестТест на выявление риска гипертонииЗнаете ли вы о том, какое у вас артериальное давление? А ведь оно является одним из главных показателей состояния здоровья. Мы предлагаем пройти маленький тест, который позволит вам определиться с этим вопросом и разобраться с тем, что следует предпринять для поддержания АД в норме.
Источник: https://MedAboutMe.ru/zdorove/publikacii/stati/sovety_vracha/operatsiya_po_peresadke_serdtsa_rossiyskie_realii/
Пересадка сердца (трансплантация): ответы на популярные вопросы
Пересадка сердца (трансплантация) – сложная хирургическая манипуляция, которая заключается в добровольной замене больного органа пациента на здоровый (донорский).
Что влияет на успешность операции?
Успешность операции будет зависеть от ряда факторов:
- Время, которое потребуется на поиск подходящего донора. Больные, которым показана трансплантация, уже имеют тяжелую патологию, угрожающую их жизни. Длительное ожидание может закончиться летальным исходом. В данном случае – чем раньше будет проведена операция, тем больше вероятность ее положительного исхода.
- Время, которое будет затрачено на транспортировку донорского сердца. Транспортировка и имплантация должна быть осуществлена в течение 3-6 часов после его изъятия из тела. По истечении этого срока орган теряет свою жизнеспособность, так как в нем происходят необратимые структурные изменения. Транспортировка сердца осуществляется в медицинском термоизоляционном боксе, заполненном кардиоплегическим раствором.
- Квалификация и опыт оперирующего кардиохирурга.
Показания и противопоказания
Показанием к пересадке являются тяжелые патологии сердечно-сосудистой системы, не поддающиеся методам консервативного лечения:
- хроническая сердечная недостаточность последней стадии;
- ишемическая болезнь сердца на этапе дистрофических изменений;
- растяжение отделов сердца, сопровождающееся систолической дисфункцией (дилатационная кардиомиопатия);
- тяжелые аритмические нарушения;
- аномалии сердца врожденного генеза, не поддающиеся пластической коррекции;
- патология клапанов (митрального, трикуспидального и т. д);
- прогрессирующая стенокардия, признаки тяжелой степени стеноза коронарных артерий;
- симптомы доброкачественных опухолевых новообразований (миксома, фиброма и т. д.).
Существует ряд противопоказаний, при которых трансплантация нецелесообразна:
- никотиновая, алкогольная и наркотическая зависимости;
- онкологические заболевания;
- сахарный диабет;
- хронические патологии в стадии обострения;
- ожирение тяжелой степени;
- заболевания, которые сопровождаются воспалительными процессами;
- легочная гипертензия;
- вирусные и инфекционные заболевания (ВИЧ, вирусные гепатиты, туберкулез, сепсис);
- аутоиммунные нарушения (артрит, васкулит, гемолитическая анемия и прочее);
- коллагенозы (красная волчанка, склеродермия, ревматизм);
- серьезные нарушения работы почек, печени, легких;
- психические отклонения, обострение нарушений социального поведения.
Чаще всего трансплантацию проводят людям в возрасте до 65 лет, но бывают и исключения.
Вопрос возможности пересадки сердца рассматривается лечащим врачом и пациентом индивидуально. Учитывается желание пациента, его готовность к необходимым диагностическим и реабилитационным процедурам.
При отсутствии согласия со стороны пациента, врач разъясняет ему возможные последствия этого решения. Если после этого он добровольно отказывается от оперативного вмешательства, трансплантация не проводится.
Сколько она стоит?
Данная операция является одной из самых дорогостоящих в мире. На территории Российской Федерации стоимость трансплантации начинается от 100 тысяч долларов.
Операции по пересадке сердца в России выполняют только три научно-исследовательские медицинские организации:
- Федеральный научный центр трансплантологии и искусственных органов имени В. И. Шумакова (г. Москва);
- Научно-исследовательский институт патологии кровообращения имени Е. Н. Мешалкина (г. Новосибирск);
- ФГБУ «Северо-Западный федеральный медицинский исследовательский центр имени В. А. Алмазова» (г. Санкт-Петербург).
Помимо этого, на территории РФ, в рамках действия полиса ОМС, возможно оказание высокотехнологичной медицинской помощи по квотам, то есть бесплатно. Но это все решается в индивидуальном порядке, зависит от каждого конкретного случая.
В странах Европы цена значительно выше, там операция стоит – от 250 тысяч долларов. По данным за 2018 год, минимальная стоимость установлена в Индии – от 70 тысяч долларов.
Само сердце купить нельзя, оплачивается только проведение операции. Это связано с тем, что торговля органами запрещена во всем мире.
Откуда берутся доноры?
Как правило, чаще всего донорами становятся люди после серьезного ДТП. Они находятся в реанимации, при этом, их мозг должен быть мертв, то есть на выживание у таких людей – нет никаких шансов, а работа их организма поддерживается искусственно, с помощью медикаментов и аппарата ИВЛ.
В таком случае, родственники могут принять решение, о том, чтобы органы этого человека стали донорскими. Для этого им нужно подписать соответствующие документы.
А также сам человек может прижизненно сделать завещание, в котором будет указано, что после смерти он отдает свои органы на нужды медицины.
Как долго ждать донорское сердце?
Поиск донора – длительный и сложный процесс, за редкими исключениями. В среднем время ожидания составляет до 2 лет. В этот период здоровье больного поддерживается медикаментозно.
Нехватка доноров – острая проблема центров современной трансплантологии. Из-за этого многие люди умирают, не дождавшись пересадки, т. к. занимать очередь нужно задолго до того, как вообще понадобится эта операция. Серьезные сердечные заболевания быстро прогрессируют и требуют экстренного лечения.
Пациента, ждущего пересадку, регистрируют в так называемом списке ожидания. В случае если донор находится достаточно быстро, операцию проведут в плановом режиме, предварительно выполнив необходимые диагностические процедуры. Если состояние больного ухудшается до того момента как будет найден донор, его госпитализируют в отделение кардиохирургии.
Вот как выглядит фотография донорского сердца
Пациенты, для сохранения жизни которых требуется срочная трансплантация, перемещаются вверх списка.
Основная сложность поиска донора связана с тем, что трансплантируемое сердце должно соответствовать определенным критериям:
- возраст донора до 45 лет;
- отсутствие структурных и функциональных патологий органа;
- отсутствие нарушений сократительной деятельности миокарда;
- соответствие группы крови и резус-принадлежности донора и пациента;
- иммунологическая совместимость;
- анатомическое соответствие размеров донорского органа размерам сердца пациента (допускается отклонение 20-30%). Поэтому мужское сердце чаще пересаживается мужчинам, а женское женщинам.
- отсутствие у донора хронических заболеваний и вредных привычек, оказывающих негативное воздействие на состояние сердца.
Подготовка к операции
Перед тем, как проводить операцию, врачи должны убедиться, что пациент физически готов к этому и состояние его организма позволит перенести ее.
Для этого ему предстоит пройти следующие обследования:
- Общий анализ крови и мочи, коагулограмму, определить группу крови и резус-фактор.
- Анализ на ВИЧ, вирусные инфекции, гепатит, сифилис.
- ЭхоКГ, ЭКГ.
- Провериться на наличие онкологии.
- Рентгенографию органов грудной клетки.
Как происходит пересадка?
Средняя продолжительность хода операции по пересадке человеческого сердца составляет от 6 до 12 часов.
Фото хирургов за работой
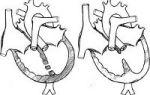
Существует две технологии, по которым производят пересадку – гетеротопическая и ортотопическая. Их принципиальное отличие состоит в том, где и как будет расположен донорский орган.
При гетеротопическом варианте сердце пациента остается на своем месте, а трансплантат размещают рядом ниже «родного» сердца, создавая дополнительные сосудистые соединения для его функционирования.
Этот вариант имеет как достоинства, так и недостатки. Плюсом является то, что при отторжении донорский орган может быть удален.
Среди недостатков следует отметить высокий риск образования тромбов и сдавливание органов, располагающихся рядом.
При ортотопической трансплантации желудочки пациента полностью удаляют, а предсердия донорского сердца соединяют с предсердиями сердца реципиента. Предсердия продолжают сократительную активность, поддерживая физиологический ритм, пациент в это время подключен к аппарату искусственного кровообращения. Для контроля и поддержания ритма сердечных сокращений устанавливают кардиостимулятор.
Что касается непосредственно самой техники выполнения операции по пересадке сердца, то их существует довольно большое количество, но наиболее распространены две – биатральная и бикавальная.
При биатральной – сердце донора соединяется с организмом рецепиента через предсердия, аорту и легочную артерию, а при бикавальной – это происходит через полые вены. Второй вариант считается более прогрессивным и вызывающим наименьшие осложнения после операции.
Схематичное изображение
В конце операции, после того как кардиохирург соединяет крупные сосуды с системой кровообращения реципиента – пересаживаемое сердце может начать сократительную деятельность самостоятельно. Если этого не происходит, то сердце запускают «вручную». Для стимуляции сердечных сокращений делают несколько ударов электрошоком.
Затем врачи проверяют герметичность сосудов, смотрят нет ли кровотечений. В том случае, если все в порядке, то пациента отключают от аппарата искусственного поддержания жизни.
Можно ли пересадить сердце взрослого человека ребенку?
Взрослый человек не может стать донором для ребенка по той причине, что пересаживаемые органы должны соответствовать друг другу по размерам. В отличие от пересадок печени и почек, где донорами для детей выступают взрослые люди, сердце можно пересадить только от ребенка к ребенку приблизительно того же возраста.
В мировой медицинской практике существуют примеры успешной пересадки сердца малышам младше 5 лет. На территории нашей страны подобного рода операции проводятся после достижения ребенком 10-летнего возраста.
Трансплантацию сердца ребенку выполнить гораздо сложнее, чем взрослому. Помимо трудностей, связанных с поиском донора, следует учитывать, что детский неокрепший организм тяжелее переносит длительный прием необходимых медицинских препаратов. У детей чаще происходит позднее отторжение биоматериала и быстрее прогрессируют осложнения, которые приводят к смерти.
Возможные осложнения
После операции у реципиента остается шрам от разреза на грудной клетке, который начинается в области грудино-ключичного сустава и идет вниз до пупка. Для того чтобы не привлекать излишнее внимание окружающих и жить как раньше, больные вынуждены скрывать его под одеждой с высоким воротом, либо использовать специальные маскирующие косметические средства.
Самым опасным и трудным периодом, требующим максимальной адаптации организма к новому органу, являются первые десять дней после пересадки.
На начальном этапе приживания могут возникать следующие осложнения:
- отторжение трансплантата;
- тромбоз крупных артерий и сосудов;
- развитие инфекционного процесса;
- внутреннее кровотечение;
- застойные процессы в легких, пневмония;
- патологии почек и печени;
- выпотной перикардит (воспаление перикарда, которое сопровождается увеличением выпотной жидкости в его полости);
- аритмии.
Помимо этого, существуют поздние осложнения, которые могут проявиться как в течение первого года, так и спустя несколько лет:
- развитие онкологических заболеваний (меланома, лимфома, миелома и др.);
- инфаркт миокарда;
- ишемия;
- клапанная недостаточность;
- атеросклероз;
- заболевания сосудов – васкулопатии.
Реабилитация и дальнейший образ жизни
Реабилитация длится около одного года. Первые несколько дней пациент проводит в отделении интенсивной терапии под пристальным контролем медицинского персонала и постоянным мониторингом работы донорского сердца.
Ранний этап
Сразу же после операции больной должен выполнять упражнения дыхательной гимнастики с целью восстановления вентилирующей способности легких. Пока пациент пребывает в лежачем положении рекомендуется выполнение пассивных движений (сгибание-разгибание ног в положении лежа, движения голеностопными суставами) с целью профилактики риска образования тромбов.
Следующие 3-4 недели пациент проводит в больнице в кардиологическом отделении.
Основная цель медикаментозной терапии на этом этапе – подавление иммунного ответа со стороны организма с целью предотвращения возможного отторжения чужеродного для органа.
Для этого пациенту назначают иммуносупрессоры в высоких дозировках, также больной принимает вазопротекторы, цитостатики и кардиостимулирующие препараты.
На этом этапе состояние больного контролируют при помощи диагностических процедур – ЭКГ, УЗИ сердца (эхокардиография), анализов на выявление возможных инфекций, рентгена легких, мониторинга артериального давления. У человека может периодически возникать кровотечение из носа, чаще всего это вызвано приемом антикоагулянтов, например – гепарина, препятствующего тромбозу и улучшающего гемодинамику.
Поздний этап
Первые месяцы после операции пациентам каждые две недели показана миокардиальная биопсия. По ее результатам врач оценивает то, как приживается донорский орган, определяет дозировку лекарственных средств. Благодаря этой процедуре на раннем сроке диагностируют процесс начавшегося отторжения.
На этапе домашней реабилитации все еще проходит иммуносупрессорная терапия, поскольку отторжение трансплантата может произойти в течение года. Больной продолжает регулярно посещать больницу для прохождения контрольных процедур, плановых обследований.
В восстановительном периоде особенно важно беречь себя и свести к минимуму вероятность инфекционных заболеваний, отказавшись от посещения мест скопления большого количества людей. Любое незначительное заболевание в силу угнетенного состояния иммунной системы может стать причиной серьезных осложнений.
Существуют определенные ограничения в физической активности и питании. Несмотря на некоторые запреты, для быстрого восстановления рекомендуется выполнение ежедневного комплекса лечебной гимнастики, согласованного с врачом.
Больные должны придерживаться диеты, исключить жирную соленую, жареную пищу, готовить на пару, есть овощи и фрукты, забыть про алкоголь. Разрешается употреблять только продукты, прошедшие полную термическую обработку, рекомендуется пить кипяченую воду.
Запрещается посещение бани, сауны, прием горячей ванны.
Сколько лет живут после операции?
Прогноз жизни после трансплантации благоприятен, она эффективна. Больные могут сами себя обслуживать, сохраняют умеренную физическую активность и даже трудоспособность в максимально облегченных условиях труда. Отзывы людей, перенесших операцию, просто не могут быть негативными, просто потому что она назначается только в критических ситуациях и без нее – они уже были бы мертвы.
Согласно статистике, после успешно выполненной трансплантации, продолжительность жизни пациентов увеличивается на 5 – 10 лет.
Спустя один год после трансплантации выживает 85% пациентов, далее это число уменьшается в связи с возникающими осложнениями в виде инфекционных процессов и онкологических заболеваний.
Смертность спустя несколько лет после трансплантации обусловлена развивающимися патологиями сосудов и клапанов.
Так, спустя 5 лет процент выживаемости составляет уже не более 70%, более 10 лет проживают – 45%, а 20 лет и более живут только 15%.
Источник: https://infoserdce.com/serdce/peresadka/
Шанс на долгую и счастливую жизнь — пересадка сердца: особенности операции и жизни больных
Хотя показаний к трансплантации достаточно много, но ее проведение сопровождается трудностью подбора подходящего донора, совместимого по основным параметрам – группа крови, вес и рост, отсутствие опухолевых или инфекционных болезней. Поэтому операций проводится недостаточно, а для пациентов с тяжелой степенью декомпенсации кровообращения она является последней надеждой на спасение жизни.
Выживаемость после пересадки сердца приближается к 85 процентам, достичь полного восстановления трудоспособности удается у половины больных.
История трансплантации
Самый первый опыт пересадки сердца человеку от обезьяны осуществил Д. Харди в 1964 году, пациент прожил немного более часа. Основоположником сердечных трансплантаций считается К. Барнард.
В 1967 году сердце 25 летней девушки, умершей после автокатастрофы, пересажено Л. Вашканскому.
Хотя сама операция была очень удачной, но 55-летний больной прожил около 2 недель, его смерть связана с тяжелой пневмонией.
До этого, в 50-х годах, советский ученый Демихов провел несколько удачных экспериментов с пересадкой легких и сердца, головы, печени собакам, но по политическим мотивам ему не дали возможности продолжить работу.
Первой успешной трансплантацией в Советском Союзе стала операция Шумакова в 1987 году.
Пациентка страдала дилатационной миокардиопатией, ее жизнь удалость продлить, но из-за погрешности в приеме таблеток началась реакция отторжения, закончившаяся смертью.
Рекордная продолжительность жизни после трансплантации у американца Хьюсмана, он жил с пересаженным сердцем около 30 лет и умер от рака кожных покровов.
В мире за год проводится около 4000 операций, по частоте они сопоставимы с пересадкой почек. Миллиардер Д. Рокфеллер за свою жизнь перенес 7 трансплантаций сердца, последняя была в 100-летнем возрасте. В 2009 году было пересажено сердце, которое вырастили из собственных стволовых клеток.
Рекомендуем прочитать статью об искусственном сердце. Из нее вы узнаете об установке механического органа, возникновении синдрома пересаженного сердца, принципах работы устройства и возможных осложнениях.
А здесь подробнее о гипертрофии миокарда.
Когда нужна пересадка сердца
Половина всех операций проводится из-за последней стадии ишемической болезни сердца, немного меньшую долю занимает кардиомиопатия, и значительно реже таким образом спасают пациентов с пороками сердца и другими заболеваниями.
Разработаны очень строгие параметры отбора для больных-реципиентов:
- недостаточность кровообращения 4 стадии,
- предполагаемая длительность жизни не более полугода,
- возрастные градации – с рождения до 60 (иногда 65 лет),
- состояние легких, печеночных и почечных функций в норме или есть обратимые нарушения,
- психическая стабильность,
- сосуды в легочной ткани имеют нормальный тонус или поддаются лечению,
- отсутствуют симптомы инфекционного или онкологического заболевания, тромбоэмболии,
- возможности всех других методов лечения исчерпаны.
Кому не проводится операция
Пациента могут исключить из очереди на трансплантацию, если обнаруживают такие противопоказания:
- отсутствие желания проходить длительную реабилитацию и выполнять все рекомендации врачей;
- необратимое сужение легочных сосудов;
- сахарный диабет при склонности к кетоацидозу, выявленной ангиопатии, ретинопатии и нефропатии, гликированный гемоглобин превышает 7,5%;
- системный васкулит, аутоиммунные и неврологические болезни;
- туберкулез, ВИЧ, сифилис;
- недостаточность почек;
- бронхиальная астма или обструктивный бронхит с тяжелой дыхательной недостаточностью;
- перенесенный инсульт или транзиторные ишемические атаки;
- нарушения свертывающей системы крови, не компенсирующиеся медикаментами;
- избыток массы тела, индекс свыше 35 кг/м2;
- зависимость от наркотиков или алкоголя;
- болезни психики, социальная нестабильность;
- опухоли.
Как отбирают доноров
У человека, который может быть донором сердца, должна быть установлена смерть головного мозга. При этом работу сердца до пересадки нужно поддерживать препаратами и иметь возможность для быстрой транспортировки в операционную. Критериями отбора служат:
- возраст до 60 лет,
- одинаковая группа крови,
- нормальная ЭКГ и ЭхоКГ,
- размер донорского сердца в пределах 30 — 50% от реципиента.
Делают ли операции в России, Украине, Беларуси
Из всех постсоветских славянских государств ситуация с трансплантологией на сегодняшней день лучше всего в Беларуси. Именно там проводится большинство операций, это связано с тем, что при констатации смерти головного мозга все умершие могут быть признаны донорами органов.
В России и Украине для этого обязательным является согласие родственников. Поэтому, несмотря на довольно высокую стоимость (70 тысяч долларов), белорусские врачи успешно справляются с пересадками не только для соотечественников, но и для иностранных граждан.
Очереди на пересадку сердца ожидают около 1000 человек в Украине и до 4000 пациентов в России. За 16 лет украинские врачи смогли провести совсем немного операций, причиной этому послужил также громкий скандал вокруг врачей-трасплантологов, которых обвинили в незаконных пересадках органов. Они были оправданы, но опасения во врачебной среде не исчезли.
В России существует всего восемь центров, где может быть осуществлена пересадка сердца, из них четыре – московских. Для сравнения в Германии их 25, а в Америке – 130. Очереди нужно ждать от 200 до 270 дней, поэтому многие пациенты умирают из-за отсутствия подходящего донора.
Обследования до пересадки
Для того чтобы убедиться в отсутствии наиболее значимых противопоказаний для пересадки сердца, пациенты должны пройти такие исследования:
- анализ крови с обязательным показателем тромбоцитов и лейкоцитарной формулы;
- коагулограмма;
- анализ мочи;
- биохимические показатели билирубина, ферментативной активности и липидного спектра, содержание сахара и азотистых оснований;
- группа крови, иммунологические исследования;
- перекрестный тест на совместимость тканей донора и реципиента;
- анализ на гепатит, ВИЧ, вирус герпеса, цитомегаловирусную инфекцию, туберкулез, грибковые болезни;
- онкомаркеры;
- маммография у женщин и заключение гинеколога;
- осмотр у уролога для мужчин;
- коронарография;
- ЭхоКГ – при фракции выброса ниже 25 — 27% прогноз на выживание пессимистичный;
- рентгенография грудной клетки;
- УЗИ почек и печени, сосудов головного мозга.
Данные всех исследований должны быть в пределах физиологических показателей или до операции нужно достичь стойкой компенсации нарушений.
Как проводится пересадка сердца
Вначале проводится разрез грудной клетки по середине грудины и через полые вены подсоединяют пациентов к аппарату искусственного кровообращения. В дальнейшем процесс операции может иметь различные этапы в зависимости от выбранного варианта.
Если сердце донора устанавливается на место, где было сердце пациента, то такой способ назван ортотопическим и может быть выполнен подшиванием правого предсердия донорского к правому предсердию собственного сердца больного.
Гетеротопическая трансплантация предполагает размещение нового сердца рядом с прежним. Создается соединение между такими парными зонами:
- левые предсердия обоих сердец,
- обе аорты,
- верхние полые вены,
- легочные артерии.
Последняя методика предпочтительнее для пациентов с признаками легочной гипертензии, несоразмерности сердец.
Восстановление после
Самым тяжелым этапом после операции являются первые недели, так как организм должен приспособиться к новым условиям кровообращения и чужим антигенам.
Чаще всего успешность лечения зависит от прогрессирования недостаточности правого желудочка. Почти у всех пациентов отмечают нарушения ритма и слабость синусового узла.
Неблагоприятным признаком также считается комбинированная лево- и правожелудочковая декомпенсация гемодинамики.
Если донорское сердце было травмировано, в нем отмечались обменные нарушения, длительный период гипоксии, то требуются большие дозы кардиотонических препаратов. Прогноз в таких случаях чаще неблагоприятный.
Восстановление работы сердца начинается только к 3 дню. После того, как стабилизируется сердечный выброс, пациента из отделения реанимации переводят в обычную палату, а большинство медикаментов разрешается принимать в виде таблеток.
Особенностями клинических проявлений трансплантированного сердца являются:
- нет боли даже при выраженной ишемии;
- высокая частота пульса в покое, он не меняется в фазы дыхательного цикла, смене положения тела;
- парадоксальная реакция на медикаменты;
- на ЭКГ имеются 2 зубца Р.
Циклоспорин после трансплантации сердца
Большинству пациентов показана тройная схема цитостатиков и гормонов с применением Циклоспорина, Метилпреднизолона и Азатиоприна. При значительном понижении иммунитета присоединяются бактериальные инфекции, что требует включения в схему антибиотиков.
Самым грозным осложнением является реакция отторжения трансплантата. Она может начинаться в различные сроки, поэтому пациенты должны быть постоянно под наблюдением врачей после выписки из стационара, проходить полное обследование, включая биопсию.
Как жить ребенку с новым сердцем
Если проводится пересадка сердца грудному ребенку, то основное правило для хорошего восстановления – это спокойная обстановка, ребенок не должен сильно плакать, перенапрягаться при кормлении. Важно его оберегать от контакта с посторонними лицами для того, чтобы максимально снизить риск инфицирования.
Обязательны прогулки на свежем воздухе и полноценное питание. Визиты к кардиологу рекомендуются не реже 1 раза в месяц после выписки, а затем их частота может быть меньшей. Дети школьного возраста обычно с трудом переносят ограничения двигательного режима и общения со сверстниками. Но для того, чтобы расширить режим активности, нужно получить на это разрешение от лечащего врача.
Постепенно, по мере восстановления работы сердца, проводится увеличение физических нагрузок в виде лечебной физкультуры.
Имеющиеся результаты успешных операций доказывают, что при правильном лечении и соблюдении рекомендаций пересаженное сердце не является препятствием для нормальной жизни и даже занятий спортом.
Сколько живут после операции
Согласно накопленным данным по пересадке сердца во всех мировых клиниках, годовой показатель выживаемости после операции составляет 85%, а иногда он даже выше.
Чаще всего прогноз для жизни определяется первыми неделями и месяцами.
В дальнейшем опасность представляет лечение цитостатиками (понижение иммунитета, влияние на печень), отторжение сердца и развитие ангиопатии венечных сосудов.
Десятилетняя продолжительность жизни с пересаженным сердцем отмечена у половины больных. Она ниже при таких факторах риска:
- пожилой возраст донора и/или реципиента;
- донорское сердце длительно находилось в состоянии ишемии;
- высокий уровень билирубина и креатинфосфата у больного;
- инфекционное заболевание, возникшее до пересадки или в 1 год после нее;
- нарушение мозгового кровотока;
- сахарный диабет, особенно 1 типа.
Примерно половине пациентов удается вернуться к трудовой деятельности, отмечены случаи довольно высокой продолжительности жизни. В США проживают более 20 тысяч людей с донорским сердцем, основные параметры их жизнедеятельности не слишком отличаются от здоровых людей.
Рекомендуем прочитать статью о врожденных пороках сердца. Из нее вы узнаете о причинах появления патологии, механизме развития функциональных нарушений, проведении диагностики и методах лечения.
А здесь подробнее о биопсии сердца.
Пересадка сердца является единственным шансом на жизнь для больных с терминальной стадией сердечной недостаточности при ишемии миокарда или декомпенсированной кардиомиопатии.
Существуют строгие критерии отбора доноров и реципиентов.
Проблема осложняется в странах, где донор может быть только близкий родственник, а для получения разрешения на пересадку органов умершего человека требуется письменное согласие родственников.
После успешной операции необходимо длительно принимать медикаменты, соблюдать рекомендации по питанию и физической активности, регулярно проходить обследование. Самым тяжелым осложнением является реакция отторжения донорского сердца.
Источник: http://CardioBook.ru/peresadka-serdca/
Пересадка сердца (трансплантация) — сколько стоит, что такое искусственное сердце и сколько живут после пересадки?
Пересадка сердца – операция высочайшей сложности, предусматривающая трансплантацию здорового органа от донора к реципиенту с серьезными нарушениями сердечно-сосудистой деятельности.
Требует применения сложного медицинского оборудования и высококвалифицированного персонала.
Пересадка сердца – наименее распространенная операция в области кардиохирургии.
Это обусловлено следующими факторами:
- Дорогостоимостью процедуры;
- Ограниченным количеством доноров (лиц с функционирующим сердцем и констатированной гибелью мозга);
- Сложностью постреабилитационного периода;
- Длительностью поиска подходящего донора;
- Кратковременности сохранения органа в автономном состоянии;
- Этической стороной проблемы.
Несмотря на вышеперечисленные сложности, современный уровень медицины позволяет весьма успешно проводить трансплантацию органа с последующим сохранением качества жизни пациента.
Гипертрофическая КМП — основное показание к пересадке сердца
Кто совершил первую в мире пересадку сердца?
Первая в мире успешная пересадка сердца была произведена в 1962 году на территории СССР заслуженным ученым-экспериментатором Владимиром Демиховым. Хирург провел операцию на животном, успешно пересадив легкие и сердце собаке.
Первая пересадка сердца человеку состоялась в 1964 году. Операцию провел Джеймс Харди. В качестве донора тогда выступило животное — шимпанзе. Жизнедеятельность реципиента продлилась 1,5 часа.
Пересадка сердца от человека к человеку первый раз произведена в 1967 году в ЮАР – доктор Кристиан Бернард пересадил сердце погибшему, в результате автомобильной аварии, мужчине. 55-летний больной скончался через 18 дней после операции.
Первая в мире пересадка сердца
В советское время пересадка сердца человеку выполнена в 1987 году. Оперативное вмешательство проводилось под руководством хирурга Валерия Шумакова. В качестве реципиента выступила Александра Шалькова, у которой была диагностирована дилатационная кардиомиопатия, грозившая неминуемым летальным исходом.
Пересадка продлила жизнь больной на 8,5 лет.
Провести операцию стало возможно благодаря введению диагноза «смерть мозга», при котором искусственно поддерживается работа сердца, дыхание и кровообращение. Создается видимость, что пациент жив.
Сколько стоит сердце человека?
Пересадка сердца является одной из самых дорогостоящих операций в мире. Цена варьируется зависимо от месторасположения клиники и ее престижности в мировом рейтинге, количества проведенных диагностических процедур.
Стоимость пересадки для каждого случая устанавливается индивидуально. В среднем операция такого рода обходится в 250-370 тысяч долларов.
Продажа человеческих органов в мире запрещена и закононаказуемо. Поэтому сердце можно пересадить только от умерших родственников, или доноров, с письменного разрешения.
Сам орган пациент получает бесплатно, но материальных издержек требует непосредственно само оперативное вмешательство, медикаментозный курс, а также период реабилитации.
Донорское сердце, готовое к трансплантации
Стоимость пересадки сердца в РФ колеблется от $70 тысяч до $500 тысяч долларов. В стране действует квотная программа для пациентов, что нуждаются в высокотехнологичных операциях.
Более точная стоимость трансплантации и шансы на ее безвозмездное проведение уточняются индивидуально – на консультации у трансплантолога.
На территории РФ действует единственный координационный центр, что занимается подбором доноров. Он охватывает территорию Москвы и области.
Операции непосредственно проводятся в Новосибирске (НИИПК им. Е. Н. Мешалкина), Санкт-Петербурге (ФГБУ «СЗФМИЦ им. В. А. Алмазова») и в столице (ФГБУ «ФНЦТИО им. В. И. Шумакова»).
Принципы донорства органов в России пока недостаточно разработаны на официальном уровне, что становится препятствием для пересадки сердца.
Так, в среднем по стране выполняется около 200 пересадок в год, в то время как в США – более 28 тысяч. Поэтому большинство людей с неизлечимыми сердечными заболеваниями нуждаются в дорогостоящей операции за рубежом.
Кому необходима пересадка?
Пересадка сердца показана лицам, страдающим патологией, что не дает шансов на продолжительность жизни более одного года при использовании консервативных методов лечения.
К этой категории относятся пациенты при диагностировании:
- Злокачественной аритмии;
- Сердечная недостаточность;
- Кардиомиопатии;
- Неоперабельными патологиями сердца;
- Стенокардии, тяжелейшими нарушениями сердечного ритма.
Ишемия мягких тканей сердца
Возраст пациента не должен превышать 65 лет.
Противопоказания
Основными противопоказаниями для пересадки сердца являются:
- Наличие сахарного диабета на тяжелой стадии со стойким поражением почек, глазной сетчатки и сосудов.
- Легочная гипертензия.
- Туберкулез, ВИЧ.
- Печеночная и почечные недостаточности.
- Нарко- или алкозависимость.
- Онкология.
- Обострение психических заболеваний.
- Возраст пациента 65 лет и выше.
Хроническая систолическая или диастолическая сердечная недостаточность
Пересадка сердца детям
Положительный опыт по пересадке сердца взрослым стимулировал пересадку жизненно важного органа детям. Для проведения данной операции необходимо зафиксировать гибель головного мозга у донора.
В мировой практике вероятность летального исхода у детей младше пяти лет после пересадки составляет 24%. Причиной данного явления являются послеоперационные осложнения.
В данный период времени в России сердце представляется единственным органом, который не пересаживают детям младше 10 лет. Всему виной отсутствие законодательной базы для изъятия органов у несовершеннолетних доноров.
Несмотря на то, что пересадка возможна с разрешения родителей умершего ребенка, пока такие операции не практиковались на территории РФ.
Как стать донором?
В ожидании пересадки сердца, больные нередко проводят не один год, что негативно сказывается на их состоянии. В итоге, многие погибают, не дождавшись спасательной пересадки.
Донорами сердца становятся только после смерти. Показатели организма умершего должны соответствовать нескольким критериям.
А именно:
- Возраст до 45 лет;
- Здоровая сердечно-сосудистая система;
- Негативный результат теста на ВИЧ и гепатитов В и С;
- Гибель головного мозга.
В основном донорами становятся – жертвы аварий, или погибшие на производстве. Согласно действующему российскому законодательству, в РФ распространена презумпция согласия на извлечение внутренних органов.
Так, если человек не отказался от посмертного донорства еще при жизни, после гибели его органы могут использоваться для пересадки. Но если родственники умершего откажутся от данного мероприятия, пересадка становится незаконной.
Система для трансплантации Organ Care System
Искусственное сердце
Иногда с целью сохранения жизни больного используется «искусственное сердце». Оно было создано объединенными усилиями инженеров и кардиохирургов.
Данные аппараты разделяют на:
- Гемооксигенаторы, что поддерживают кровообращение во время хирургических вмешательств на открытом сердце.
- Кардиопротезы – используются в качестве замены сердечной мышцы. Позволяют обеспечить жизнедеятельность человека на качественном уровне.
Устройства данного типа широко используются для временного обеспечения кровообращения, поскольку на данный момент донорское сердце менее функциональное, чем искусственный аналог.
Искусственное сердце
Как проходит операция?
Пересадка начинается с извлечения донорского сердца из тела. Параллельно происходит подготовка пациента, которому вводят анальгетики и седативные препараты. В это время сердце находится в специальном растворе.
Далее больному под общим наркозом производится непосредственный разрез грудной клетки. Жизнедеятельность реципиента поддерживается с помощью аппаратов, поддерживающих искусственное кровообращение.
Хирурги отсекают желудочки с сердца с сохранением активности предсердий, которые задают ритм сокращения органа. После соединения с донорскими предсердиями фиксируется временный кардиостимулятор (прочитайте статью о видах приборов).
Донорский орган располагают двумя способами:
- Гетеротопическим – предусматривает сохранение сердца больного. Имплантат располагается рядом. Возможные осложнения – сдавливание органов, формирование тромбов.
- Ортотопическим – больное сердце полностью замещается донорским.
Ортопедический метод трансплантации сердца
Имплантат самостоятельно включается в работу после его присоединения к кровотоку, но иногда запуск производится с помощью электрошока.
Средняя продолжительность операции – около шести часов. После ее проведения пациента помещают в отделении интенсивной терапии, где его состояние поддерживает водитель ритма и аппарат искусственного дыхания.
Данные о сердечной деятельности в данное время выводятся на кардиомонитор. Отток жидкости из груди производится с помощью дренажных трубок.
Далее наступает не менее важный этап – иммуносупрессивная и кардиотоническая терапия. Подавление иммунитета позволяет снизить риск возникновения аллергических реакций и отторжения.
После операции следует соблюдать строгий постельный режим, и только через несколько месяцев можно выполнять легкие упражнения.
Послеоперационные осложнения
Пересадка сердца принадлежит к числу самых сложных операций. Хирургическое вмешательство может приводить к осложнениям, как в реабилитационный период, так и на более поздних этапах.
| Аллергические реакции, отторжение донорского сердца | Инфекционные инвазии | Артериальная дисфункция, атеросклероз |
| Открытие кровотечения | Патология сосудов (васкулопатия) | Ишемия |
| Скопление жидкости в перикарде | Злокачественные образования | Сердечная недостаточность |
| Угнетение иммунитета, приводящее к вирусным, грибковым и бактериальным инфекциям | Процессы отторжения имплантата | Дисфункция клапанов |
Таким образом, после произведения операции у больного может возникать кровотечение на месте разреза. В данный период реципиент становится уязвимым для вирусных, грибковых и бактериальных инфекций.
Эти процессы предупреждаются путем приема антибиотиков. Также не исключено развитие процесса отторжения имплантированного органа, возникновение ишемии миокарда.
Симптомы, свидетельствующие о необходимости экстренного обращения к специалистам поле пересадки сердца:
- Постоянная одышка;
- Аритмия;
- Дискомфорт и боль в груди;
- Высокая температура, озноб;
- Нарушение пищеварения;
- Отечность, задержка жидкости в тканях;
- Нарастающий кашель;
- Кровяные выделения;
- Проблемы с координацией и равновесием;
- Головная боль;
- Перепады артериального давления.
Вышеперечисленные проявления и малейшее ухудшение самочувствия больного является поводом для госпитализации. Своевременная диагностика позволит устранить патологию без серьезных осложнений.
Схема удаления сердца реципиента и трансплантации
Профилактика после пересадки сердца
Увеличить общую продолжительность жизни после пересадки сердца, и повысить ее качество поможет соблюдение некоторых правил:
- Принимать специальные препараты. Следует соблюдать дозировку и время приема. Большую часть лекарств составляют цитостатики и гормональные препараты, направленные на угнетение иммунитета.
- Избегать физических нагрузок.
- Соблюдать рацион питания. Строго запрещено употребление спиртных напитков, курить и употреблять жирные продукты. Стоит следовать щадящей диете.
- Исключить перепады температур, прием горячих ванн.
- Максимально избегать инфекций. Не посещать мест с большим скоплением людей, тщательно следить за личной гигиеной, пить кипяченую воду, и есть термически обработанную пищу.
Несмотря на ряд ограничений, жизнь реципиента после пересадки сердца меняется в лучшую сторону. Соблюдая ряд простых правил, можно забыть об одышке, учащенном сердцебиении и отечности тканей.
Прогноз
По статистике, 90% пациентов преодолевают одногодичный период после пересадки сердца. Отметку в пять лет преодолевает не более 60%. И только 45% живут свыше десяти лет.
Статистика смертей и патологий при трансплантации сердца
Своевременно проведенная трансплантация дает возможность продлить жизнь с сохранением умеренной физической активности и трудоспособности.
Источник: https://moyakrov.info/info/peresadka-serdtsa

 Тест на выявление риска гипертонииЗнаете ли вы о том, какое у вас артериальное давление? А ведь оно является одним из главных показателей состояния здоровья. Мы предлагаем пройти маленький тест, который позволит вам определиться с этим вопросом и разобраться с тем, что следует предпринять для поддержания АД в норме.
Тест на выявление риска гипертонииЗнаете ли вы о том, какое у вас артериальное давление? А ведь оно является одним из главных показателей состояния здоровья. Мы предлагаем пройти маленький тест, который позволит вам определиться с этим вопросом и разобраться с тем, что следует предпринять для поддержания АД в норме.