Во время развития младенца в материнской утробе иногда процессы роста и формирования тканей и органов нарушаются, что приводит к появлению пороков. Одними из наиболее опасных являются пороки сердца.
Так называют патологии в строении сердца и крупных сосудов, которые от него отходят. Пороки сердца мешают нормальному кровообращению, выявляются у одного из 100 новорожденных и по статистике находятся на втором месте по врожденным патологиям.
В первую очередь различают врожденный порок, с которым ребенок появляется на свет, а также приобретенный, возникающий при аутоиммунных процессах, инфекциях и других заболеваниях. В детском возрасте более распространены врожденные пороки, которые делят на:
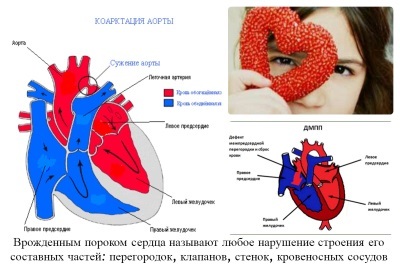
- Патологии, при которых происходит сброс крови в правую сторону. Такие пороки называют «белыми» из-за бледности ребенка. При них артериальная кровь попадает в венозную, вызывая зачастую увеличение притока крови к легким и уменьшение объема крови в большом круге. Пороками данной группы являются дефекты перегородок, разделяющих сердечные камеры (предсердия либо желудочки), функционирующий после рождения артериальный проток, коарктация аорты или сужение ее русла, а также пульмональный стеноз. При последней патологии приток крови в сосуды легких, напротив, уменьшается.
- Патологии, при которых сброс крови происходит налево. Эти пороки называются «синими», поскольку одним из их симптомов выступает цианоз. Они характеризуются попаданием венозной крови в артериальную, что уменьшает насыщенность крови кислородом в большом круге. Малый круг при таких пороках может как обедняться (при триаде либо при тетраде Фалло, а также при аномалии Эбштейна), так и обогащаться (при неправильном расположении легочных артерий или аорты, а также при комплексе Эйзенгеймера).
- Патологии, при которых есть препятствия кровотоку. К ним относят аномалии аортального, трикуспидального либо митрального клапана, при которых меняется число их створок, образуется их недостаточность либо возникает стеноз клапана. Также к этой группе пороков относят неправильное размещение дуги аорты. При таких патологиях артериально-венозный сброс отсутствует.
У большинства малышей пороки сердца, которые сформировались внутриутробно, проявляются клинически еще во время пребывания крохи в роддоме. Среди наиболее распространенных симптомов отмечают:
- Учащение пульса.
- Посинение конечностей и лица в области над верхней губой (ее называют носогубным треугольником).
- Бледность ладоней, кончика носа и ступней, которые также будут прохладными на ощупь.
- Брадикардию.
- Частые срыгивания.
- Одышку.
- Слабое сосание груди.
- Недостаточную прибавку в весе.
- Обмороки.
- Отеки.
- Потливость.
Точных причин возникновения этих патологий врачи пока не выявили, но известно, что нарушения развития сердца и сосудов провоцируют такие факторы:
- Генетическая склонность.
- Хромосомные болезни.
- Хронические заболевания у будущей мамы, например, болезни щитовидной железы или сахарный диабет.
- Возраст будущей мамы больше 35 лет.
- Прием лекарств во время беременности, у которых есть отрицательное воздействие на плод.
- Неблагоприятная экологическая ситуация.
- Пребывание беременной в условиях повышенного радиоактивного фона.
- Курение в первом триместре.
- Употребление наркотических средств или алкоголя в первые 12 недель после зачатия.
- Плохой акушерский анамнез, например, выкидыш или аборт в прошлом, преждевременные предыдущие роды.
- Вирусные заболевания в первые месяцы беременности, особенно краснуха, герпесная инфекция и грипп.
Наиболее опасным для формирования сердечных пороков периодом называют срок с третьей по восьмую недели беременности. Именно в этот период у плода закладываются камеры сердца, его перегородки, а также магистральные сосуды.
В следующем видеоролике подробнее сказано о причинах, которые могут привести к врожденным порокам сердца.
У каждого ребенка развитие сердечного порока проходит такие три фазы:
- Стадию адаптации, когда для компенсации проблемы детский организм мобилизует все резервы. Если их недостаточно, ребенок погибает.
- Стадию компенсации, во время которой организм ребенка работает относительно стабильно.
- Стадию декомпенсации, при которой резервы исчерпываются, а у крохи появляется сердечная недостаточность.
Заподозрить у ребенка развитие врожденного сердечного порока можно во время плановых ультразвуковых исследований во время беременности. Некоторые патологии становятся заметными врачу-узисту уже с 14 недели вынашивания. Если акушеры знают о пороке, они разрабатывают особую тактику ведения родов и решают с кардиохирургами вопрос об операции на сердце ребенка заблаговременно.
В некоторых случаях УЗИ при беременности порок сердца не показывают, особенно, если он связан с малым кругом кровообращения, не функционирующим у плода. Тогда выявить патологию у новорожденного можно после осмотра и прослушивания сердца малыша. Врача насторожит бледность либо синюшность кожи карапуза, изменение частоты сердцебиений и другие симптомы.
Послушав кроху, педиатр выявит шумы, расщепления тонов или другие настораживающие изменения. Это является поводом отправить младенца к кардиологу и назначить ему:
- Эхокардиоскопию, благодаря которой можно визуализировать порок и установить его тяжесть.
- ЭКГ, чтобы выявить нарушения сердечного ритма.
Некоторым малышам для уточнения диагноза проводят рентген, катетеризацию или КТ.
В большинстве случаев при пороках сердца у новорожденного ему требуется хирургическое лечение.
Операцию детям с сердечными пороками проводят в зависимости от клинических проявлений и тяжести патологии.
Одним малышам показано немедленное хирургическое лечение сразу после обнаружения порока, другим выполняют вмешательство во время второй фазы, когда организм компенсировал свои силы и легче перенесет операцию.
Если при пороке наступила декомпенсация, оперативное лечение не показано, поскольку оно не сможет устранить необратимые изменения, появившиеся во внутренних органах ребенка.
Всех деток с врожденными пороками после уточнения диагноза распределяют на 4 группы:
- Малыши, которым не требуется срочная операция. Их лечение откладывают на несколько месяцев или даже лет, а если динамика положительная, хирургическое лечение может и вовсе не потребоваться.
- Младенцы, которых следует прооперировать в первые 6 месяцев жизни.
- Малютки, оперировать которых нужно в первые 14 дней жизни.
- Крохи, которых сразу после родов отправляют на операционный стол.
Сама операция может выполняться двумя способами:
- Эндоваскулярно. Ребенку делают небольшие проколы и через большие сосуды подбираются к сердцу, контролируя весь процесс посредством рентгена или УЗИ. При дефектах перегородок зонд подводит к ним окклюдер, закрывающий отверстие. При незакрытом артериальном протоке на него устанавливают специальную клипсу. Если у ребенка стеноз клапанов, выполняется баллонная пластика.
- Открыто. Грудную клетку разрезают, а ребенка подключают к искусственному кровообращению.
До хирургического лечения и после него детям с пороком назначаются медикаменты разных групп, например, кардиотоники, блокаторы и антиаритмические средства. При некоторых пороках ребенку не требуется проведение операции и лекарственная терапия. К примеру, такая ситуация наблюдается при двухстворчатом клапане аорты.
В большинстве случаев, если упустить время и не сделать операцию вовремя, у ребенка повышается риск различных осложнений. У деток с пороками более часто появляются инфекции и анемии, а также могут возникать ишемические поражения. Из-за нестабильной работы сердца может нарушаться работа ЦНС.
Одним из наиболее опасных осложнений при врожденном пороке и после операции на сердце считают эндокардит, причиной которого являются попавшие в сердце бактерии.
Они поражают не только внутреннюю оболочку органа и его клапаны, но и печень, селезенку и почки.
Для предотвращения такой ситуации детям назначаются антибиотики, особенно, если планируется хирургическое вмешательство (лечение перелома, удаление зуба, операция при аденоидах и другие).
У деток с врожденными сердечными пороками также повышен риск появления такого осложнения ангины, как ревматизм.
Если своевременно не прибегнуть к операции, около 40% малышей с пороками не доживают до 1 месяца, а к году гибнет примерно 70% деток с такой патологией. Такие высокие показатели смертности связаны и с тяжестью пороков, и с несвоевременным или неправильным их диагностированием.
Наиболее частые пороки, выявляемые у новорожденных, представляют собой незарощенный артериальный проток, дефект межпредсердной перегородки, а также дефект перегородки, разделяющей желудочки. Для успешного устранения таких пороков требуется вовремя выполнить операцию. В этом случае прогноз для деток будет благоприятным.
Узнать больше о врожденных пороках сердца можно, посмотрев следующие видеоролики.
Источник: https://o-krohe.ru/serdce/porok-serdca/
Диагностирование порока сердца у новорожденных
Врожденный порок сердца у новорожденных – это аномалия развития сердечно-сосудистой системы, возникающая в самом начале внутриутробного развития плода. Статистические данные по заболеванию не утешающие – пороки выявляется у каждого тысячного новорожденного, и у 1-2 детей из этого числа ВПС с летальным исходом.
Диагностировать патологию можно на этапе эмбрионального развития или в родильном отделении после рождения ребенка, однако, 25% случаев врожденных пороков не поддается выявлению в силу физиологических особенностей ребенка.
Родителям необходимо крайне серьезно относиться к наблюдению за развитием ребенка – это поможет диагностировать анатомические нарушения строения сердца и сосудов у ребенка на начальных этапах формирования и провести требующееся лечение.
Причины возникновения ВПС
В период формирования плода, на 2-8 неделе вынашивания начинается закладка сердечной системы и кровеносных сосудов. Именно в это время могут возникнуть нарушения развития – врожденные пороки сердца.
Факторы, негативно влияющие на формирование сердечно-сосудистой системы:
- генетический (генные и хромосомные мутации, наследственная болезнь);
- проникновение инфекции через плацентарный барьер;
- экологический (загрязнения окружающей среды, радиация);
- токсический (алкоголь, никотин, тяжелые металлы, пахучие соединения);
- хронические и тяжелые болезни матери (сахарный диабет, нарушения метаболизма, гормональные сбои);
- употребление лекарств (антибиотики, хинин, папаверин, гормональные контрацептивы и другие препараты, запрещенные к приему беременным женщинам).
Существуют группы риска с наиболее высокой вероятностью появления у новорожденного порока сердца:
- дети с отклонениями генетического характера (синдром Дауна и другие мутации генома);
- рожденные раньше положенного срока;
- с анатомическими нарушениями органных систем.
Классификация ВПС
Большинство специалистов, занимающихся изучением механизмов развития и причин врожденных пороков сердца, придерживаются разделения врожденных аномалий развития сердца на «белые» и «синие». При «белых» аномалиях кожные покровы ребенка белеют, при «синих» – синеют.
«Белые» врожденные пороки развития сердца включают в себя:
- дефект перегородки между желудочками;
- дефект перегородки между предсердиями;
- коартация ствола аорты;
- стеноз легочной артерии;
- незакрытый артериальный проток.
«Синие» нарушения развития делятся на:
- Тетрада Фалло (сочетанное сужение аорты и дефект межжелудочковой перегородки);
- отсутствие трехстворчатого клапана (между правым предсердием и желудочком);
- дренаж легочных вен (аномальное впадение в предсердие);
- транспозиция аорты и легочной артерии;
- общий артериальный ствол (аорта и легочная артерия слиты в один крупный сосуд);
- МАРС-синдром (овальное окно, ложные хорды в левом желудочке, пролапс митрального клапана и другие проявления).
Кроме того, выделяют анатомические нарушения развития сердца, связанные с препятствием току крови. Сюда относят:
- аномалии клапанов;
- неправильное положение аорты и ее частей;
- сужение митрального и аортального отверстий.
Признаки и симптомы патологии
Проявления заболевания могут различаться исходя из разновидности и причины патологии, но основные для всех аномалий признаки одинаковы: недостаточность кровообращения и поступления кислорода, нутриентов к тканям и органам и сердечная недостаточность.
В первые же часы после рождения, в крови младенца регистрируется низкая концентрация кислорода. Кожные покровы больного ребенка бледные, синие в области носогубных складок, увеличивается частота дыхания. Из-за недостатка кислорода снижается скорость метаболических процессов и не выводятся продукты обмена веществ, оказывающие токсическое влияние на организм ребенка.
Подобные явления вызваны смешением артериальной и венозной крови из-за отсутствия полной перегородки между правой и левой полостями сердца. Кроме того, у ребенка развивается застойная сердечная недостаточность. Понижение содержания кислорода крови заставляет ребенка чаще дышать, что также влияет на частоту сердечных сокращений. У младенца возникают отеки, нарушается отток крови из органов.
Кроме главных медицинских симптомов, существует целый ряд проявлений врожденного аномального строения сердца у ребенка:
- вялость;
- беспокойство при кормлении;
- медленный набор массы тела;
- нарушения режима кормления;
- крик без видимой причины;
- учащенное, часто затрудненное дыхание;
- приступы учащения или урежения частоты сердечных сокращений;
- повышенное потоотделение;
- отеки ножек и ручек;
- выбухания в груди.
Если ВПС не был диагностирован во время вынашивания плода или сразу после рождения, подобные признаки и поведение ребенка должны привлечь внимание матери и отца. При первых же их появлениях необходимо показать ребенка врачу-педиатру. После осмотра младенца и прослушивания тонов сердца доктор должен назначить обследования и консультацию детского кардиолога.
Диагностика ВПС
При выявлении или подозрении на врожденную аномалию развития сердца и системы кровообращения, ребенка отправляют на обследование в кардиологическое отделение, часто сразу в центр кардиохирургии.
Опытные доктора и сотрудники центра проводят все необходимые исследования и тесты, которые подтвердят диагноз, определяют тип ВПС, оценивают жизненные показатели малыша.
Для выявления ВПС у новорожденных проводят:
Если в процессе диагностики появляются сомнения и противоречивые данные, проводят дополнительные исследования – ангиография и зондирование сердца.
В период эмбрионального развития есть возможность провести диагностику пороков развития всех систем органов, однако, зачастую такие аномалии очень грубые, несовместимые с жизнью.
Родители, осведомленные о подобном состоянии их будущего ребенка, могут выбрать прерывание беременности или дальнейшее вынашивание (в этом случае, врачи родильного отделения принимают все возможные меры для спасения жизни новорожденного).
Особенности ультразвуковой диагностики ВПС у детей
Методы лечения ВПС
При врожденном пороке сердца у детей возможно только операционное лечение. Консервативная, медикаментозная терапия помогает уменьшить симптоматику болезни и назначается в качестве подготовки ребенка к хирургической операции.
Открытые хирургические операции
При сочетанных и тяжелых врожденных пороках развития сердечно-сосудистой системы проводятся полостные хирургические операции. При подобных вмешательствах необходима довольно объемная работа, занимающая несколько часов. Пациентов, нуждающихся в подобного рода операциях, делят на 4 группы:
- плановые больные (состояние удовлетворительное, операцию можно выполнить в течение года);
- новорожденные, нуждающиеся в лечении в течение первых 6 месяцев жизни;
- пациенты, которым требуется хирургическое лечение не позднее 1-2 недель;
- дети в тяжелом состоянии, которое требует немедленного проведения операции.
Однако существует еще одна группа больных с врожденным пороком сердца. Таким детям показано только паллиативное вмешательство, временно улучшающее состояние здоровья. У малышей этой группы отсутствуют целые отделы сердца.
Минимальные инвазивные вмешательства
Такой подход к лечению позволяет скорректировать дефекты межжелудочковой и межпредсердной перегородок, а также подготовить пациента к открытой операции. Вмешательства подобного рода проводятся под постоянным воздействием рентгенологического излучения, которое позволяет определить место аномалии.
При помощи тонких проколов в вены вводят небольшой окклюдер, которым затыкают отверстие между предсердиями или желудочками, тем самым предотвращая смешение артериальной и венозной крови.
При нарушении процесса закрытия артериального протока проводится наложение специальной клипсы на сосуд, и назначаются препараты, способствующие его сужению и склерозу. В случае медикаментозного лечения ребенку выписывается индометацин в первые дни жизни. Такой метод лечения помогает в 80% случаев.
Выжидательная тактика
При небольших анатомических дефектах строения сердца и сосудов возможно применение подобного метода лечения.
Основным условием использования такого подхода к лечению ВПС является отсутствие симптомов заболевания и систематический контроль при помощи ультразвукового исследования.
Некоторые пороки развития сердечно-сосудистой системы не проявляются и не подлежат специализированному лечению. Дети с заболеваниями такого характера ведут абсолютно нормальный образ жизни, учатся, занимаются спортом и не чувствуют недомоганий.
Вне зависимости от наличия или отсутствия необходимости хирургического вмешательства, родители детей с врожденными пороками развития кровеносной системы и сердца должны быть ознакомлены с обязательными условиями жизни ребенка:
- естественное вскармливание до 1,5-2 лет;
- длительные прогулки и качественное проветривание помещений;
- занятия спортом и физкультурой с ограничением нагрузки;
- контроль за нахождением ребенка на холоде и сильной жаре;
- своевременно вакцинирование и профилактика болезней;
- корректировка диеты (сокращение жидкости и соли, увеличение объема продуктов, содержащих большие количества калия).
Действие внешних факторов среды, современный ритм жизни и наличие хронических заболеваний у родителей, часто становится причиной нарушения внутриутробного развития плода и возникновения пороков различных систем органов. ВПС могут быть несовместимы с жизнью, но чаще всего своевременная корректировка анатомических аномалий позволяет ребенку жить полноценной жизнью.
Диагностические методы позволяют определить наличие грубых структурных нарушений даже на ранних сроках беременности, что позволяет, в случае острой необходимости, провести хирургическую операцию в первые сутки после рождения ребенка.
Главное – не отчаиваться и не поддаваться панике, ведь состояние здоровья ребенка зависит от родителей и их твердого и обдуманного решения.
Видео: Врожденные пороки сердца у детей
Источник: http://serdechka.ru/bolezni/poroki-serdtsa/u-novorozhdennyh.html
Лечение врожденного порока сердца у новорожденных
Что такое порок сердца
Врожденный порок сердца (ВПС) – патологическое нарушение строения органа и крупных сосудов, которое произошло еще в период внутриутробного развития. Зачастую такие явления мешают полноценному кровообращению. У детей такой диагноз ставят у одного из ста новорожденных.
Диагноз ВПС у ребенка чрезвычайно опасен. К сожалению, смертельным исходом заканчивается около 35% всех случаев патологии. Такие последствия настигают детей еще в течение первого месяца жизни.
Если осложнения начались раньше, чем удалось провести хирургическое вмешательство, в течение первого года жизни погибает до 70% новорожденных. Точная этиология развития пороков сердца точно не установлена.
По правде говоря, если удалось диагностировать врожденный порок сердца, еще не означает, что новорожденному обязательно нужно хирургическое вмешательство. Есть формы патологии, при которых операция не проводится.
Причины развития врожденного порока
Точных причин, из-за которых появляется врожденный порок сердца у новорожденных, до сих пор не удается определить. Есть лишь группа факторов, которая, по мнению многих специалистов, влияет на вероятность развития аномалии.
ВПС у детей развивается по следующим возможным причинам:
- генетическая предрасположенность;
- наличие хронических патологий у матери;
- возраст беременной женщины более 35 лет;
- применение медикаментозных препаратов во время вынашивания плода;
- проживание в условиях загрязненной экологии;
- хромосомные болезни;
- применение алкоголя или наркотиков на ранних сроках беременности;
- перенесенные женщиной вирусные заболевания.
Так как закладка кровеносной системы и сердца у будущего ребенка происходит на ранних сроках беременности, будущая мама может еще не знать о своем положении. Из-за этого она может употреблять алкоголь и продолжать принимать лекарственные средства. Все это может спровоцировать нарушения в развитии главного насоса организма.
Наиболее опасными инфекциями для состояния сердца будущего новорожденного являются вирусы гриппа, кори и краснухи. Отрицательно сказаться на здоровье развивающегося малыша могут такие факторы:
- выкидыш в анамнезе;
- мертворожденный ребенок;
- преждевременные роды;
- аборт.
Важно! Самый опасный период для развития врожденного порока сердца – с третьей по восьмую неделю беременности.
Отрицательное воздействие на организм беременной женщины оказывает применение сильных болеутоляющих, гормональных медикаментов и барбитуратов.
Классификация
Врожденный порок сердца у новорожденных может возникать в нескольких формах. Классификация включает три основные разновидности заболевания.
ВПС у детей бывает таких видов:
- белый;
- синий;
- мешающий кровотоку.
Рассмотрим основные особенности каждой формы болезни.
Белый ВПС
Эта форма врожденного порока сердца у новорожденного названа так из-за цвета кожных покровов у детей с таким нарушением. При данной патологии происходит сброс крови в правую сторону.
На фоне порока кровь из артерий попадает в вены. Это приводит к более интенсивному притоку крови к легким. Из-за увеличения объема циркулирующей крови в малом круге кровообращения, уменьшается объем в большом.
Примечание! Порок белого цвета вызывается дефектом межжелудочковой перегородки.
Синий ВПС
Синий порок сердца – форма аномалии, при которой сброс крови происходит налево. При данном заболевании кожа ребенка подвергается цианозу, приобретая синюшный оттенок.
Процесс происходит так: венозная кровь забрасывается в артериальную, в результате чего большой круг кровообращения слабо снабжается кислородом.
Аномалии с помехами для кровотока
Порок сердца у детей этой формы не связан с забросом крови между венами и артериями. Врожденная аномалия затрагивает развитие клапанов, размещение дуги аорты.
Может изменяться количество створок в клапанах или развиваться стеноз. В отлаженной сердечно-сосудистой системе любое нарушение может привести к тяжелым обострениям.
Симптоматика
Первые признаки врожденного порока сердца можно заметить еще у новорожденного. Обычно проблемы с этим органом обнаруживается врач после осмотра в роддоме.
Интенсивность проявившихся симптомов напрямую зависит от формы патологии и степени дефекта развития. Вот основные признаки:
На фото можно увидеть, как выглядит кожа ребенка при врожденном пороке сердца. Синеватая окраска приобретается за счет недостаточного кровоснабжения. Важно помнить, что синюшность кожных покровов – симптом не только ВПС, но и многих других патологий.
Одышка возникает в любое время, но чаще после повышенной активности. Многим родителям бывает сложно определить, нормально ли дыхание или учащено. Для определения необходимо посчитать число вдохов, пока малыш спит. Полноценное дыхание осуществляется с частотой до 60 вдохов в минуту.
Кашель при врожденном пороке сердца, не связан ни с каким инфекционным заболеванием. Он возникает также на фоне недостаточного снабжения органов кислородом.
Родители новорожденного ребенка с ВПС могут отмечать такие жалобы:
- вскрикивания во сне;
- учащенное сердцебиение;
- вялость;
- сонливость;
- отказ от еды;
- беспокойство;
- частые срыгивания;
- медленный набор веса;
- слабое сосание груди.
Примечание! При некоторых стадиях врожденного порока сердца возможно развитие брадикардии – замедленного сердцебиения.
В редких тяжелых случаях порок сердца у детей вызывает обмороки. Родители могут заметить возникновение отеков на теле. Малыш сильнее потеет.
Чаще всего установить наличие врожденного порока сердца удается еще у новорожденного вскоре после появления на свет. Однако иногда симптоматика не выражена, а болезнь протекает в легкой форме. В таком случае даже специалисты могут не заметить аномалию развития и отпустить ребенка с матерью домой.
Чем опасны врожденные пороки сердца
Благодаря современным методам диагностики заметить ВПС у плода при УЗИ стало вполне возможным. Ранняя диагностика – залог оказания своевременной первой помощи.
Если лечение не будет начато вовремя, живут с пороком сердца недолго. Это главная опасность врожденного заболевания. Прогноз может быть благоприятным, если терапия начата сразу после рождения.
Поздние осложнения
Дети с пороком сердца, которым была оказана своевременная качественная помощь, все равно могут сталкиваться с неприятными последствиями своего заболевания. При наличии этой патологии ребенок больше подвержен таким болезням:
- заражение инфекциями;
- анемия;
- ишемическая болезнь сердца;
- проблемы с центральной нервной системой;
- инфекционный эндокардит.
Некоторые из этих заболеваний могут спровоцировать развитие других болезней. Под ударом могут оказаться почки, печень и селезенка.
Организм крохи с врожденным пороком сердца более подвержен любым заболеваниям. Поэтому родители должны быть особенно чуткими и внимательными к здоровью новорожденного.
Диагностика
Прежде чем начать лечить врожденный порок сердца, необходимо провести тщательную диагностику и поставить точный диагноз. Это может быть непросто даже для опытного хирурга-кардиолога. Однако от точности поставленного диагноза зависит выбранная тактика лечения.
Для подтверждения диагноза могут потребоваться такие исследования:
- УЗИ;
- ЭКГ;
- фонокардиограмма;
- рентген сердца.
Перед хирургическим вмешательством также будут взяты анализы крови и мочи. При тяжелых случаях для точной диагностики может быть введен катетер в полость сердца через сосуды для уточнения состояния.
Примечание! То, что порок сердца не был диагностирован до рождения ребенка – не всегда вина врачей, так как некоторые формы ВПС не определяются по УЗИ.
Лечение
Не стоит отчаиваться, так как во многих случаях вылечить врожденный порок сердца возможно. Это обеспечит крохе полноценную жизнь и возможность развиваться наряду со сверстниками. Хотя, вероятно, что ребенку предстоит перенести несколько серьезных операций на сердце.
К сожалению, единственный метод лечения врожденного порока – операция на сердце. Использование медикаментозных лекарств возможно лишь на подготовительном этапе.
В зависимости от того, насколько увеличено сердце, какие его части поражены и в каком состоянии находится ребенок, зависит выбранная методика. Иногда может быть установлен кардиостимулятор, искусственный клапан или окклюдер.
Избавиться от порока важно. Однако то, насколько быстро будет проведено вмешательство, зависит от ряда обстоятельств.
Иногда диагностика показывает, что в состоянии клапанов сердца есть положительная динамика. В таком случае с хирургическим вмешательством можно подождать. Операцию можно назначить на любое время в будущем году. Рецепт на медикаментозные препараты, поддерживающие ребенка в этот период, выдаст врач.
Есть и такие детки, состояние которых не критическое, но вмешательство нужно. Операцию назначают на ближайшие месяцы после постановки диагноза.
Хуже, когда состояние сложное и операция нужна срочно. Для подготовительных мероприятий отводят не более двух недель и проводят вмешательство.
Существуют и тяжелые формы пороков. Обычно о них удается узнать еще на этапе внутриутробного развития. Несомненно, такая новость приносит родителям боль. Однако ВПС – не приговор. Матери будет предложено рожать в специализированном центре, где с первых минут жизни малыш будет в руках профессионалов и ему будет оказана полноценная помощь.
В зависимости от состояния ребенка может быть проведена либо операция на открытом сердце, либо малоинвазивное вмешательство. Однако никогда не проводится лечение в домашних условиях и не применяются народные способы.
Специфическая профилактика развития врожденного порока сердца отсутствует. Чтобы защитить малыша, мать во время беременности должна быть осторожной, не употреблять алкоголь, и лечиться народными средствами в случае развития простуды.
Грамотные действия родителей и медперсонала позволят сохранить жизнь малыша.
Если оказать качественную медицинскую помощь, то ребенок сможет полноценно развиваться и даже не отставать в развитии от своих сверстников.
Однако ни в коем случае нельзя все оставлять на самотек – это коварное заболевание, способное вызвать тяжелые осложнения. Внимательность и своевременность действий – залог сохранения жизни.
Смотрите видео:
Поделитесь с друзьями и оцените публикацию.Вам не трудно, а автору приятно.
Спасибо.
Источник: https://facey.ru/deti/porok-serdtsa.html
Пороки сердца у новорожденных детей: причины, диагностика и лечение
Врожденные пороки сердца (ВПС) — это анатомические дефекты в сердце и его сосудах, возникшие еще до рождения ребенка. Порок сердца у новорожденных — довольно распространенная патология, которая без лечения может привести к смерти, поэтому родителям необходимо знать признаки болезни сердца и вовремя обращаться за помощью, если они заметили их у своего ребенка.
Причины ВПС
К сожалению, никогда нельзя установить точную причину в каждом конкретном случае, однако существует множество предрасполагающих факторов:
- Генетические факторы — сюда входят различные хромосомные аномалии и мутации генов;
- Экологические факторы — на развитие плода и его органов отрицательно сказывается загрязнение окружающей среды;
- Наследственность;
- Прием некоторых лекарств во время беременности;
- Возраст родителей;
- Внутриутробная инфекция;
- Такие заболевания матери, как краснуха, сахарных диабет, тяжелый токсикоз и др.;
- Вредные привычки — особенно опасны в первом триместре беременности, когда закладываются и формируются основные органы.
Классифицируют ВПС у новорожденных по-разному. Одна из самых популярных классификаций делит пороки на «белые» и «синие».
Белые пороки
- Дефект межжелудочковой перегородки (ДМЖП)
В норме желудочки сердца разделены сплошной перегородкой. Если она не формируется до конца, в ней возникает один или несколько дефектов (отверстий), через которые смешивается артериальная и венозная кровь. Ткани и органы получают меньше кислорода и питательных веществ, что, в итоге, влияет на общее состояние младенца. Самочувствие еще зависит от того, сколько отверстий в перегородке, какой они величины и где расположены. Если крови смешивается мало, то развитие ребёнка не страдает, и порок можно выявить лишь во время обследования. Если отверстий в перегородке много и они большие, то появляется одышка, кожа приобретает бледный оттенок, ребенок сильно потеет. Эти проявления усиливаются, когда он плачет, сосет грудь, а иногда даже просто меняет положение тела.
- Дефект межпредсердной перегородки (ДМПП)
Кровообращение плода отличается от взрослого: кислород и питательные вещества он получает из крови матери через плаценту. Из правого предсердия кровь попадает сразу в левое предсердие через овальное окно, которое закрывается практически сразу после рождения. Иногда по каким-то причинам этого не происходит.
Чаще этот вид порока сердца встречается у новорожденных девочек. Если остается небольшое отверстие, то сразу после рождения симптомы могут отсутствовать. Дети в младшем возрасте хорошо растут, развиваются, иногда даже занимаются спортом. Симптомы начинают проявляться после десяти лет, а к двадцати годам формируется сердечная недостаточность.
Если отверстие большое, их можно заметить сразу.
В данном случае происходит сужение просвета аорты, через который крови труднее покидать сердце, поэтому, чтобы ее выбрасывалось достаточно, желудочек вынужден работать с повышенной нагрузкой, что отрицательно сказывается на нем.
Давление в верхней половине тела отличается от нижней: сверху оно повышено, снизу — понижено.
У новорожденных и грудничков сердечная недостаточность и постоянная гипертония верхней части тела бывают настолько сильными, что угрожают необратимой травмой сосудов мозга, поэтому требуется хирургическое лечение.
Этот порок сердца у ребенка возникает, когда сужается клапан аорты. Через небольшое отверстие крови труднее покидать левый желудочек. Если стеноз небольшой, сначала симптомы могут не проявляться, и родители даже не подозревают о болезни ребенка. Если сужение большое, малыш тяжело дышит, его сердце бьется чаще. Иногда дети постарше могут жаловаться на приступы удушья и даже терять сознание.
- Открытый артериальный проток
До рождения ребенка кровь из его легочной артерии поступает в аорту по специальному сосуду, который называется артериальным протоком. Затем он закрывается. Если же остается открытым, то часть крови возвращается по нему обратно. Главные признаки порока, которые могут заметить родители — это бледная кожа, ребенку тяжело сосать грудь, он плохо растет и набирает вес.
Это сужение легочной артерии в любом ее месте. Крови сложно проходить препятствие по такому сосуду, поэтому возникают симптомы сердечной недостаточности. Кроме них, при осмотре новорожденного можно заметить пульсацию вен на шее.
Синие пороки
Она включает в себя четыре дефекта:
- Стеноз легочной артерии;
- Дефект межжелудочковой перегородки;
- Смещение аорты вправо;
- Утолщение стенок правого желудочка.
Поскольку изменений много, болезнь проявляется рано. Губы ребенка начинают синеть уже в 3-4 месяца. Цианоз становится постоянным ближе к году. После активных игр малыш стремится сесть на корточки, поскольку так сердцу легче справиться с повышенной нагрузкой.
- Атрезия трехстворчатого клапана
Иногда вместо трехстворчатого клапана образуется плотная перегородка, через которую кровь течь не может. Она вынуждена через дефекты в сердце искать себе другой путь и в итоге попадает в аорту или легочную артерию.
- Аномальное впадение легочных вен
Этот порок сердца у детей возникает тогда, когда легочные вены соединяются с сосудами, идущими в правое предсердие, или же впадают непосредственно в него. Поскольку болезнь тяжелая, ее признаки проявляются очень рано, хотя цианоз кожи сначала можно и не увидеть. Однако постепенно он нарастает и становится заметным.
- Транспозиция крупных сосудов
Врождённый порок, при котором круги кровообращения не соединяются друг с другом.
Аорта и легочная артерия меняются местами, поэтому артериальная кровь снова попадает в легкие, а венозная течет к тканям и органам.
Ребенок может жить, пока открыто овальное окно, но если оно закрывается, круги кровообращения больше не пересекаются и жизнь становится невозможной. Без лечения смерть наступает рано.
Артериальный ствол — это единый сосуд, по которому кровь поступает в оба круга кровообращения. Поскольку он один, кровь не может правильно разделяться и смешивается в нем. К обычным симптомам сердечной недостаточности добавляется увеличение печени и селезенки.
К МАРС-синдрому («малые аномалии развития сердца») относят пролапс митрального клапана, ложные хорды в левом желудочке и другие аномалии развития внешнего и внутреннего строения сердца. МАРС часто ставят детям, однако не стоит пугаться: он обычно протекает медленно, и симптомы исчезают уже к пяти годам. Подобные нарушения чаще всего не влияют на рост ребенка и работу его сердца.
Общие симптомы ВПС
У всех пороков, как и у любых заболеваний, которые нарушают работу какого-то одного органа, есть общие симптомы. Их проявление зависит от тяжести заболевания и характера дефекта:
- Одышка, которая особенно заметна при кормлении ребенка, плаче и других физических нагрузках;
- Бледность или цианоз кожи — зависит от типа ВПС. Сперва ее можно заметить на губах и возле носа, а затем она распространяется дальше;
- Вялость, быстрая утомляемость;
- Ребенок плохо растет;
- Увеличение или уменьшение числа сердечных сокращений;
- Потливость;
- Медленная прибавка в весе.
Диагностика
Диагностика ВПС включает в себя следующие пункты:
- Сбор полного анамнеза — материнского, наследственного, семейного;
- Объективное обследование — осмотр, выявление типичных внешних признаков, подсчет пульса, дыхания, прослушивание шумов в сердце, определение размеров печени, селезенки;
- Лабораторное обследование — клинический и биохимический анализ крови;
- Инструментальное обследование — пульсоксиметрия, измерение артериального давления, ЭКГ, ЭХО-КГ, рентген грудной клетки;
- При необходимости проводят ангиографию и зондирование сердца.
Лечение
Когда выявляется врожденный порок сердца у младенцев, такие дети в обязательном порядке наблюдаются не только педиатром, но и кардиологом. Лечение может быть терапевтическим или хирургическим с максимальным устранением дефекта. Лекарства назначают до операции, чтобы правильно подготовить ребенка к ней, и после, чтобы организм быстрее восстановился. Иногда их приходится принимать постоянно.
Кроме медикаментозного лечения родители должны создавать детям с ВПС правильные условия для развития. Нужно увеличить число кормлений, уменьшая количество пищи на каждый прием, чтобы ребенок не так уставал. Он будет получать необходимую пищу, успевая отдыхать при этом.
Рекомендуется почаще гулять на улице, но ограничивать физическую нагрузку в зависимости от тяжести заболевания. Сердце должно успевать справляться со своей работой.
Поскольку дети с такими заболеваниями больше подвержены простудам и тяжелее их переносят, необходима правильная их профилактика.
При своевременно оказанном лечении и обеспечении необходимых условий жизни прогноз для большинства детей благоприятный, они могут нормально развиваться, расти и вести практически полноценную жизнь.
Профилактика ВПС
Поскольку известно много факторов, предрасполагающих к рождению детей с пороками сердца, важно проводить правильную их профилактику. Женщина, планирующая беременность, должна отказаться от вредных привычек, ведь никотин и алкоголь пагубно сказываются на развитии плода.
Вовремя сделанная прививка от краснухи убережет беременную от заболевания, а значит, и плод от аномалий.
Принимать любые лекарства следует с осторожностью, ведь не только сильнодействующие препараты могут влиять на развитие будущего ребенка.
Даже некоторые витамины и лекарства, отпускающиеся без рецепта, запрещены во время беременности. Стоит тщательно изучить инструкцию, а еще лучше – посоветоваться с врачом.
Особенное внимание нужно уделить правильному ведению беременности: вовремя посещать врача, принимать назначенные препараты и проходить все необходимые процедуры. Иногда пороки сердца выявляются еще до рождения ребенка.
Источник: https://SilaSerdca.ru/porok/serdca-u-novorozhdennyh
Порок сердца у новорожденных детей: причины и последствия, классификация и признаки, методы лечения
При диагнозе «порок сердца» у родителей малыша начинается паника. Однако далеко не все патологии приводят к ухудшению качества жизни ребенка или требуют хирургического вмешательства – некоторые дефекты устраняются самостоятельно. Родителям нужно внимательно следить за состоянием малыша и выполнять рекомендации специалистов.
Что такое порок сердца и каковы причины его возникновения у детей?
Врожденный порок сердца у новорожденных, или ВПС – это анатомические дефекты, которые возникают в клапанах, сосудистых соединениях и других отделах органа. По статистике, на каждую 1000 младенцев приходится около 10 детей с патологиями сердечной мышцы. К основным причинам их развития относятся:
- внутриутробная инфекция на 3-8 неделе беременности;
- генетический фактор (в 90% случаев);
- плохая экология;
- прием будущей мамой антибиотиков, барбитуратов и других серьезных лекарственных препаратов;
- сильные эмоциональные переживания женщины;
- возраст родителей (мать старше 35 лет, отец – 50 лет);
- хронические и тяжелые заболевания матери (сахарный диабет, гормональные сбои и др.);
- токсическое воздействие алкоголя, тяжелых металлов и т.д.
В группу риска возникновения порока сердца относятся дети:
- недоношенные;
- с нарушениями развития других органов;
- с синдромом Дауна и другими генетическими болезнями.
Классификация врожденных пороков сердца у детей и сопутствующие симптомы
Существует несколько классификаций пороков сердца, главная из которых — разделение их на белые и синие. При первом типе кожа малыша становится бледной, при втором — приобретает синюшный оттенок (см. фото). Синий цвет обусловлен цианозом, который развивается вследствие недостатка кислорода в органах.
К белым порокам относят патологии, при которых в большой круг кровообращения не попадает венозная кровь, или кровь из-за дефектов в органе перетекает из левой части сердца в правую. К таким аномалиям относят патологии с характерными симптомами:
- Дефект межпредсердной перегородки (рекомендуем прочитать: дефект межпредсердной перегородки у детей: диагностика и лечение). При большом диаметре отверстия наблюдаются слабая синюшность носогубного треугольника при плаче, плохая прибавка в весе, отставание в психическом развитии.
- Дефект межжелудочковой перегородки. Распознать аномалию можно с помощью УЗИ или прослушивания фонендоскопом.
- Открытый артериальный проток. Наблюдается снижение кровяного давления, ребенок быстро устает, страдает от одышки, часто болеет простудой, у него присутствуют шумы в сердце.
- Стеноз (сужение) легочной артерии. Появляется одышка, снижение давления, сердце при нагрузках болит, грудная клетка в области сердца выпячивается.
- Стеноз устья аорты. Одышка, учащенный пульс, боли в груди, признаки удушья, обмороки при физических нагрузках, внезапно возникает и исчезает бледность кожи.
- Коарктация аорты. Аномалия имеет аналогичные стенозу признаки. У младенца наблюдается выраженная одышка, затруднено сосание.
К синим порокам сердца относятся:
- Болезнь Фалло, включающая 4 патологии – декстрапозицию аорты, стеноз артерии легкого, дефект межжелудочковой перегородки и гипертрофию правого желудочка. Дети рождаются в срок с нормальным весом, затем появляются симптомы: цианоз кожи во время плача, постоянная синюшность с 2-3 месяцев, одышка, судороги и потеря сознания.
- Недостаточность митрального клапана. У новорожденного появляются цианоз губ и щек, одышка, дрожание грудины, на шее набухают вены.
- Атрезия легочной артерии. Главный симптом – цианоз тканей, который сначала возникает приступообразно, а затем становится постоянным.
- Общий артериальный ствол. Патология, при которой от сердца отходит один сосуд, а не два, вследствие чего артериальная и венозная кровь смешиваются (без операции выживает 25% детей). Наблюдаются задержка в развитии, одышка, сердечные шумы.
- Транспозиция магистральных сосудов. Самая серьезная патология синего типа, при которой аорта и легочная артерия меняются функциями. Порок несовместим с жизнью, но при открытом овальном окне или артериальном протоке ребенок выживает. При транспозиции необходима операция сразу после рождения.
- Аномальное впадение легочных вен. Врожденная патология, выживание возможно только при наличии открытого овального окна. Симптомы: тахикардия, одышка, нарастающие цианоз и сердечные шумы.
Как диагностируют ВПС?
При наличии необходимого оборудования диагностировать порок сердца у ребенка не составляет труда. В педиатрии используются следующие методы:
- Фетальная эхокардиография, которая проводится на 22-24 неделе беременности. Позволяет оценить анатомические структуры сердечной мышцы.
- ЭКГ сразу после рождения малыша. Дает возможность оценить состояние, строение и функциональность сосудов и клапанов.
- Осмотр новорожденного сразу после его появления на свет врачом-неонатологом.
- УЗИ-скрининг сердца проводится по достижении малышом месячного возраста.
- Оценка прибавки веса у ребенка, характера кормления, переносимости физических нагрузок. При наличии шумов в сердце малыш направляется к кардиологу.
- Пульсоксиметрия. Позволяет оценить степень насыщения крови кислородом. При сниженном показателе подтверждается наличие проблем с сердечной мышцей.
- Рентген. Данный метод нужен для оценки контуров, размера и правильности расположения органа в грудной клетке.
- Томография и ангиокардиография проводятся при наличии легочной гипертензии и для диагностики сложных видов врожденного порока.
Для уточнения диагноза у новорожденного не проводятся все существующие исследования – врач выбирает метод в зависимости от сложности патологии. При первых признаках аномалии важно определить стадию развития болезни и осложнения, которые могли возникнуть на фоне гиперфункции органа.
Способы лечения ВПС у ребенка в зависимости от вида и степени тяжести патологии
Оперативное вмешательство
Если не проводится операция, около 50% пациентов с аномалиями сердечной мышцы умирают в первый год жизни. Если кровоснабжение органов серьезно не нарушено, и угрозы для жизни пациента нет, то хирургическое вмешательство проводится в более взрослом возрасте. Иногда патология исчезает самостоятельно, особенно часто это касается овального окна.
При тяжелых аномалиях хирургическое вмешательство с открытием грудины проводится в младенческом возрасте. Тип операции зависит от тяжести ВПС у детей:
- пересечение сосуда (при открытом артериальном протоке);
- расширение суженных сосудов;
- перемещение сосудов (при транспозиции);
- пересадка клапана;
- пластика сердечной перегородки;
- удаление части аорты и т.д.
Малоинвазивные методы
Малоинвазивный метод – это хирургическое вмешательство, при котором не требуется вскрытие грудной клетки и остановка сердца у детей. Он часто применяется при ВПС с аномалиями перегородок между предсердиями и желудочками.
При эндоваскулярном методе в области сердца хирург делает миниатюрные проколы и подбирается к органу через сосуды. Процесс контролируется с помощью УЗИ. Врач выполняет следующие действия:
- ставит капсулы;
- подводит окклюдер для закрытия дефекта;
- закрывает клапан и т.д.
Таким способом корректируется дефект межпредсердной или межжелудочковой перегородки, открытый артериальный проток, стеноз аорты и другие проблемы.
В подобном оперативном вмешательстве есть плюсы: у ребенка нет больших ран, места проколов быстро заживают, за ними не нужен особый уход.
Реабилитация после вмешательства занимает до 5 дней, а риск летального исхода во время процедуры практически сведен к нулю.
Консервативная терапия
Своевременная постановка диагноза «ВПС» позволяет выстроить правильную тактику лечения у грудничка, однако медикаментозная терапия патологии невозможна, поможет только операция. Хирургическое вмешательство назначается, если сердце не справляется с простыми нагрузками.
Консервативное лечение направлено на устранение симптомов сердечной недостаточности и включает диету, общую гигиену, физические упражнения и прием препаратов. Детям рекомендуется употреблять продукты, богатые белками, уменьшить в рационе количество соли и воды, исключить употребление пищи перед сном и выполнять упражнения, тренирующие сердечную мышцу.
Терапия предполагает прием препаратов:
- улучшающих обменные процессы миокарда;
- восстанавливающих микроциркуляцию крови;
- адреноблокаторов, нормализующих сердечный ритм (Карведилол);
- купирующих приступы аритмии (Дилтиазем);
- при острой или подострой форме недостаточности малыш принимает диуретики, например Спиронолактон;
- при бактериальном поражении необходимы антибиотики.
Если у ребенка нарушен процесс закрытия артериального протока, на сосуд накладывается специальная клипса, после чего назначаются средства, способствующие его склерозу.
При откладывании операции до момента, когда малыш сможет нормально перенести наркоз и послеоперационное восстановление, назначаются кардиотонические средства и бета-блокаторы.
Они же используются и в реабилитационный период в качестве поддерживающего лечения.
Выжидательная тактика и систематический контроль за состоянием ребенка
Порок сердца у детей не всегда подлежит лечению.
Например, терапия не нужна при двустороннем клапане аорты – проблема исчезает к 7-8 годам, дефект межпредсердной перегородки также может самостоятельно закрыться к 1,5 годам.
Некоторые дефекты никак не проявляются – малыш ведет обычный образ жизни, учится, занимается спортом. Однако родители должны обеспечить определенный уход за ребенком с самого рождения:
- длительные прогулки и проветривание помещений;
- естественное вскармливание до 1,5-2 лет;
- ограниченные физические нагрузки;
- плановая вакцинация;
- корректировка питания;
- контроль за нахождением малыша на жаре или холоде.
Прогноз и возможные осложнения
Прогноз при своевременно выявленной аномалии благоприятен. В 72% случаев операция — гарантия полного выздоровления ребенка. Однако если в течение первого года жизни показанное хирургическое лечение провести не удалось, 50-75% детей умирают. При диагнозе «ВПС» нельзя терять время, поскольку могут возникнуть тяжелые последствия:
- нарушение процесса кровообращения приводит к кислородному голоданию головного мозга, что сказывается на психическом развитии;
- малыши подвержены воспалению сердечной оболочки – эндокардиту, который провоцирует заболевания почек, селезенки и печени;
- нестабильная работа сердечной мышцы негативно влияет на функционирование нервной системы, что приводит к поражению ЦНС разной степени;
- дети с ВПС более подвержены анемии и инфекциям;
- серьезную опасность представляет ангина – ее осложнениями при пороке сердца являются ревматизм и бактериальное воспаление оболочек органов.
Легкие нарушения работы сердечной мышцы способны привести к головокружениям, медленному развитию ребенка, снижению иммунитета. Тяжелые патологии провоцируют острую сердечную недостаточность, приводящую к летальному исходу.
Профилактика врожденных пороков сердца у детей
Врачи не могут повлиять на внутриутробную закладку или развитие органов, поэтому профилактика пороков сердца подразумевает обследование обоих родителей при планировании беременности и консультацию генетика при наличии подобных патологий в семье. Также женщина в период вынашивания ребенка обязана:
- исключить употребление алкоголя и курение;
- правильно питаться;
- сменить работу, если она пребывает на вредном производстве;
- своевременно лечить заболевания;
- принимать лекарства только при необходимости и после назначения специалистом;
- ежедневно делать гимнастику;
- проходить УЗИ-скрининги и сдавать анализы;
- избегать стрессов.
Приобретенные пороки сердца у детей, их виды, симптомы и причины
Приобретенные пороки сердца развиваются у детей любого возраста. Это недуги, возникающие вследствие перенесенного заболевания или травмы. Причинами могут быть:
- гипертония;
- атеросклероз;
- ревматизм;
- эндокардит;
- перенесенные вирусные или бактериальные инфекции;
- травмы сердечной мышцы;
- частые ангины;
- заражение крови.
Чаще всего нарушается работа клапанного аппарата — аномалия развивается в подростковом возрасте. Типы патологии в зависимости от локализации:
- аортальный стеноз;
- пролапс митрального клапана;
- трикуспидальный стеноз;
- недостаточность клапана легочного ствола.
Общие симптомы всех приобретенных аномалий сердечной мышцы:
- головная боль;
- головокружение;
- быстрая утомляемость;
- одышка (иногда — до признаков астмы) и боль в груди при сильной нагрузке;
- отечность ног;
- нестабильность пульса;
- бледность кожи;
- ощущение тяжести в правом подреберье;
- обмороки.
Разрешена ли вакцинация детям с пороками сердца?
Сердечная недостаточность пагубно сказывается на состоянии иммунитета, поэтому такие дети становятся уязвимыми в период эпидемий и болеют чаще других малышей. Профилактическая вакцинация необходима, но от нее лучше отказаться при:
- наличии сложного порока сердечной мышцы;
- возникновении эндокардита;
- сердечной недостаточности III степени.
Источник: https://www.deti34.ru/bolezni/kardiologiya/vps-u-detej.html