Сегодня роды путем кесарева сечения – далеко не редкость, причем операцию часто проводят не по показаниям, а по желанию будущей матери. Лично мне знакомы женщины, которые уверенны: рожать будут только под наркозом, так как боятся родовых болей.
Вот только не думают будущие матери, что боли им не избежать в послеродовом периоде, так как кесарево сечение – хирургическое вмешательство, в результате которого разрезают брюшную полость, вынимают оттуда ребеночка, а затем сшивают то, что разрезали.
Практически каждая женщина после кесарева сечения испытывает куда больший дискомфорт и более сильную боль, нежели роженица во время естественных родов.
Сегодня роды путем кесарева сечения – далеко не редкость, причем операцию часто проводят не по показаниям, а по желанию будущей матери. Лично мне знакомы женщины, которые уверенны: рожать будут только под наркозом, так как боятся родовых болей.
Вот только не думают будущие матери, что боли им не избежать в послеродовом периоде, так как кесарево сечение – хирургическое вмешательство, в результате которого разрезают брюшную полость, вынимают оттуда ребеночка, а затем сшивают то, что разрезали.
Практически каждая женщина после кесарева сечения испытывает куда больший дискомфорт и более сильную боль, нежели роженица во время естественных родов. Послеродовой период гораздо труднее проходит именно у рожавших «под наркозом».
Тем не менее, существует ряд причин, когда женщина при всем своем желании не может родить самостоятельно, и ей приходится ложиться «под нож». Поэтому не будем пугать послеродовыми болями ни тех, ни других, а попробуем разобраться, что именно болит после кесарева сечения, почему, и как с этой болью справиться.
Почему после кесарева сечения появляются боли?
Понятное дело, что боль после кесарева сечения будет сопровождать роженицу в течение первых дней, а то и гораздо дольше, ведь она перенесла операцию, а послеоперационный период безболезненным не бывает. Каковыми могут быть причины «послекесаревой» боли?
Причина первая: послеродовой шов. После операции еще некоторое время вы не будете ощущать свой живот, так как продолжает действовать анестезия, однако вскоре наркоз пройдет, и ушитая рана начнет непрестанно болеть.
Интенсивность этих болезненных ощущений во многом зависит от вашего болевого порога и от количества проведенных сечений. Если вас прокесерили впервые – раны будут болеть более сильно и долго.
Боль в швах обычно исчезает на 3-4 день после операции, но еще 1-2 недели вы время от времени будете чувствовать покалывание в области рубца.
Причина вторая: кишечник. Самой неприятной проблемой после кесарева сечения является боль в кишечнике от скопленных газов. В результате операции нарушается перистальтика кишечника, то есть пища двигается более медленно, а это создает некий дискомфорт в области живота.
Боль от скопления газов бывает очень острой и проходит только после того, как вы выпустите газы.
Еще одной причиной болевых ощущений являются послеоперационные спайки, которые возникают после оперативного вмешательства (между петлями кишечника и другими внутренними органами образовываются сращения, они и провоцируют болевые ощущения).
Причина третья: матка. После естественных родов некоторое время женщина испытывает болевые ощущения из-за сокращений матки. Боли являются тянущими, концентрируются внизу живота и напоминают боли при менструации.
Кесарево сечение – это также роды, после которых должна сокращаться матка, то есть боли внизу живота свидетельствуют, что все идет в организме так, как заложено природой.
Усиливается боль от маточных сокращений при кормлении грудью, так как во время прикладываний организм активно начинает вырабатывать окситоцин – естественный гормон, который провоцирует сокращение матки.
Если же боль в матке слишком сильная и непрерывная – следует обратиться к врачу, потому что одним из самых серьезных осложнений кесарева сечения является воспаление полости матки, а одним из его симптомов и выступает острая постоянная боль.
Причина четвертая: движения. Любое движение, кашель, даже глубокий вдох и выдох, а тем более ходьба в первые дни после операции доставит вам сильную боль в области шва. Однако эту боль необходимо пережить, ведь длительное лежание в постели лишь затянет процесс полного послеродового восстановления.
Причина пятая: осложнения. Об одном осложнении после кесарева сечения, которое сопровождается сильной болью, мы уже упомянули. Это эндометрит – воспаление полости матки. Воспалиться может также послеродовой шов или разойтись, что также будет сопровождаться болью. Внимательно прислушивайтесь к характеру болей и если невмоготу их терпеть, вызывайте врача.
Единственный способ справиться с послеоперационной болью – прием обезболивающих лекарств.
Практически каждой роженице после кесарева сечения первые 2-3 дня дают ненаркотические анальгетики, которые не всасываются кровью и не попадают в грудное молоко.
Если боли не прекращаются, то и далее назначают прием обезболивающих средств, но в то же время обследуют роженицу, исключая серьезные послеоперационные осложнения.
Также женщине сразу после операции в течение 3-ех дней назначают антибиотик, чтобы предотвратить воспалительные процессы. Иногда прописывают гормон-окситоцин, который способствует сокращению матки и лекарства, которые восстанавливают функции желудочно-кишечного тракта. Прием таких средств поможет быстрее восстановиться, а значит, и избавиться от назойливой послеродовой боли.
Как это ни странно, но сама женщина на вторые сутки после кесарева сечения должна причинить себе боль, заставляя себя шевелиться. Переворачиваться, садиться, а далее и вставать, и двигаться. Все это необходимо для скорейшего выздоровления, однако не перестарайтесь. Не стесняйтесь просить о помощи.
Уже через несколько часов после операции попробуйте сменить свое положение (перевернуться на бок, присесть или встать). Однозначно при этом вы испытаете резкую боль, а возможно даже головокружение и легкую тошноту.
Но не останавливайтесь и с каждым разом увеличивайте количество движений и длительность прогулок по палате.
Не паникуйте преждевременно, если боль вам кажется невыносимой. Попробуйте переключиться на более приятные хлопоты – уделяйте внимание своему только что родившемуся малышу.
Поверьте, он поможет вам восстановиться и заставит вас забыть о любой боли, ведь куда приятнее общаться со своим чудным малышом, нежели жалеть себя, пассивно лежа в постели, и жалуясь на боль в области раны, из которой появилось ваше сокровище.
Здоровья вам и быстрого безболезненного восстановления!
Специально для beremennost.net Таня Кивеждий
Источник: https://beremennost.net/boli-posle-kesareva-secheniya
Причины болей в сердце после родов и кесарева сечения
Все симптомы, связанные с беременностью и родами у женщин, требуют особого внимания, поскольку от нормального течения процесса зависит жизнь и здоровье двух людей.
Наиболее частая причина отягощенного соматического анамнеза беременных – сердечно-сосудистая патология. Гипертоническая или ишемическая болезнь сердца несут опасность для нормального развития ребенка и состояния матери во время родов.
Поэтому появление неприятных симптомов со стороны этого органа в послеродовой период вызывает настороженность у врачей.
Демократичные подходы в акушерстве разрешают женщине самой выбирать способ родоразрешения:
- физиологический – через природные родовые пути;
- операцию кесарева сечения с использованием наркоза и доступом к полости матки через разрез в нижней трети передней брюшной стенки.
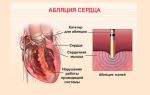
Однако чаще всего оперативное ведение родов предписывают женщинам с сопутствующей патологией или отягощенным акушерским анамнезом (большой плод, узкий таз, невынашивание). Эти факторы развивают осложнения в послеоперационном периоде. Одна из причин возникновения болей в области сердца после операции – применение в акушерской практике общей или эпидуральной анестезии.
Для общего наркоза используют препараты с обезболивающим и релаксирующим эффектом. Эти вещества влияют на работу сердечно-сосудистого, дыхательного и сосудодвигательного центра головного мозга.
Такое действие замедляет дыхание, сердцебиение и снижает уровень артериальных показателей.
После выхода из наркоза вследствие резкого подъема давления, повышения нагрузки на сердечную мышцу, возникает ее относительная недостаточность – развивается болевой синдром.
Кроме того, проведение эпидуральной анестезии сопровождается риском высокого торакального блока – местного воздействия анестетика на нервные корешки спинномозговых нервов грудного отдела. После ослабления действия наркоза возвращается чувствительность нервных волокон, отвечающих за иннервацию органов грудной полости, что нередко вызывает неприятные ощущения в области сердца.
Важный элемент воздействия кесаревого сечения на сердечно-сосудистую систему женщины – резкое снижение внутрибрюшного давления. После извлечения плода давление в малом тазу и брюшной полости снижается и выработанные во время беременности механизмы нарушают приток венозной крови к сердцу.
Проведение полостной операции с использованием наркозных средств на фоне анемии беременных обостряет симптомы заболеваний, которые сопровождаются болью в области сердца:
Изолированное возникновение боли в сердце после кесарева сечения связано со снижением давления на нижнюю полую вену.
Во время беременности плод растет и увеличивает размеры матки, которая, растягиваясь, сдавливает сосуды, лежащие позади (брюшная аорта и нижняя полая вена).
Вследствие длительного, но незначительного нарушения оттока венозной крови, развивается застой в нижних конечностях с отеком тканей и болями при ходьбе, возникает варикозная болезнь.
После резкого (в течение двух минут) удаления ребенка из полости матки давление падает и кровь в большем количестве поступает в правое предсердие. Усиленная преднагрузка на правые и левые отделы сердца сопровождается относительной недостаточностью венечного кровотока и развитием стенокардических болей. Последние характеризуются:
- высокой интенсивностью;
- сдавливающим характером;
- длительностью до 15 минут;
- иррадиацией в левую руку, плечо, нижнюю челюсть.
Не стоит считать возникновение таких симптомов нормой, поскольку у здоровой женщины включаются компенсационные механизмы, которые препятствуют резкому повышению кровенаполнения полых вен.
Другая причина возникнувших после родов болей в области сердца – внутреннее кровотечение (при несостоятельности швов на матке или гипотонии). Резкое падение давления из-за кровопотери повышает частоту сердцебиения и вызывает недостаточность кровоснабжения миокарда.
Наблюдение за роженицей
Каждая женщина, которая перенесла операцию кесарева сечения, находится под наблюдением в течение трех дней. В этот период врач оценивает:
- скорость сокращения матки;
- состояние послеоперационной раны;
- количество и характеристики влагалищных выделений (лохий).
При нормальном течении послеоперационного периода женщину выписывают из роддома. Если же отягощен соматический или акушерский анамнез и после родов возникла боль в сердце, рекомендуют более длительное наблюдение за роженицей в стационаре.
Для постановки диагноза и подбора адекватной терапии врач собирает анамнез жизни пациентки, расспрашивает о похожей симптоматике у родственников, сопутствующих заболеваниях. Кроме того, проводят такие исследования:
- мониторинг электрокардиограммы;
- измерение артериального давления – из-за резкого повышения при гипертонической болезни или снижения при кровотечении возникают болевые ощущения за грудиной;
- ультразвуковое исследование сердца и органов малого таза (для диагностики внутреннего кровотечения или нарушения сократительной функции миокарда).
С целью своевременного восстановления после операции и возвращения к нормальному ритму жизни, роженицам рекомендуют умеренные физические нагрузки с первого дня (прогулки по палате).
Выводы
Возникновение боли в области сердца у женщин по окончанию операции кесарева сечения – частый признак обострения сопутствующего сердечно-сосудистого заболевания.
Появление этого симптома требует особенного внимания, поскольку у рожениц истощены механизмы компенсации и адаптации после беременности.
Пациентки с такими жалобами находятся в стационаре роддома под наблюдением специалистов для постановки диагноза и назначения эффективного лечения.
Для подготовки материала использовались следующие источники информации.
Источник: https://cardiograf.com/priznaki/boli/boli-v-serdce-posle-kesareva-secheniya.html
Причины, по которым беспокоит сердце после родов
Боли в сердце всегда настораживают и ассоциируются у большинства с чем-то очень опасным и даже смертельным. Многие считают, что они возникают только у пожилых людей в силу их возраста. Почему может болеть сердце после родов? Какая первая помощь при приступе? Как понять, что болит?
Причины, почему болит сердце после родов
«Болит сердце» — это очень условное и немедицинское понятие. Употребляя данный термин, речь идет скорее всего о неприятных ощущениях в проекте самого органа.
Большая часть действительно серьезных сердечных проблем возникает по причине пороков развития, после перенесенных ранее заболеваний или уже в достаточно пожилом возрасте. Поэтому если до беременности у девушки никаких подобных проблем не было, скорее всего, беспокоиться не нужно и сейчас.
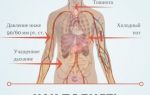
Но постоянные боли в области сердца все же имеют свои причины. Чаще всего приходится сталкиваться со следующим:
- Вегетососудистая дистония, которая может протекать по кардиалгическому типу. При этом девушка еще до беременности могла констатировать подобные жалобы и даже проходить лечение. Боли могут сопровождаться перепадами давления, психоэмоциональной лабильностью, потемнением в глазах, гипотонией вплоть до обморочного состояния.
- Осложненное течение артериальной гипертензии. Сегодня все чаще можно встретиться со стабильным повышением уровня давления еще в молодом возрасте. Поэтому к 30 — 40 годам на фоне подъема даже до 140 — 150/90 мм рт. ст. могут появляться боли в области сердца, которые возникают вследствие нарушения кровотока в миокарде.
- Существующие или возникшие уже в зрелом возрасте сердечные пороки, особенно если проводились оперативные вмешательства (искусственные клапаны и т.д.).
- Воспаление сердечной мышцы (миокардит) или оболочки сердца (перикардит) на фоне инфекционных заболеваний. Иммунитет у мамы после родов снижен, и осложнения ОРВИ, гриппа и подобных недугов развиваются чаще. Поэтому особенно настороженно следует относиться к болям в области сердца, если недавно перенесена простуда.
- Все виды нарушения ритма могут сопровождаться сердечными болями. В норме допускаются периодически возникающие аритмии – единичные экстрасистолы. В момент такого сбоя ритма девушка может ощущать боль. Некоторые описывают это как «что-то оборвалось в сердце и замерло на секунду».
Но все-таки чаще приходится сталкиваться с другими, не такими серьезными проблемами, которые имитируют сердечные боли.
Рекомендуем прочитать статью о давлении после родов. Из нее вы узнаете о причинах повышенных и пониженных показателей, способах лечения.
А здесь подробнее о причинах головной боли после родов.
Женщины из группы риска
Можно выделить категорию девушек, у которых вероятность болей в сердце выше. К ним относятся:
- Женщины с вредными привычками – злоупотребляющие алкоголем и сигаретами.
- Те, у кого еще до беременности были признаки ВСД, а также констатирована артериальная гипертензия.
- Молодые мамы с избыточной массой тела, в том числе если набрали ее только во время беременности.
- При наличии сахарного диабета, так как заболевание поражает мелкие и средние сосуды.
- При отягощенной наследственности по развитию сердечно-сосудистых заболеваний.
- При низкой физической активности.
- При хроническом недосыпании, переутомлении и психоэмоциональной нагрузке.
- Женщины, у которых вынашивание осложнилось гестозом.
- После многоплодной беременности.
Проблемы с сердцем и их характеристика
Боли в сердце часто являются признаком более серьезных проблем, нежели полагает женщина. Узнать об этом можно только после тщательного обследования и осмотра специалиста.
Аритмия
В норме нервный импульс, который побуждает миокард к сокращению, генерируется в одном и том же месте — синусовом узле. Это обеспечивает постепенное сокращение всех отделов сердца и нормальную его работу. Если импульс образуется в другом месте, возникает аритмия. При этом сердце сокращается аномально, нарушается его кровоснабжение.
Такие ненормальные импульсы могут генерироваться в предсердиях (например, мерцательная аритмия и другие) и желудочках (может быть даже смертельным состоянием).
В норме допускается определенное количество аритмических импульсов в сутки, что можно зарегистрировать с помощью холтеровского мониторирования. После родов подобные нарушения ритма могут быть спровоцированы недосыпаниями, переутомлениями, излишним беспокойством за малыша и т.д. При этом девушки отмечают, что сердце «клокочет», «замирает» или что-то подобное.
Тахикардия
Тахикардия относится к аритмии, при которой генерируется избыточное количество импульсов, а частота сердечных сокращений превышает 90 ударов в минуту. В норме такое возникает при страхе, физической нагрузке и т.п. Но иногда учащенный сердечный ритм присутствует постоянно или возникает периодически (спонтанные эпизоды тахикардии).
Напряжение, в котором приходится работать сердцу, в конечном счете приводит к нарушению его питания и болям.
При возникновении тахикардии после родов следует исключить гормональные нарушения — изменения работы щитовидной железы, яичников, коры надпочечников, гипофиза и т.д.
Миокардит
Миокардит — воспаление сердечной мышцы. После родов подобное может быть ассоциировано с ангиной, гриппозной инфекцией и другими подобными заболеваниями. Миокардит может приводить не только к болям, но и к нарушению ритма, сердечной недостаточности и другим проблемам.
Эмболия
Тромбоэмболия – перекрытие просвета сосуда тромбом. Если подобный сгусток попадает в артерии сердца, возникает инфаркт, головного мозга — инсульт, легкого — ТЭЛА. Все состояния являются угрожающими жизни. Риск подобных осложнений всегда есть у женщин во время родов, особенно при большой кровопотере и геморрагическом шоке.
Родовая кардиомиопатия
Это одно из редких состояний, которое может развиваться в конце беременности и в течение 5 месяцев после родов.
Характеризуется левожелудочковой недостаточностью, которая проявляется отеками ног и всего тела, одышкой, затрудненным дыханием и некоторыми другими симптомами.
Установить этот диагноз достаточно сложно, так как клинические проявления очень схожи с другими недугами.
Сердечная недостаточность
Выделяют право- и левожелудочковую сердечную недостаточность в зависимости от пораженного отдела. После родов у женщины может возникать как одна, так и другая. Правожелудочковая недостаточность чаще развивается при наличии пороков сердца, левожелудочковая — при артериальной гипертензии, кардиомиопатии и других состояниях.
Сердечная недостаточность проявляется скоплением жидкости в полостях и тканях — возникают отеки, гидроторакс, гидропериокард, асцит и т.д. Развивается одышка при физической нагрузке и даже в покое.
Первая помощь при болях в сердце после родов
При возникновении болей в сердце всегда следует быть настороженными, иногда это может стоить жизни.
Если девушка никогда ничем не болела, и подобные ощущения возникли у нее на фоне общего благополучия, скорее всего, ничего страшного в этом нет. Такое бывает при усталости, переживаниях и т.д. Таблетка валерьяны или настойка пустырника помогают справиться в подобных ситуациях.
Если у девушки есть какая-то сердечная патология, и на этом фоне возникли боли, следует обратиться за медицинской помощью, в том числе за экстренной при острых приступах.
В случае, когда молодая мама жалуется на недомогание, дискомфорт в области сердца и потемнение в глазах, следует выполнить следующее:
- Уложить ее на горизонтальную поверхность, при этом ноги следует приподнять над общим уровнем тела.
- Обеспечить доступ свежего воздуха — открыть окно, снять верхнюю и тесную одежду.
- Дать понюхать аммиак из баночки или капнуть на вату.
- Если есть возможность, следует померять артериальное давление.
- В случае, когда после этого лучше не стало, необходимо вызвать скорую помощь.
Смотрите на видео о боли в сердце:
Диагностика заболеваний сердца после родов
Предположить сердечную патологию можно исходя из жалоб, сбора анамнеза и общего осмотра женщины. Но для подтверждения диагноза и выбора плана лечения необходимы дополнительные обследования. Они включают следующее:
| Метод диагностики | Что показывает |
| Эхокардиография — ультразвуковое исследование | С его помощью можно определить размеры сердца, активность миокарда, наличие «нефункциональных» зон, характер кровотока и многое другое. Это безболезненная, доступная и очень информативная процедура. |
| ЭКГ | Самый простой способ выявить сердечную патологию, особенно острые состояния (инфаркт, ТЭЛА, аритмии и многие другие). При этом импульсы регистрируются с помощью специально закрепленных датчиков на теле. Анализ полученной кривой и указывает на проблемы. |
| Рентгенография органов грудной клетки | Позволяет выявить уже значимые нарушения, при которых размеры сердца сильно увеличиваются. |
| Лабораторные тесты | Указывают на острые состояния. Например, есть маркеры инфаркта миокарда и другие. При миокардитах и миопатиях всегда проводится обследование на инфекции, которые могли бы привести к подобным проблемам. |
Лечение сердца после родов
Действенное лечение любой патологии сердца может быть назначено только после установления истинной причины неприятных ощущений. Поэтому при возникновении болей в этой области следует обратиться к терапевту, кардиологу или семейному врачу. При необходимости они направят на дообследование к другим специалистам. Основные направления лечения следующие:
- Седативная терапия и снятие психоэмоционального напряжения, стресса.
- Стабилизация артериального давления и ритма сердца. При необходимости назначаются лекарственные препараты — гипотензивные, антиаритмические и т.д.
- Антибактериальная терапия проводится только в случае инфекционных миокардитов.
- Иногда необходимо оперативное лечение.
Профилактика сердечных болей
Сердце — «насос» в организме человека. Его необходимо тренировать и создавать условия для нормальной работы. Профилактика сердечных болей включает в себя следующее:
- Контроль массы тела. Каждый лишний килограмм — дополнительная нагрузка на сердце, которому приходится перекачивать больше жидкости.
- Поддержание физической активности. Считается, что в день следует проходить не менее 10 тысяч шагов.
- Своевременное выявление и лечение всех заболеваний, в том числе инфекционного характера.
- Здоровый сон и полноценное сбалансированное питание.
- Использование расслабляющих методик, например, йоги, дыхательной гимнастики и т.п.
А если это не сердечные боли
В большинстве случаев после родов приходится сталкиваться с болями в области сердца, которые не связаны с патологией этого органа. Подобный дискомфорт может быть следствием других заболеваний, а также новым образом жизни.
Межреберная невралгия
Это наиболее частая проблема, которая может имитировать сердечные боли. Могут быть достаточно сильные неприятные ощущения по ходу ребер или точечно. Отличить патологию самостоятельно не всегда возможно. Противовоспалительное лечение и гимнастика обычно хорошо помогают.
Остеохондроз
При этом заболевании происходит ущемление нервных корешков. Если подобное случается в грудном отделе позвоночника, то боли будут локализоваться именно в области сердца. Межреберная невралгия также у истоков часто имеет остеохондроз.
Спазм мышц
Длительные и неудобные положения молодой мамы, например, при кормлении или пеленании малыша, могут привести к спазму мышц — межреберных, спины. При этом боли будут напоминать сердечные. Они ноющие и усиливающиеся при поворотах тела.
В этом случае местные разогревающие мази и противовоспалительные средства снимут симптомы за два-три дня.
Стресс
Психоэмоциональные переживания косвенно также могут стать причинами болей в области сердца. Особенно это характерно для истеричных и неуравновешенных девушек. Обусловлено подобное спазмом сосудов и нарушением кровотока в сердце.
Анемия
Сниженный уровень гемоглобина будет вызывать гипоксию всех органов и тканей женщины. Это же будет способствовать перепадам артериального давления, что сказывается на кровотоке и может вызвать неприятные ощущения в области сердца.
Заболевания желудка и кишечника
Боли при патологиях ЖКТ также могут либо отдавать в околосердечную зону, либо там локализоваться. Наряду с этим будут другие признаки нарушения пищеварения — изжога, неприятная отрыжка, тошнота и другие.
Болезни поджелудочной железы
Поджелудочная железа находится слева в подреберье. Ее воспаление или нарушение оттока секрета при измернении диеты или других провоцирующих факторах могут приводить к интенсивным опоясывающим болям. Иногда они односторонние и похожи на сердечные, отдают в левую лопатку.
Пневмония
Если воспаление легких затрагивает нижние доли, или патологическая жидкость скапливается в плевральной полости глубоко слева, то при каждом вдохе женщина будет ощущать боли. На этом фоне также будут другие признаки воспаления — температура, слабость, вялость, кашель и т.д.
Диафрагмальные грыжи
Это достаточно редкая патология, при которой в диафрагме есть отверстия, через которые петли кишки из брюшной полости могут попадать в грудную клетку. О таких дефектах женщина может не знать до определенного момента. Ущемление кишечника будет сопровождаться болями, а если это в левой части диафрагмы, будет создаваться ощущение сердечных болей.
Рекомендуем прочитать статью о тромбофлебите после родов. Из нее вы узнаете о причинах заболевания, его опасности для мамы, проведении диагностики и лечения.
А здесь подробнее о нервах после родов.
Нагрузка на сердечно-сосудистую систему во время беременности и уже в послеродовом состоянии не проходит бесследно. Часто она провоцирует различные неприятные ощущения и обострение хронических заболеваний.
Но если боли в области сердца беспокоят постоянно или тревожат женщину, не проходят, лучше обратиться к специалисту для полного обследования и уточнения причины состояния.
Источник: http://7mam.ru/serdce-posle-rodov/
Боли после кесарева сечения: причины, сколько времени болит живот и ощущается онемение, что делать?
Многие молодые женщины боятся испытать боль во время родов. Кесарево сечение может казаться неплохим выходом из ситуации, но только желание матери еще не является показанием к операции.
По мнению врачей, основанием для проведения кесарева сечения должны служить только патологические состояния, при которых естественные роды могут угрожать жизни и здоровью матери и ребенка. Оперативное родоразрешение — серьезная полостная операция, к которой нельзя относиться легкомысленно.
Она сопровождается непростым процессом восстановления, в течение которого возможны сильная боль и иной дискомфорт.
Состояние живота после кесарева сечения
Операция по извлечению плода из матки, называемая кесаревым сечением, может проводиться как экстренно, так и планово. Плановая операция назначается в случаях, когда заранее известно о невозможности или нежелательности проведения родов естественным путем.
Врач оценивает ситуацию, взвешивает риски и выбирает оптимальный вариант родоразрешения. Дата плановой операции назначается несколькими днями ранее предполагаемой даты родов, обычно на 39-40 неделе беременности, если операция первая.
При повторном кесарево она может назначаться на 38-й неделе (подробнее в статье: на каком сроке второй беременности делают кесарево сечение и как проходит процедура?).
Несмотря на распространенность и кажущуюся техническую легкость, операция очень травматична, затрагивает не только кожу и клетчатку, но и мышечные ткани.
При плановом кесаревом сечении операция чаще проводится путем совершения горизонтального разреза кожи внизу живота над лобком, затем врач разрезает подкожную клетчатку, рассекает апоневроз и париетальную брюшину, стенку нижнего сегмента матки.
После извлечения ребенка удаляется плацента, а затем хирурги поэтапно накладывают швы: сначала два ряда швов на матку, потом послойно на брюшину, и косметический шов на кожный слой живота.
При экстренной операции для экономии времени проводится вертикальный разрез по белой линии живота — нижняя срединная лапаротомия.
Ушивание тканей производится в той же последовательности, что и при плановой операции.
Восстановительный процесс после горизонтального разреза в нижней части живота может протекать чуть легче, чем при совершении продольного рассечения, но боль после операции присутствует в обоих случаях.
ЧИТАЕМ ТАКЖЕ: почему после родов болит низ живота?
Симптомы, относящиеся к норме
В норме после рождения ребенка процесс восстановления матери длится до 2-х месяцев.
В первые дни женщина может испытывать острую режущую боль в районе послеродового шва, у нее может болеть левый или правый бок, другие части живота. Некоторые матери жалуются, что у них болит пупок.
Это нормальные признаки заживления раны после кесарева сечения, которые наиболее выражены в первые 3-4 дня после операции, затем их интенсивность уменьшается.
Помимо болей в области шрама женщина испытывает неприятные ощущения от сокращения мышечной ткани матки, похожие на боль при месячных: матка возвращается к прежним размерам. Дискомфорт может усиливаться во время кормления ребенка грудью, а также при мочеиспускании.
Процесс интенсивного сокращения матки длится, как правило, около 10 дней. Неприятные ощущения после кесарева сечения вызываются также активной кишечной перистальтикой или запорами.
Нарушения деятельности ЖКТ после родов встречаются почти у всех женщин и устраняются при помощи диеты.
Иногда после проведенного кесарева новоиспеченная мать ощущает сильные головные боли. Чаще всего голова болит из-за использования анестезии. Не имеет значения, какой вид наркоза применялся при операции: голова может болеть как после общей, так и после спинальной анестезии. Это состояние неопасно и проходит самостоятельно, а для ускорения процесса рекомендуется употреблять больше жидкости.
Патологические процессы
Следует обратиться к врачу, если боль после кесарева сечения не уменьшается спустя несколько недель, особенно когда болевые ощущения сопровождаются повышением температуры тела (рекомендуем прочитать: что делать, если болит шов, накладываемый после кесарева сечения?).
После естественных родов или операции у женщины наблюдаются влагалищные выделения (лохии), состоящие из слизи с примесью крови, обильные в первые дни после родоразрешения и незаметные к концу восстановительного периода.
Опасно, когда лохии сопровождаются неприятным запахом, болью и высокой температурой тела или имеют зеленоватый оттенок — это свидетельствует об активном воспалительном процессе и требует принятия срочных мер.
ЧИТАЕМ ТАКЖЕ: сколько дней идут лохии после кесарева сечения?
Почему после кесарева сечения появляются боль и онемение живота?
Вздутие живота и запоры, болезненный желудок связаны как с давлением на кишечник в процессе родов, так и с последующими сокращениями матки и ее воздействием на органы пищеварения. Онемение живота, на которое часто жалуются матери после родов, вызвано повреждением нервных окончаний во время хирургического вмешательства.
Сколь времени болит и немеет живот после операции?
Через сколько времени низ живота перестанет болеть? Женщина начинает испытывать боль сразу после окончания действия анестезии.
Как правило, в роддоме помогают снять сильный болевой синдром с помощью обезболивающих препаратов, но резкая боль может возвращаться во время неосторожных движений, при ходьбе, переворачивании на другой бок в постели, кашле и смехе.
Как правило, наиболее интенсивные боли отмечаются в первые дни после операции, постепенно они стихают, и через месяц после кесарева сечения боли уходят полностью.
ЧИТАЕМ ТАКЖЕ: можно ли повторно рожать через год после после кесарева?
Дискомфорт, вызванный сокращениями мышц матки, наиболее сильный в первые 3-4 дня, затем постепенно снижается, но может возвращаться во время кормления грудью. В среднем на возвращение матки к прежним размерам уходит месяц. Медленнее всего восстанавливаются поврежденные нервы: онемевший живот может тревожить очень долго – до года и более.
Характер и локализация болей после кесарева сечения
Послеродовые боли различной интенсивности в большинстве случаев отмечаются в разных областях живота, но может встречаться и другая локализация дискомфортных ощущений. Боль, как правило, сосредоточена внизу живота – там, где выполнялся операционный разрез, а также в районе стремительно возвращающейся к прежним размерам матки.
Источники и характер болей:
| Локализация | Характер боли | Причина |
| Шов | В первые дни – ярко выраженная, режущая, резкая во время ходьбы и других движений, может появляться при чихании, кашле, при сильном вдохе | Повреждение большого участка тканей |
| Матка | Тянущая, похожая на сильную боль при менструации | Сокращения матки |
| Спина | Тянущие или стреляющие боли, колющая | Длительная нагрузка на позвоночник во время беременности, защемление нерва, боль после введения анестетика при спинальной анестезии |
| Голова | Эпизодические несильные боли | Использование анестезии во время операции |
| Кишечник | Интенсивная боль | Повышенное газообразование или затрудненная дефекация |
| Пупок | Боль тупая, тянущая | Пупочная грыжа |
Поводы для беспокойства
Несмотря на то, что боли и иной дискомфорт естественны для раннего послеродового периода, существуют опасные признаки, заметив которые, следует немедленно обратиться за медицинской помощью.
Например, острая и резкая боль характерна только для первых дней после родоразрешения, боль в конце восстановительного периода или после его завершения не может считаться нормальным явлением.
Некоторые состояния могут быть опасными для жизни женщины, но их своевременное выявление поможет предотвратить критическую ситуацию.
Опасные симптомы:
- неутихающая сильная боль в области шва;
- резь в животе, сопровождающаяся общей слабостью;
- возобновление болезненных ощущений после периода затишья;
- кровянистые выделения из шва;
- длительные очень обильные выделения из влагалища;
- неприятный запах выделений, примеси гноя;
- постоянная тянущая боль в боку;
- интенсивные головные боли;
- сильно болит пупок.
Как облегчить состояние женщины?
Для уменьшения неприятных ощущений в области кишечника и устранения вздутия живота рекомендуется исключить из рациона матери продукты, вызывающие интенсивное газообразование. В меню должны присутствовать кисломолочные продукты и большое количество чистой воды. При запорах для стимулирования работы кишечника показан массаж в виде легких поглаживаний живота по часовой стрелке.
Сильную резь в районе шва следует устранять обезболивающими препаратами.
В роддоме после кесарева сечения женщине ставят капельницу с окситоцином, способствующим сокращению матки, при необходимости назначают анальгетики (рекомендуем прочитать: как долго длится процесс сокращения матки после проведения кесарева сечения?).
Для уменьшения боли и ускорения периода восстановления рекомендуется носить послеоперационный бандаж, который поддержит живот, дополнительно зафиксирует шов снаружи и облегчит передвижения. Необходимо соблюдать все рекомендации врача по уходу за швом.
ЧИТАЕМ ТАКЖЕ: отеки ног после кесарева сечения: причины и лечение
Источник: https://VseProRebenka.ru/rody/kesarevo-sechenie/boli-posle-kesareva-secheniya.html
Кесарево сечение: ощущения во время и после операции / Mama66.ru
Женский организм приспособлен не только к вынашиванию ребенка, но и к родам. К сожалению, бывают случаи, когда его естественное появление на свет связано с рисками для жизни и здоровья обоих. Тогда проводится кесарево сечение, ощущения при хирургическом родоразрешении во многом зависят от вида анестезии и индивидуальных особенностей организма.
В настоящее время используется два вида наркоза: общий и регионарный, в том числе эпидуральный. Выбор зависит от особенностей протекания беременности, родов и состояния здоровья женщины.
Как определяется дата?
Дата проведения кесарева сечения зависит от того, в каком порядке оно проводится: в плановом или экстренном. Если о необходимости хирургического вмешательства известно заранее, например, определяется неправильное предлежание плода или у женщины анатомически узкий таз, то проведение операции назначается за несколько дней до предполагаемой даты естественных родов.
Иногда кесарево сечение необходимо провести до начала родовой деятельности (при предлежании плаценты). Операция назначается на сроке 38 недель, когда уже нет угрозы здоровью ребенка.
Бывают ситуации, при которых состояние здоровья женщины не позволяет выносить ребенка до конца срока. Например, при тяжелом гестозе, не поддающемуся лечению.
Состояние сопровождается развитием отеков, нарушениями в кровообращении и работе почек, появлением судорожных припадков с потерей сознания и остановкой дыхания.
В таких случаях родоразрешение выполняется на несколько недель или даже месяцев раньше положенного срока.
Экстренное кесарево сечение может проводиться при развитии осложнений до или в процессе естественного родоразрешения. Например, при появлении сильного кровотечения, разрыве матки, остром кислородном голодании плода, преждевременном излитии околоплодных вод.
Что происходит перед операцией?
Когда кесарево сечение проводится в плановом порядке, женщина направляется в роддом за несколько дней до операции. Врачи проводят осмотр, определяют готовность ребенка к рождению, оценивают состояние беременной.
За 18 часов до процедуры нужно отказаться от приема еды и напитков. Это необходимо для того, чтобы содержимое желудка не попало в дыхательные пути.
Перед операцией делается клизма. Если кесарево сечение экстренное, то может быть проведено промывание желудка. Затем женщину отводят или отвозят на каталке в операционную. Непосредственная подготовка к операции включает в себя установку катетера в мочевой пузырь, обработку живота дезинфицирующим раствором, введение анестезии.
Наркоз может быть общим или регионарным. К первому виду относится внутривенная, масочная и эндотрахеальная анестезия. Ко второму – эпидуральная и спинномозговая.
При общем наркозе сначала в вену вводится обезболивающее средство, а затем на женщину надевают наркозную маску, и сознание отключается. После этого врачи вводят в трахею трубку аппарата искусственной вентиляции легких, через которую может подаваться ингаляционный анестетик.
При регионарном обезболивании женщина остается в сознании, поэтому перед ее введением нижняя часть тела отгораживается ширмой. Разница между спинномозговой и эпидуральной анестезией в том, куда вводится обезболивающий препарат: в канал спинного мозга или в твердую мозговую оболочку.
Процедура практически одинаковая: сначала в нижнюю часть позвоночника ставят обезболивающий укол, затем вводят специальную иглу. При спинальном наркозе сразу через нее поступает анестетик (вводится вся доза).
При эпидуральном в иглу вставляется катетер, по которому лекарство подается на протяжении всей операции. При введении укола и иглы могут появиться болевые ощущения, но после того, как препараты начинают действовать, боль проходит.
Подробнее об отличиях между эпидуральной и спинальной анестезией →
Как проходит кесарево сечение?
Операция выполняется в несколько этапов:
- врач делает разрез брюшной стенки, чаще – поперечный над лобком, реже – продольный от пупка и ниже;
- извлекает ребенка за головку, ножку или тазовый сгиб;
- отдает ребенка акушеру, перерезает пуповину между зажимами;
- удаляет послед;
- зашивает разрез.
Когда кесарево сечение проводится под общим наркозом, никаких ощущений женщина не испытывает, так как находится в бессознательном состоянии. При регионарной анестезии теряется чувствительность от груди и до колен. Это ощущение часто пугает женщин, так как создается впечатление, что ног совсем нет или они не свои.
Анестетики не только обезболивают, но и снижают артериальное давление, поэтому после введения препарата часто возникает слабость, головокружение, потемнение в глазах. В редких случаях может появиться ощущение нехватки воздуха, связанное с воздействием введенных лекарств на мышцы грудной клетки, а также дрожь и недостаточное снижение болевой чувствительности.
Все эти состояния (кроме дрожи и потери чувствительности) корректируются врачом-анестезиологом: он может ввести в вену физиологический раствор и повышающие давление препараты, подать кислородную маску, добавить количество анестетика или изменить вид обезболивания.
Как проходит послеоперационный период?
То, как проходит послеоперационный период, во многом зависит от применяемой анестезии, а также от индивидуальных особенностей организма женщины. Все ощущения после кесарева сечения можно разделить на вызванные воздействием наркоза и связанные с самой операцией.
Последствия и ощущения после общего наркоза могут быть следующими:
- кашель и боль в горле из-за введения эндотрахеальной трубки, потеря или осиплость голоса, травма губ, языка – после неправильных или грубых действий анестезиолога;
- головные и мышечные боли, помутнение сознания, головокружения;
- тошнота и рвота;
- аллергические реакции.
Неприятные ощущения могут появиться и после регионарной анестезии, чаще всего они связаны с воздействием наркотического вещества на организм и способом его введения:
- спинальная и головная боль, дрожь в ногах обычно исчезают спустя несколько часов, в редких случаях продолжаются несколько дней или месяцев;
- несколько дней может быть нарушено мочеиспускание;
- тошнота, рвота;
- аллергические реакции.
Состояние женщины после кесарева сечения сопровождается ощущениями, характерными для любого хирургического вмешательства: боль в области разреза, усиливающаяся во время движений, некоторое повышение температуры, слабость, головокружения. Все эти симптомы проходят со временем, при сильной выраженности – корректируются медикаментозно.
Ощущения при кесаревом сечении зависят от вида анестезии и индивидуальных особенностей организма.
При общем наркозе в процессе операции женщина находится в бессознательном состоянии, после того как действие препаратов заканчивается, могут появиться неприятные симптомы.
При регионарном наркозе ощущения меняются с момента введения иглы с анестетиком и до полного прекращения действия препарата.
В любом случае послеоперационный период сопровождается болями в области разреза, слабостью, иногда – повышением температуры и другими осложнениями.
Ольга Ханова, врач,
специально для Mama66.ru
Источник: https://mama66.ru/rody/39
Восстановление после кесарева
Кесарево сечение — это операция рождения плода путем извлечения через разрез брюшной стенки и матки. Послеродовая матка возвращается в свое исходное состояние в течение 6—8 недель. Травматизация матки во время хирургического вмешательства, отек,
наличие кровоизлияний в области шва, большое количество шовного материала замедляют инволюцию матки и предрасполагают возникновению послеоперационных гнойно-септических осложнений в области малого таза с вовлечением в процесс матки и придатков.
Эти осложнения после кесарева сечения встречаются в 8— 10 раз чаще, чем после влагалищных родов. Такие осложнения, как эндометрит (воспаление внутреннего слоя матки), аднексит (воспаление придатков), параметрит (воспаление околоматочной клетчатки), в дальнейшем оказывают влияние на репродуктивную функцию женщины, т.к.
могут привести к нарушению менструального цикла, синдрому тазовых болей, невынашиванию, бесплодию.
Исходное состояние здоровья женщин выбор рационального метода и техники выполнения операции, качество шовного материала и антибактериальной терапии, а так же рациональное ведение послеоперационного периода, профилактика и лечение осложнений, связанных с оперативным родоразрешением, определяют благоприятные результат операции.
Поперечный разрез в нижнем сегменте матки проводится параллельно круговым мышечным волокнам, в том месте, где почти нет кровеносных сосудов.
Поэтому он меньше всего травмирует анатомические структуры матки, а значит, в меньшей степени нарушает течение процессов заживления в операционной зоне.
Использование современных синтетических рассасывающихся нитей способствует длительному удерживанию краев раны на матке, что приводит к оптимальному процессу заживления и формированию состоятельного рубца на матке, что чрезвычайно важно для последующих беременностей и родов.
Профилактика осложнений после кесарева
В настоящее время с целью профилактики материнской заболеваемости после кесарева сечения применяют современные высокоэффективные антибиотики широкого спектра действия, поскольку в развитии инфекции велика роль микробных ассоциаций, вирусов, микоплазм, хламидий и др.
Во время операции кесарева сечения профилактическое введение антибиотиков проводят после пересечения пуповины, чтобы уменьшить их отрицательное воздействие на ребенка.
В послеоперационном периоде предпочтение отдается коротким курсам антибиотикотерапии, чтобы уменьшить поступление препаратов к ребенку через молоко матери; при благоприятном течении кесарева сечения после операции антибиотики не вводят вовсе.
В первые сутки после операции кесарева сечения родильница находится в палате интенсивной терапии под пристальным наблюдением медицинского персонала, при этом осуществляется контроль за деятельностью всего ее организма.
Разработаны алгоритмы ведения родильниц после кесарева сечения: адекватное восполнение кровопотери, обезболивание, поддержание сердечно-сосудистой, дыхательной и других систем организма. Очень важно в первые часы после операции следить за выделениями из половых путей, т.к.
высок риск маточного кровотечения вследствие нарушения сократительной способности матки, вызванной операционной травмой и действием наркотических средств.
В первые 2 часа после операции проводится постоянное внутривенное капельное введение сокращающих матку препаратов: ОКСИТОЦИНА, МЕТИЛЭРГОМЕТРИНА, на низ живота кладется пузырь со льдом.
После общего наркоза могут быть боли и першение в горле, тошнота и рвота.
Снятию болевых ощущений после операции уделяется огромное значение. Уже через 2—3 часа назначают ненаркотические анальгетики, через 2—3 суток после операции обезболивание проводится по показаниям.
Операционная травма, попадание в брюшную полость при операции содержимого матки (околоплодные воды, кровь) вызывают снижение перистальтики кишечника, развивается парез — вздутие живота, задержка газов, что может привести к инфицированию брюшины, швов на матке, спаечному процессу. Повышение вязкости крови во время операции и после нее способствует образованию тромбов и возможной закупорке ими различных сосудов.
С целью профилактики пареза кишечника, тромбоэмболических осложнений, улучшения периферического кровообращения, ликвидации застойных явлений в легких после искусственной вентиляции важна ранняя активизация родильницы в постели.
После операции желательно поворачиваться в кровати с боку на бок, к концу первых суток рекомендуется раннее вставание: сначала надо посидеть в постели, спустить ноги, а затем начать вставать и понемногу ходить. Вставать нужно только с помощью или под присмотром медперсонала: после достаточно длительного лежания возможно головокружение, падение.
Не позднее первых суток после операции необходимо начинать медикаментозную стимуляцию желудка и кишечника. Для этого применяется ПРОЗЕРИН, ЦЕРУКАЛ или УБРЕТИД, кроме того, делается клизма.
При неосложненном течении послеоперационного периода перистальтика кишечника активизируется на вторые сутки после операции, газы отходят самостоятельно, а на третий день, как правило, бывает самостоятельный стул.
В 1-е сутки родильнице дают пить минеральную воду без газов, чай без сахара с лимоном небольшими порциями. На 2-е сутки назначается низкокалорийная диета: жидкие каши, мясной бульон, яйца всмятку.
С 3—4-х суток после самостоятельного стула родильница переводится на общую диету. Не рекомендуется прием слишком горячей и слишком холодной пищи, твердые продукты в свой рацион надо вводить постепенно.
На 5—6-е сутки проводятся ультразвуковые исследования матки с целью уточнения своевременного ее сокращения.
В послеоперационный период ежедневно проводится смена повязки, осмотр и обработка послеоперационных швов одним из антисептиков (70%-ный этиловый спирт, 2%-ная настойка йода, 5%-ный раствор калия перманганата).
Швы с передней брюшной стенки снимаются на 5—7-е сутки, после чего решается вопрос о выписке домой.
Бывает, что рана на передней брюшной стенке ушивается внутрикожным «косметическим» швом рассасывающимся шовным материалом; в таких случаях наружных съемных швов нет. Выписка обычно проводится на 7—8-е сутки.
Налаживание грудного вскармливания после кесарева
После операции кесарева сечения нередко возникают трудности с кормлением грудью.
Они обусловлены рядом причин, среди которых боль и слабость после операции, сонливость ребенка на фоне применения обезболивающих средств или нарушения адаптации новорожденного при оперативном родоразрешении, использование смесей, чтобы дать «отдохнуть» матери.
Эти факторы затрудняют налаживание грудного вскармливания.
В связи с необходимостью низкокалорийной диеты в течение 4 суток становление лактации происходит на фоне дефицита в рационе кормящей женщины макро- и микроэлементов, что отражается не только на количестве, но и качестве молока. Так, суточная секреция молока после кесарева сечения почти в 2 раза ниже по сравнению с самопроизвольными родами; в молоке наблюдается низкое содержание основных ингредиентов.
Важно обеспечить прикладывание ребенка к груди в первые 2 часа после операции. В настоящее время большинство родовспомогательных учреждений работают по принципу совместного пребывания матери и ребенка.
Поэтому, если все обошлось без осложнений, можно высказать пожелание оставить ребенка рядом с собой и начать кормление грудью под присмотром персонала, как только отойдет наркоз и появятся силы взять своего малыша на руки (примерно через 6 часов после операции). Родильницам, у которых кормление по разным причинам откладывается на более поздние сроки (рождение детей, требующих особого лечения, возникновение осложнений у матери), следует прибегать к сцеживанию молока в часы кормлений, чтобы стимулировать лактацию.
Одно из главных условий успешного грудного вскармливания после кесарева сечения — найти положение, в котором женщине удобно кормить ребенка. В первые сутки после операции легче кормить, лежа на боку. Некоторые женщины находят это положение неудобным, т.к.
при этом происходит растяжение швов, поэтому можно кормить сидя и держа ребенка под мышкой («футбольный мяч из-под мышки» и «лежим поперек кровати»). В этих позах на колени кладутся подушки, ребенок на них лежит в правильном положении, одновременно снимается нагрузка с области швов.
По мере восстановления в дальнейшем мать может кормить ребенка и лежа, и сидя, и стоя.
С целью стимулирования лактации применяют физиотерапевтические методы стимуляции лактации (УФО молочных желез, УВЧ, вибрационный массаж, ультразвуковое воздействие, звуковую «биоакустическую» стимуляцию), фитотерапию: отвар тмина, укропа, душицы, аниса и др.
Для улучшения качественного состава грудного молока необходимо вводить в рацион кормящей матери пищевые добавки (специализированные белково-витаминные продукты): «Фемилак-2», «Млечный путь», «Мама плюс», «Энфимама».
Все эти мероприятия оказывают благоприятное влияние на показатели физического развития детей в период пребывания в родильном доме, а мать выписывается с хорошо установившейся лактацией.
Гимнастика после кесарева
Через 6 часов после операции можно приступать к простейшей лечебной гимнастике и массажу грудной клетки и живота. Можно выполнять их и без инструктора, лежа в постели со слегка согнутыми коленями:
- круговые поглаживания ладонью по всей поверхности живота по часовой стрелке справа налево, вверх и вниз по ходу прямых мышц живота, снизу вверх и сверху вниз наискось — по ходу косых мышц живота — в течение 2-3 минут;
- поглаживание передней и боковой поверхности грудной клетки снизу вверх к подмышечной области, левая сторона массируется правой рукой, правая — левой;
- руки заводятся за спину и производится поглаживание поясничной области тыльной и ладонной поверхностью кистей рук в направлении сверху вниз и в стороны;
- глубокое грудное дыхание, для контроля ладони кладутся поверх грудной клетки: на счет 1-2 делается глубокий вдох грудью (грудная клетка поднимается), на счет 3-4 глубокий выдох, при этом на грудную клетку слегка надавливают ладонями;
- глубокое дыхание животом, ладонями, придерживая область швов, на счет 1-2 вдохнуть, раздувая живот, на счет 3-4 выдохнуть, как можно больше втягивая в себя живот;
- вращение ступнями, не отрывая пятки от постели, поочередно в одну и другую сторону, описывая максимально большой круг, сгибание стоп на себя и от себя;
- поочередное сгибание и разгибание левой и правой ноги, пятка скользит по постели;
- покашливание, поддерживая ладонями область швов.
Упражнения повторять 2-3 раза в день.
Восстановление физической формы после кесарева
Теплое обливание тела по частям из душа возможно уже со 2-х суток после операции, но полностью принять душ можно после выписки из родильного дома. При омовении шва лучше пользоваться мылом без отдушек, чтобы не травмировать корочку.
Погрузиться в ванну можно не ранее 6—8 недель после операции, т.к. к этому сроку полностью заживает внутренняя поверхность матки и матка возвращается в нормальное состояние. Поход в баню возможен только через 2 месяца после осмотра врача.
Чтобы послеоперационный рубец быстрее рассасывался, его можно смазывать преднизолоновой мазью или гелем КОНТРАКТУБЕКС. В области рубца до 3 месяцев может ощущаться онемение, до тех пор пока не восстановятся нервы, пересеченные во время операции.
Немаловажное значение имеет восстановление физической формы после операции кесарева сечения. С первых суток рекомендуется ношение послеродового бандажа.
Бандаж снимает боли в пояснице, помогает сохранить правильную осанку, ускоряет восстановление эластичности мышц и кожи, предохраняет швы от расхождения, помогая заживлению послеоперационной раны. Однако его длительное ношение нежелательно, т.к. мышцы должны трудиться, сокращаться.
Как правило, бандаж носят несколько недель после родов, ориентируясь на состояние мышц живота и общее самочувствие. Лечебную гимнастику следует начинать через 6 часов после операции, постепенно наращивая ее интенсивность.
После снятия швов и консультации врача можно приступить к выполнению упражнений на укрепление мышц тазового дна и мышц передней брюшной стенки (упражнение Кегеля — сжатие и расслабление тазового дна с постепенным нарастанием продолжительности до 20 секунд, втягивание живота, подъем таза и другие упражнения), что вызывает прилив крови к органам малого таза и ускоряет восстановление. При выполнении упражнений не только восстанавливается физическая форма, но и происходит выделение эндорфинов — биологически активных веществ, улучшающих психологическое состояние женщины, уменьшающих напряжение, ощущение подавленности, заниженной самооценки.
После операции в течение 1,5—2 месяцев не рекомендуется подъем тяжестей более 3—4 кг. К более активным занятиям можно приступать через 6 недель после родов, учитывая уровень своей физической подготовки до беременности.
Нагрузку увеличивают постепенно, избегая силовых упражнений на верхнюю часть туловища, т.к. это может снизить лактацию. Не рекомендуются активные виды аэробики и бега. В дальнейшем, если есть возможность, желательно заниматься по индивидуальной программе с тренером.
После высокоинтенсивных тренировок может увеличиться уровень молочной кислоты, и, как следствие, вкус молока ухудшается: оно становиться кислым, и малыш отказывается от груди.
Поэтому занятие каким-либо видом спорта для кормящей женщины возможно только по окончании грудного вскармливания, а не кормящим — после восстановления менструального цикла.
Сексуальные отношения можно возобновить через 6—8 недель после операции, посетив гинеколога и посоветовавшись о методе контрацепции.
Вторые и третьи роды после кесарева
Постепенное восстановление мышечной ткани в области рубца на матке происходит в течение 1—2 лет после операции. Около 30% женщин после кесарева сечения в дальнейшем планируют иметь еще детей.
Считается, что более благоприятным для наступления беременности и родов является период спустя 2—3 года после перенесенной операции кесарева сечения. Тезис «после кесарева сечения роды через естественные родовые пути невозможны» в настоящее время становится неактуальным.
По ряду причин многие женщины предпринимают попытку влагалищных родов после кесарева сечения. В некоторых учреждениях процент естественных родов с рубцом на матке после кесарева сечения составляет 40—60%.
Источник фото: Shutterstock
Источник: https://www.9months.ru/oslojneniaposlerodov/3325/kesarevo-sechenie