Сердце – это важный человеческий орган, выполняющий функции насоса. В здоровом организме сердечный ритм остается постоянным и ровным. Различные отклонения вызывают нарушение ритма сердца.
Такое заболевание носит название аритмия. Нормальной частотой сокращений (ЧСС) считается величина от 60 до 80 ударов за минуту.
Повышение или уменьшение этого показателя свидетельствует о заболеваниях сердечно-сосудистой системы.
Сокращение сердца осуществляется проводящей системой организма. К ней относятся синусовый узел (место появления электрического импульса), атриовентрикулярный узел (служит для передачи сигнала к пучку Гиса), и волокна Пуркинье (необходимые для сокращения желудочковых мышц).
В нормальном состоянии сердечное сокращение является синусовым. Т.е. каждый импульсивный сигнал, который провоцирует сокращение сердечной мышцы, выходит из синусового узла и переходит по проводящим проходам вниз. Правильное сердечное сокращение происходит с равной периодичностью.
Классификация аритмий
Нарушения ритма сердца по частоте сокращений сердца подразделяются на два типа.
- Тахикардия (с ЧСС более 80 ударов в минуту): характеризуется реакцией организма на внешние условия (стресс, перенапряжение, эмоциональное воздействие, повышение температуры тела). Повышение ЧСС в спокойном состоянии свидетельствует о значимых отклонениях в работе сердца. В такой ситуации необходима своевременная помощь врача.
- Брадикардия (с ЧСС менее 60 ударов за минуту): развивается в спокойном состоянии у полностью здоровых людей.
Брадикардия и тахикардия возникают без развития патологий сердца.
Отдельная классификация нарушения сердечного ритма включает в себя три типа аритмий.
- Отклонения при возникновении импульса. Если импульс образуется в синусовом узле, то к данному типу относятся брадикардия и тахикардия. А при возникновении сигнала из других отделов проводящего механизма происходит формирование эктопического узла возбуждения (т.е. очага, который располагается в неположенном месте). Он находится, обычно, в атриовентрикулярном узле, в предсердиях или желудочках. При этом передача импульса осуществляется либо по нисходящим путям, либо по восходящим путям. В данную группу нарушения ритма сердца включены определенные состояния: медленные (выскальзывающие) и быстрые (эктопические) ритмы, экстрасистолия и пароксизмальная тахикардия. Из-за эктопических очагов возбуждения происходит развитие фибрилляции (мерцания) и трепетания предсердий и желудочков.
- Нарушения проводимости по сердцу. Такое состояние носит название блокада. На разных участках проводящего механизма появляются блоки, препятствующие прохождению импульса. Классификация подразумевает несколько видов блокад: внутрипредсердная, атриовентрикулярная, синоатриальная, и блокада ножек пучка Гиса. К этому же виду относятся асистолия желудочков (остановка сердца) и синдром Вольфа-Паркинсона-Уайта (синдром ВПВ).
- Комбинированные виды. Данная классификация подразумевает разделение на атриовентрикулярную диссоциацию, парасистолию и эктопические ромбы с блокадой выхода. В этом случае дополнительный (эктопический) очаг возбуждения и синусовый узел работают разобщенно (из-за блокады). В результате чего возникает двойное образование ритмичности, желудочки и предсердия работают в различном ритме.
При наличии сердечных патологий, большая часть пациентов страдает желудочковой и предсердной экстрасистолией. В этом случае в нормальный ритм добавляется преждевременное сокращение. Нарушение сердечного ритма проявляется при вегето-сосудистой дистонии, ангине, сильном стрессовом воздействии, при злоупотреблении курением, после перенесенного миокардита.
Другой распространенный вид нарушения ритма сердца – мерцательная аритмия (классификация по нарушению в возникновении импульса). В этом случае отсутствует фаза сокращения предсердий. При этом мышечные волокна теряют синхронность в работе, а предсердия хаотично подергиваются.
Причины развития аритмии
Нарушения в ритме сердца не всегда считаются патологией. В определенных ситуациях брадикардия, единичные экстрасистолы желудочков и предсердий, синусовая аритмия наступают во время сна. Причины замедления сердечных сокращений могут быть вызваны вагусным воздействием на сердце (замедление ЧСС под влиянием блуждающего нерва).
Тахикардия нередко возникает на фоне эмоционального воздействия, стрессов и сильных физических нагрузок. Активные сердечные сокращения появляются при нарушениях в функционировании вегетативной нервной системы (при увеличении концентрации адреналина в крови – гормона стресса).
Вредные привычки и злоупотребление возбуждающими напитками (кофе, энергетики) также приводят к появлению тахикардии и экстрасистолии.
Причины ухудшения работы сердца и состояния сосудов связаны с изменением электролитного состава крови.
При изменении баланса определенных микроэлементов в организме (калия, натрия, магния) под действием воспалительных процессов, лихорадки, переохлаждения и перегрева, отравлений возникают единичные эпизоды нарушений сердечного ритма. При устранении причины такого состояния пациента, ЧСС приходит в норму. Особого лечения не требуется.
Факторы риска возникновения аритмии:
- возраст (люди, старше 45 лет);
- наследственная предрасположенность;
- злоупотребление вредными привычками;
- лишний вес.
Тяжелые формы аритмии возникают на фоне сопутствующих заболеваний. В этом случае, причины нарушений сердечных сокращений связаны с наличием некоторых патологий:
- заболевания сердца и сосудов (инфаркт миокарда, ишемия, артериальная гипертензия, пороки сердца, эндокардит, миокардит, сердечная недостаточность);
- неврологические проблемы и болезни (травмы головного мозга, опухолевые образования, вегето-сосудистая дистония, неврозы, проблемы в кровообращении мозга);
- эндокринные проблемы (предменструальный синдром у женщин, климакс, сахарный диабет, гипотиреоз, гипертиреоз, опухоль надпочечников);
- заболевания желудочно-кишечного тракта (хронический холецистит, панкреатит, язва желудка, грыжа пищевода).
В некоторых ситуациях причины развития заболевания установить невозможно. В таком случае диагностируют идиопатическое нарушение сокращений сердца.
Симптомы заболевания
Клиническая картина различных видов аритмий проявляется по-разному, в зависимости от особенностей организма пациента. В редких случаях, симптомы нарушений ЧСС не наблюдаются вообще, и диагностировать заболевание получается только при плановом осмотре кардиолога. Но чаще всего, нарушения сердечного ритма сопровождаются явными признаками.
Основные симптомы аритмии:
- учащение сердцебиения (при тахикардии) и замедление ЧСС (при брадикардии);
- ощущение сердцебиения;
- ощутимые перебои в работе сердца («замирание» сердцебиения при экстрасистолии);
- слабость, головокружение, обмороки;
- одышка и болевые ощущения в области груди;
- чувство тревожности, паники и другие расстройства невротической природы.
Особенности аритмии у детей
В отличие от взрослых людей, у которых аритмия диагностируется на фоне сопутствующих заболеваний, нарушения ритма сердца у детей в равной степени связаны с врожденными патологиями развития и с состояниями при нормальной работе сердечно-сосудистой системы.
По статистике около 27% детей страдает различного рода нарушениями ЧСС. Больше всего подвергаются опасности дети в пубертатном возрасте, когда происходит функциональное изменение практически всех систем организма.
Нередко аритмия у детей возникает на фоне чрезмерной психологической нагрузки. Выявив причины, и устранив их, симптомы и признаки нарушений сердечного ритма у детей практически полностью исключаются.
Главная особенность аритмии у детей — латентное течение заболевания. Нередко проблемы сократительной способности сердца выявляются в более зрелом возрасте при обследовании.
Дети не жалуются на стандартные симптомы аритмии, и клиническая картина заболевания проявляется обычно в психомоторном поведении (повышенная нервозность, плаксивость, раздражительность, нарушения сна, кратковременная потеря сознания).
Ярко выраженные нарушения работы сердца у детей существенно влияют на самочувствие, и требуют врачебного вмешательства. При своевременной диагностике заболевания прогноз для жизни у детей с аритмией вполне благополучный.
Особое лечение нарушений сердечного ритма у детей, не связанных с органическими патологиями, не требуется. Как правило, такое состояние регрессирует со временем самостоятельно.
Лечение других форм аритмии начинается с коррекции режима дня у детей (работы, учебы и отдыха), питания, а также с применения элементов консервативной терапии.
В особо тяжелых формах требуется хирургическое вмешательство.
Консервативное лечение аритмии у детей подразумевает прием следующих препаратов:
- бета-адреноблокаторы;
- седативные препараты;
- сердечные гликозиды (при наличии сопутствующей сердечной недостаточности).
Лечение обычными антиаритмическими средствами у детей проводится с осторожностью, с четким подбором дозировки и схемы приема препаратов. Своевременно начатое лечение способствует полной блокировке приступов нарушений сердечного ритма, а также снижает риск развития осложнений в зрелом возрасте.
Диагностика и лечение заболевания
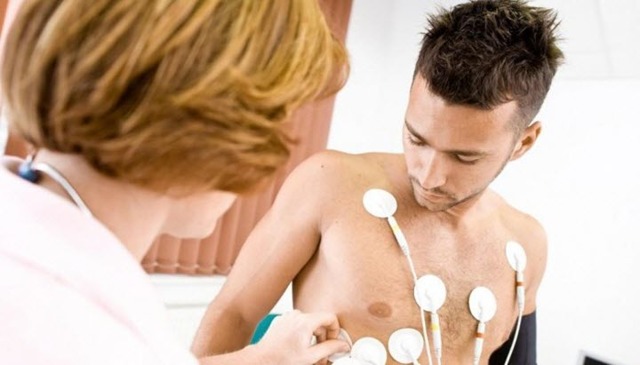
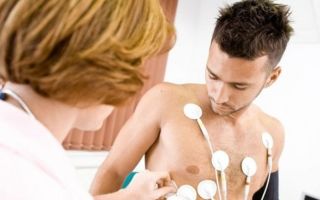
Если пациент на осмотре у врача жалуется на типичные симптомы аритмии, то диагностировать заболевание не составит труда. Конкретный вид нарушений сердечного ритма устанавливается только по результатам электрокардиограммы (ЭКГ).
Экстрасистолия характеризуется изменениями желудочковых комплексов, тахикардия – небольшими интервалами между сокращениями, мерцание предсердий – нерегулярной ритмичностью и частотой сокращений.
К дополнительным методам диагностики аритмии относятся:
- мониторинг артериального давления и ЧСС в течение суток (диагностика по Холтеру);
- замеры при нагрузке (езда не велосипеде, ходьба по лестнице, беговой дорожке);
- ЭКГ через пищевод (уточняет место локализации аритмии);
- электрофизиологическое исследование через пищевод (при стимуляции сокращений сердца для выявления конкретного типа аритмии).
В некоторых случаях выполняется УЗИ сердца и МРТ (для выявления опухолевых образований).
В зависимости от типа аритмии и состояния пациента назначается лечение. Кратковременные расстройства ритмичности сердечных сокращений лечатся амбулаторно. В особо тяжелых случаях лечение осуществляется в условиях стационара. Используются такие методы, как дефибрилляция, электрокардиостимуляция, катетерная абляция.
Среди лекарственных препаратов при аритмии можно выделить:
- препараты для разжижения крови;
- средства при повышенном холестерине;
- гипотензивные препараты при повышении артериального давления;
- мочегонные средства (при сердечной недостаточности хронической формы);
- антиаритмические препараты (для нормализации ЧСС).
Сердечные блокады и брадикардия требуют иное лечение. Назначаются препараты для «разгона» сердечного ритма и увеличения ЧСС.
Окончив лечение, пациент направляется к врачу-кардиологу. Необходимы регулярные осмотры, ЭКГ, и контроль показателей сокращения сердца.
Возможные осложнения и долгосрочный прогноз
На фоне развития аритмии различных типов возможно появление серьезных осложнений:
- коллапс: резкое падение артериального давления ниже 100 мм. рт. ст., слабость, предобморочное состояние;
- ишемический инсульт (при повышенном образовании тромбов в сердечной полости): внезапное нарушение речи, проблемы с равновесием, частичный или полный паралич конечностей;
- аритмогенный шок (при резком снижении кровотока в головном мозге, органах): потеря сознания, цианоз кожного покрова, низкое давление, редкий пульс, тяжелое состояние пациента;
- острый инфаркт миокарда (при недостатке кислорода в тканях сердца возникает некроз клеток миокарда): резкая сильная боль в области сердца;
- тромбоэмболия легочной артерии (состояние, возникающее при закупорке артерии тромбом): внезапная отдышка, чувство удушения, посинение кожного покрова;
- фибрилляция, остановка сердца и клиническая смерть (полное прекращение сокращений миокарда): при отсутствии неотложной помощи – возможна биологическая смерть.
При отсутствии патологических изменений сердца и серьезных осложнений, прогноз для жизни у людей с аритмией благоприятный. В остальных случаях, жизнь и здоровье пациента определяется тяжестью и формой заболевания, предпринятым лечением и образом жизни.
Любые сердечно-сосудистые заболевания, вызывающие нарушения в работе сердца, могут спровоцировать серьезные осложнения. При появлении первых симптомов нарушения ритма сокращений сердца, болевых ощущениях требуется незамедлительная консультация врача. Своевременная диагностика и грамотное лечение заболевания позволит нормализовать ЧСС, и снизить риск развития патологических процессов.
(1
Источник: http://SosudInfo.com/heart/narushenie-ritma-serdtsa.html
Нарушение сердечного ритма
Нарушение сердечного ритма – это клиническое проявление, которое в большинстве случаев указывает на протекание в организме того или иного недуга. Столкнуться с подобным проявлением могут как взрослые, так и дети.
Половая принадлежность также не играет роли. Привести к возникновению подобного признака может большое количество факторов, которые не всегда связаны с патологиями со стороны сердца.
Помимо этого, есть группа вполне безобидных причин.
Клиническая картина будет обуславливаться тем состоянием, которое привело к изменению ритмичности, учащению или замедлению сердечных сокращений. Главными симптомами принято считать одышку, головокружения, колебания АД, слабость и болевой синдром в области сердца.
Выявить причины нарушения ритма сердца можно при помощи лабораторно-инструментальных методов обследования. Терапия будет носить индивидуальный характер, но основу составляет приём лекарств и лечение народными средствами.
Нарушение ритма сердца в Международной классификации болезней кодируется несколькими значениями. Код по МКБ-10 – І49.0-І49.8.
Этиология
- Клиницисты выделяют огромное количество причин нарушения сердечной деятельности как патологических, так и физиологических.
- Патологии со стороны сердечно-сосудистой, которые влекут за собой появление основного симптома:
- Вторая категория причин патологического характера включает в себя заболевания, влияющие на нервную систему. Среди таких недугов стоит выделить:
- ВСД;
- неврозы и неврастению;
- инсульт и другие состояния, которые характеризуются нарушением мозгового кровообращения;
- новообразования любого генеза в головном мозге;
- черепно-мозговые травмы.
Причины нарушения сердечного ритма, связанные с другими внутренними органами:
Физиологические источники возникновения подобного симптома:
- предменструальный синдром – наиболее частая причина развития аритмии у девушек-подростков;
- климакс;
- продолжительное влияние стрессовых ситуаций или нервных перенапряжений;
- период вынашивания ребёнка – при беременности очень часто наблюдается учащение ЧСС;
- злоупотребление вредными привычками;
- нерациональное питание, в частности, употребление большого количества кофе;
- недостаточное количество сна;
- длительное переохлаждение или перегрев организма.
Причины развития аритмии
Помимо этого, вызвать нарушение сердечного ритма может бесконтрольный приём некоторых групп лекарственных препаратов, например:
- диуретиков;
- гормональных веществ;
- антидепрессантов;
- антибиотиков;
- кофеиносодержащих лекарств.
Нарушение сердечного ритма у детей, а в некоторых случаях и у подростков, может быть обусловлено:
- врождёнными пороками сердца;
- генетической предрасположенностью;
- тяжёлыми отравлениями пищевыми продуктами;
- передозировка медикаментами;
- нарушение функционирования ЦНС;
- протеканием недугов инфекционного характера;
- патологии других внутренних органов, указанные выше.
Стоит отметить, что в основную группу риска входят люди, подверженные ожирению и лица возрастной категории старше сорока пяти лет.
В некоторых случаях причины появления такого симптома выяснить не удаётся.
Классификация
В медицине принято выделять следующие виды нарушения сердечного ритма:
- синусовая тахикардия – это состояние, при котором частота сердцебиения достигает ста пятидесяти ударов и выше в минуту. У здорового человека оно может возникнуть на фоне стресса или сильной физической нагрузки;
- синусовая брадикардия – в таких случаях наблюдается совершенно противоположная ситуация по сравнению с предыдущей. Скорость сердечных сокращений снижается ниже шестидесяти ударов в минуту. Подобное нарушение у здоровых взрослых людей наблюдается во время сна;
- пароксизмальная тахикардия – ЧСС варьирует от ста сорока до двухсот ударов в минуту, при условии, что человек находится в состоянии покоя. Это состояние требует оказания срочной первой помощи;
- экстрасистолия – нарушение характеризуется тем, что некоторые отделы сердца сокращаются несвоевременно. Оно формируется при любых проблемах с сердцем, в случаях передозировки лекарствами, наркотиками или спиртным. Необходимо отметить, что у детей экстрасистолия может привести к летальному исходу;
- мерцательная аритмия – отличается от экстрасистолии тем, что сокращение некоторых групп сердечных мышц происходит в хаотичном порядке. Частота сокращений желудочков может достигать ста пятидесяти ударов в минуту, а предсердия в это время могут, вообще, не сокращаться;
- идиовентрикулярный сердечный ритм, имеющий обратное направление импульса – от желудочков к предсердиям;
- узловая форма ритма – представляет собой довольно редкий вид нарушения сердечного ритма, но в большинстве случаев отмечается у детей.
Виды аритмии
Симптоматика
Опасность аритмии заключается в том, что она может, вообще, никак не проявляться, отчего человек может даже не подозревать о наличии у себя такого нарушения. Именно по этой причине нарушение сердечного ритма очень часто обнаруживается во время профилактических осмотров.
Однако в некоторых случаях сбои в ритмичности сердечных сокращений сопровождаются такими симптомами:
- одышка, которая появляется либо при незначительных физических нагрузках, либо в состоянии покоя;
- ощущение «ударов» в грудной клетке;
- интенсивное головокружение;
- снижение остроты зрения или потемнение в глазах;
- беспричинная слабость и повышенная утомляемость;
- ребёнок не проявляет привычную активность и интерес к окружающим вещам или людям;
- болевой синдром в области сердца. Такое проявление может иметь различный характер, например, колющий или давящий;
- иррадиация болезненности в левую руку и область лопатки;
- изменение поведения больного;
- ощущение нехватки воздуха;
- предобморочное состояние.
Необходимо отметить, что это далеко не все признаки нарушения сердечного ритма, их наличие и интенсивность проявления будет отличаться от пациента к пациенту.
В случаях появления одного или нескольких симптомов, пострадавшему необходимо оказать доврачебную помощь. Прежде всего, стоит вызвать бригаду скорой помощи, а во время их ожидания выполнить правила первой помощи:
- успокоить пациента и положить его так, чтобы верхняя часть тела была выше нижних конечностей – при учащённом сердечном ритме, при редком пульсе положение человека должно быть противоположным;
- обеспечить приток свежего воздуха в помещении;
- освободить больного от узкой и тесной одежды;
- каждые пятнадцать минут измерять показатели АД и ЧСС, записывать их для последующего предоставления приехавшим врачам;
- дать выпить пациенту успокоительное лекарство. Если приступ развивается не в первый раз, то дать те медикаменты, которые предназначаются для нормализации состояния, но при условии, что их назначит лечащий врач.
Диагностика
Для выявления причин возникновения и вида нарушения сердечного ритма врачу необходимо:
- изучить историю болезни и анамнез жизни больного – иногда сможет указать на факторы, приводящие к нарушению сердечного ритма;
- провести объективный осмотр – для определения учащения или замедления ЧСС, а также с целью измерения АД;
- тщательно опросить пациента, если он находится в сознании, на предмет периодичности появления приступов аритмии, наличие и степень интенсивности проявления симптоматики.
Среди инструментальных методов обследования при нарушении ритма сердца стоит выделить:
- ЭКГ, в том числе и суточное мониторирование;
- тредмил-тест и велоэргометрию;
- чреспищеводное ЭКГ;
- допплерографию;
- УЗИ.
Чреспищеводная эхокардиография
Среди лабораторных исследований диагностической ценностью обладают специфические анализы крови, благодаря которым можно определить воспалительное поражение сердца.
Лечение
Что делать и как лечить пациентов с нарушением ЧСС знает врач-кардиолог. Прежде всего, необходимо избавиться от причины появления основного симптома, для этого назначается индивидуальная схема терапии. Особенно тщательно подбирается лечение для детей и женщинам при беременности.
Предписывают коррекцию нарушений частоты сердечного ритма, что осуществляется при помощи:
- антиаритмических препаратов;
- витаминных комплексов;
- установки кардиостимуляторов;
- физиотерапевтических процедур, среди которых – влияние низкочастотного магнитного поля, углекислые и радоновые ванны.
В некоторых случаях пациенты могут выявить желание осуществления лечения народными средствами, но делать это можно только после консультирования с лечащим врачом. Наиболее эффективными из них являются:
- цветки календулы;
- кора рябины;
- цветки синего василька;
- тысячелистник и фенхель;
- корень валерианы;
- листья лесной земляники;
- мята и мелисса;
- яблоки и мёд;
- репчатый лук и сельдерей;
- полевой хвощ и боярышник;
- шиповник и редька;
- цикорий и орехи.
Осложнения
Многие пациенты не подозревают, чем опасно нарушение сердечного ритма. Игнорирование симптоматики и нежелание обращаться за квалифицированной помощью может привести к таким осложнениям:
Профилактика
Во избежание проблем с появлением нарушения сердечного ритма необходимо:
- полностью отказаться от пагубных пристрастий;
- вести активный образ жизни;
- правильно и сбалансировано питаться;
- принимать только те лекарства, какие назначит клиницист и со строгим соблюдением дозировки;
- удерживать в норме массу тела;
- по возможности избегать стресса;
- снизить влияние на организм слишком высоких или низких температур;
- регулярно проходить полное медицинское обследование.
Прогноз нарушения сердечного ритма напрямую зависит от вида нарушения, причины, которая привела к такому расстройству, своевременного обращения к кардиологу, проведения комплексной терапии и возрастной категории пациента.
Источник: https://SimptoMer.ru/simptom/narushenie-serdechnogo-ritma
Нарушение ритма сердца: причины, симптомы и лечение :
Нарушение ритма сердца – это патология, возникающая на фоне расстройства функции возбудимости, автоматизма и проводимости, характеризующаяся изменением процесса сокращения желудочков и предсердия. Главной причиной возникновения заболевания считается анатомо-физическое строение сердца.
Причины
Нарушение ритма сердца, иными словами аритмия, может возникнуть в результате множества факторов:
- Пороки сердца.
- Постинфарктный и атеросклеротический кардиосклероз.
- Инфаркт.
- Ишемическая болезнь.
- Нарушение равновесия присутствующих в крови электролитов (кальция и калия).
- Миокардиты.
- Воздействие токсинов (например, никотина, этанола или опиатов).
- Длительный прием множества лекарственных средств. Это могут быть: диуретики различного типа, антигипертензивы, антиаритмики и т.д.
- Эндокринные заболевания.
- Чрезмерное употребление кофеиносодержащих напитков.
- Стрессы.
- Недостаточное время сна.
- Нарушения электролитного характера.
Симптомы
Нарушение ритма сердца имеет большое количество признаков, которые подразделяются на несколько групп:
- Неврологические – дискомфорт и неприятные ощущения в районе живота, головная боль.
- Сердечные – синюшность губ, одышка, учащенное сердцебиение, ощущение замирания сердца и другие нарушения его работы.
- Сосудистые – появление головокружения и слабости всего тела, иногда – обморок, который может говорить о том, что мозг не получает необходимое ему количество крови.
Диагностика
Как правило, выявление данной патологии производится с помощью электрокардиографии, которую назначает врач после осмотра больного. Если необходим длительный контроль за состоянием сердца, то применяется Холтеровский монитор.
При помощи него врачи наблюдают за электрокардиографией несколько дней, во время которых пациент не нарушает своих обычных привычек.
В случае, когда этот метод не даст точного результата, прибегают к электрофизиологическому исследованию сердца.
Нарушение ритма сердца: лечение
Для избавления от данного заболевания сначала устанавливают его характер, вид и причину. Также выбор лечения этой патологии во многом зависит от механизма ее образования.
К примеру, если нарушение ритма сердца происходит постоянно, и организм больного уже адаптировался к происходящим в нем изменениям, то лечение будет основано на практически ежедневном приеме лекарственных средств, которые будут способствовать увеличению частоты сокращений. К ним относят средства: «Ритмонорм», «Эгилок», «Беталок», «Амиодарон» и т.д.
Если же организм еще не адаптирован к подобным изменениям, то необходимо восстанавливать нормальную работу сердца при помощи препаратов, устраняющих саму причину заболевания («Строфантин», «Верапамил», «Коргликон» и т.д.).
Нарушение ритма сердца у детей
Появление данной патологии у ребенка распознать очень трудно, так как зачастую он не может описать возникшие у него признаки. Родители могут только догадываться об этом заболевании по следующим симптомам:
- Нарушение сна и частое пробуждение ребенка ночью.
- Быстрая утомляемость.
- Нежелание принимать пищу.
- Бледность кожи.
- Неоправданный плач.
- Обмороки.
- Непереносимость физических нагрузок.
Источник: https://www.syl.ru/article/108421/narushenie-ritma-serdtsa-prichinyi-simptomyi-i-lechenie
Аритмия
Аритмия – любое нарушение регулярности или частоты нормального сердечного ритма, а также электрической проводимости сердца. Аритмия может протекать бессимптомно или ощущаться в виде сердцебиения, замирания или перебоев в работе сердца. Иногда аритмии сопровождаются головокружением, обмороками, болями в сердце, чувством нехватки воздуха. Аритмии распознаются в процессе физикальной и инструментальной диагностики (аускультации сердца, ЭКГ, ЧПЭКГ, холтеровского мониторирования, нагрузочных тестов). В лечении различных видов аритмий используется медикаментозная терапия и кардиохирургические методы (РЧА, установка электрокардиостимулятора, кардиовертер-дефибриллятора).
Термином «аритмии» объединяются различные по механизму возникновения, проявлениям и прогнозу расстройства зарождения и проведения электрических импульсов сердца. Они возникают в результате нарушений проводящей системы сердца, обеспечивающей согласованные и регулярные сокращения миокарда – синусовый ритм.
Аритмии могут вызывать тяжелые нарушения деятельности сердца или функций других органов, а также сами являться осложнениями различных серьезных патологий. Проявляются ощущением сердцебиения, перебоев, замирания сердца, слабостью, головокружением, болями или давлением в груди, одышкой, обмороками.
При отсутствии своевременного лечения аритмии вызывают приступы стенокардии, отек легких, тромбоэмболию, острую сердечную недостаточность, остановку сердца.
По статистике нарушения проводимости и сердечного ритма в 10-15% случаев являются причиной смерти от болезней сердца. Изучением и диагностикой аритмий занимается специализированный раздел кардиологии – аритмология.
Формы аритмий: тахикардия (учащенное сердцебиение более 90 уд. в мин.), брадикардия (уреженное сердцебиение менее 60 уд. в мин.
), экстрасистолия (внеочередные сердечные сокращения), мерцательная аритмия (хаотичные сокращения отдельных мышечных волокон), блокады проводящей системы и др.
Ритмичное последовательное сокращение отделов сердца обеспечивается особыми мышечными волокнами миокарда, образующими проводящую систему сердца. В этой системе водителем ритма первого порядка является синусовый узел: именно в нем зарождается возбуждение с частотой 60-80 раз в минуту.
Через миокард правого предсердия оно распространяется на атриовентрикулярный узел, но он оказывается менее возбудим и дает задержку, поэтому сначала сокращаются предсердия и только потом, по мере распространения возбуждения по пучку Гиса и другим отделам проводящей системы, желудочки.
Таким образом, проводящая система обеспечивает определенный ритм, частоту и последовательность сокращений: сначала предсердий, а затем желудочков.
Поражение проводящей системы миокарда ведет к развитию нарушений ритма (аритмиям), а отдельных ее звеньев (атриовентрикулярного узла, пучка или ножек Гиса) – к нарушению проводимости (блокадам). При этом может резко нарушаться координированная работа предсердий и желудочков.
Аритмия
По причинам и механизму возникновения аритмии условно делятся на две категории: имеющие связь с сердечной патологией (органические) и не связанные с ней (неорганические или функциональные).
Различные формы органических аритмий и блокад являются частыми спутниками кардиальных патологий: ИБС, миокардита, кардиомиопатиий, пороков развития и травм сердца, сердечной недостаточности, а также осложнениями кардиохирургических операций.
В основе развития органических аритмий лежат повреждения (ишемические, воспалительные, морфологические) сердечной мышцы. Они затрудняют нормальное распространение электрического импульса через проводящую систему сердца к различным его отделам.
Иногда повреждение затрагивает и синусовый узел – основной водитель ритма.
При формировании кардиосклероза рубцовая ткань препятствует осуществлению проводящей функции миокарда, что способствует возникновению аритмогенных очагов и развитию нарушений проводимости и ритма.
Группа функциональных аритмий включает нейрогенные, дисэлектролитные, ятрогенные, механические и идеопатические нарушения ритма.
Развитию симпатозависимых аритмий нейрогенного генеза способствует чрезмерная активация тонуса симпатической нервной системы под действием стресса, сильных эмоций, интенсивной умственной или физической работы, курения, употребления алкоголя, крепкого чая и кофе, острой пищи, невроза и т. д.
Активацию симпатического тонуса также вызывают заболевания щитовидной железы (тиреотоксикоз), интоксикации, лихорадочных состояниях, заболеваниях крови, вирусные и бактериальные токсины, промышленные и иные интоксикации, гипоксия.
У женщин, страдающих предменструальным синдромом, могут возникать симпатозависимые аритмии, боли в сердце, ощущения удушья.
Вагозависимые нейрогенные аритмии вызываются активацией парасимпатичекой системы, в частности, блуждающего нерва. Вагозависимые нарушения ритма обычно развиваются ночью и могут вызываться заболеваниями желчного пузыря, кишечника, язвенной болезнью 12-перстной кишки и желудка, заболеваниями мочевого пузыря, при которых возрастает активность блуждающего нерва.
Дисэлектролитные аритмии развиваются при нарушениях электролитного равновесия, особенно магниевого, калиевого, натриевого и кальциевого в крови и миокарде. Ятрогенные нарушения ритма возникают в результате аритмогенного действия некоторых лекарств (сердечные гликозиды, β-блокаторы, симпатомиметики, диуретики и др.).
Развитию механических аритмий способствуют травмы грудной клетки, падения, удары, повреждения электрическим током и т. д. Идиопатическими аритмиями считаются нарушения ритма без установленной причины. В развитии аритмий играет роль наследственная предрасположенность.
Этиологическая, патогенетическая, симптоматическая и прогностическая неоднородность аритмий вызывает дискуссии по поводу их единой классификации. По анатомическому принципу аритмии подразделяются на предсердные, желудочковые, синусовые и атриовентрикулярные. С учетом частоты и ритмичности сердечных сокращений предложено выделять три группы нарушений ритма: брадикардии, тахикардии и аритмии.
Наиболее полной является классификация, основанная на электрофизиологических параметрах нарушения ритма, согласно которой выделяют аритмии:
- I. Вызванные нарушением образования электрического импульса.
- В эту группу аритмий входят номотопные и гетеротопные (эктопические) нарушения ритма.
- Номотопные аритмии обусловлены нарушением функции автоматизма синусового узла и включают синусовые тахикардию, брадикардию и аритмию.
- Отдельно в этой группе выделяют синдром слабости синусового узла (СССУ).
- Гетеротопные аритмии характеризуются формированием пассивных и активных эктопических комплексов возбуждения миокарда, располагающихся вне синусового узла.
При пассивных гетеротопных аритмиях возникновение эктопического импульса обусловлено замедлением или нарушением проведения основного импульса. К пассивным эктопическим комплексам и ритмам относятся предсердные, желудочковые, нарушения атриовентрикуоярного соединения, миграция суправентрикулярного водителя ритма, выскакивающие сокращения.
При активных гетеротопиях возникающий эктопический импульс возбуждает миокард раньше импульса, образующегося в основном водителе ритма, и эктопические сокращения «перебивают» синусовый ритм сердца.
Активные комплексы и ритмы включают: экстрасистолию (предсердную, желудочковую, исходящую из атриовентрикулярного соединения), пароксизмальную и непароксизмальную тахикардию (исходящую из атриовентрикулярного соединения, предсердную и желудочковую формы), трепетание и мерцание (фибрилляцию) предсердий и желудочков.
- II. Аритмии, вызванные нарушением функции внутрисердечной проводимости.
Данная группа аритмий возникает в результате снижения или прекращения распространения импульса по проводящей системе. Нарушения проводимости включают: синоатриальную, внутрипредсердную, атриовентрикулярную (I, II и III степени) блокады, синдромы преждевременного возбуждения желудочков, внутрижелудочковые блокады ножек пучка Гиса (одно-, двух- и трехпучковые).
- III. Комбинированные аритмии.
К аритмиям, сочетающим нарушения проводимости и ритма относятся эктопические ритмы с блокадой выхода, парасистолия, атриовентрикулярные диссоциации.
Проявления аритмий могут быть самыми различными и определяются частотой и ритмом сердечных сокращений, их влиянием на внутрисердечную, церебральную, почечную гемодинамику, а также функцию миокарда левого желудочка. Встречаются, так называемые, «немые» аритмии, не проявляющие себя клинически. Они обычно выявляются при физикальном осмотре или электрокардиографии.
Основными проявлениями аритмий служат сердцебиение или ощущение перебоев, замирания при работе сердца. Течение аритмий может сопровождаться удушьем, стенокардией, головокружением, слабостью, обмороками, развитием кардиогенного шока.
Ощущения сердцебиения обычно связаны с синусовой тахикардией, приступы головокружения и обмороков – с синусовой брадикардией или синдромом слабости синусового узла, замирание сердечной деятельности и дискомфорт в области сердца – с синусовой аритмией.
При экстрасистолии пациенты жалуются на ощущения замирания, толчка и перебоев в работе сердца. Пароксизмальная тахикардия характеризуется внезапно развивающимися и прекращающимися приступами сердцебиения до 140-220 уд. в мин. Ощущения частого, нерегулярного сердцебиения отмечается при мерцательной аритмии.
Течение любой аритмии может осложниться фибрилляцией и трепетанием желудочков, что равносильно остановке кровообращения, и привести к гибели пациента. Уже в первые секунды развиваются головокружение, слабость, затем – потеря сознания, непроизвольное мочеиспускание и судороги.
АД и пульс не определяются, дыхание прекращается, зрачки расширяются – наступает состояние клинической смерти.
У пациентов с хронической недостаточностью кровообращения (стенокардией, митральным стенозом), во время пароксизмов тахиаритмии возникает одышка и может развиться отек легких.
При полной атриовентрикулярной блокаде или асистолии возможно развитие синкопальных состояний (приступов Морганьи-Адемса-Стокса, характеризующихся эпизодами потери сознания), вызываемых резким снижение сердечного выброса и артериального давления и уменьшением кровоснабжения головного мозга. Тромбоэмболические осложения при мерцательной аритмии в каждом шестом случае приводят к мозговому инсульту.
Первичный этап диагностики аритмии может осуществляться терапевтом или кардиологом. Он включает анализ жалоб пациента и определение периферического пульса, характерных для нарушений сердечного ритма. На следующем этапе проводятся инструментальные неинвазивные (ЭКГ, ЭКГ-мониторирование), и инвазивные (ЧпЭФИ, ВЭИ) методы исследования:
Электрокардиограмма записывает сердечный ритм и частоту на протяжении нескольких минут, поэтому посредством ЭКГ выявляются только постоянные, устойчивые аритмии. Нарушения ритма, носящие пароксизмальный (временный) характер, диагностируются методом Холтеровского суточного мониторирования ЭКГ, который регистрирует суточный ритм сердца.
Для выявления органических причин возникновения аритмии проводят Эхо-КГ и стресс Эхо-КГ. Инвазивные методы диагностики позволяют искусственно вызвать развитие аритмии и определить механизм ее возникновения.
В ходе внутрисердечного электрофизиологического исследования к сердцу подводятся электроды-катетеры, регистрирующие эндокардиальную электрограмму в различных отделах сердца.
Эндокардиальную ЭКГ сравнивают с результатом записи наружной электрокардиограммы, выполняемой одновременно.
Тилт-тест проводится на специальном ортостатическом столе и имитирует условия, которые могут вызывать аритмию. Пациента размещают на столе в горизонтальном положении, измеряют пульс и АД и затем после введения препарата наклоняют стол под углом 60-80° на 20 – 45 минут, определяя зависимость АД, частоты и ритма сердечных сокращений от изменении положения тела.
С помощью метода чреспищеводного электрофизиологического исследования (ЧпЭФИ) проводят электрическую стимуляцию сердца через пищевод и регистрируют чреспищеводную электрокардиограмму, фиксирующую сердечный ритм и проводимость.
Ряд вспомогательных диагностических тестов включает пробы с нагрузкой (степ-тесты, пробу с приседаниями, маршевую, холодовую и др. пробы), фармакологические пробы (с изопротеринолом, с дипиридомолом, с АТФ и др.) и выполняются для диагностики коронарной недостаточности и возможности суждения о связи нагрузки на сердце с возникновением аритмий.
Выбор терапии при аритмиях определяется причинами, видом нарушения ритма и проводимости сердца, а также состоянием пациента. В некоторых случаях для восстановления нормального синусового ритма бывает достаточно провести лечение основного заболевания.
Иногда для лечения аритмий требуется специальное медикаментозное или кардиохирургические лечение. Подбор и назначение противоаритмической терапии проводится под систематическим ЭКГ-контролем. По механизму воздействия выделяют 4 класса противоаритмических препаратов:
- 1 класс — мембраностабилизирующие препараты, блокирующие натриевые каналы:
- 1А – увеличивают время реполяризации ( прокаинамид, хинидин, аймалин, дизопирамид)
- 1B – уменьшают время реполяризации (тримекаин, лидокаин, мексилетин)
- 1C — не оказывают выраженного влияния на реполяризацию (флекаинид, пропафенон, энкаинид, этацизин, морацизин, лаппаконитина гидробромид)
- 2 класс – β-адреноблокаторы (атенолол, пропранолол, эсмолол, метопролол, ацебутолол, надолол)
- 3 класс — удлиняют реполяризацию и блокируют калиевые каналы (соталол, амиодарон, дофетилид, ибутилид, бБретилия тозилат)
- 4 класс — блокируют кальциевые каналы (дилтиазем, верапамил).
Немедикаментозные методы лечения аритмий включают электрокардиостимуляцию, имплантацию кардиовертера-дефибриллятора, радиочастотную аблацию и хирургию на открытом сердце. Они проводятся кардиохирургами в специализированных отделениях.
Имплантация электрокардиостимулятора (ЭКС) – искусственного водителя ритма направлена на поддержание нормального ритма у пациентов с брадикардией и атриовентрикулярными блокадами.
Имплантированный кардиовертер-дефибриллятор в профилактических целях подшивается пациентам, у которых высок риск внезапного возникновения желудочковой тахиаритмии и автоматически выполняет кардиостимуляцию и дефибрилляцию сразу после ее развития.
С помощью радиочастотной аблации (РЧА сердца) через небольшие проколы с помощью катетера проводят прижигание участка сердца, генерирующего эктопические импульсы, что позволяет блокировать импульсы и предотвратить развитие аритмии. Хирургические операции на открытом сердце проводятся при кардиальных аритмиях, вызванных аневризмой левого желудочка, пороками клапанов сердца и т. д.
В прогностическом плане аритмии крайне неоднозначны. Некоторые из них (наджелудочковые экстрасистолии, редкие экстрасистолы желудочков), не связанные с органической патологией сердца, не несут угрозы здоровью и жизни. Мерцательная аритмия, напротив, может вызывать жизнеугрожающие осложнения: ишемический инсульт, тяжелую сердечную недостаточность.
Самыми тяжелыми аритмиями являются трепетание и фибрилляция желудочков: они представляют непосредственную угрозу для жизни и требуют проведения реанимационных мероприятий.
Профилактика аритмий
Основным направлением профилактики аритмий является лечение кардиальной патологии, практически всегда осложняющейся нарушением ритма и проводимости сердца.
Также необходимо исключение экстракардиальных причин аритмии (тиреотоксикоза, интоксикаций и лихорадочных состояний, вегетативной дисфункции, электролитного дисбаланса, стрессов и др.).
Рекомендуется ограничение приема стимулирующих средств (кофеина), исключение курения и алкоголя, самостоятельного подбора противоаритмических и иных препаратов.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_cardiology/arrhythmia
Виды аритмий
Содержание [СкрытьПоказать]
Появление перебоев в сердечной деятельности на фоне присутствующих неврологических заболеваний. В большей степени определяется у лиц женского пола. Характеризуется функциональным расстройством в ритмичной работе сердца. При выраженной клинике назначается соответствующее лечение. Препараты подбираются врачом-неврологом.
Подробнее о Неврологической аритмии
Данным определением часто обозначают нарушение ритма сердца, развившегося на фоне гипертрофированного правого желудочка. Заболевание в основном связано с повышенным давлением в легочной артерии. Также аритмии способствует растягивание стенок правого желудочка. Тяжело поддается лечению ввиду хронизации процесса.
Подробнее о Легочной аритмии
Очень быстрое и беспорядочное сокращение предсердий, при котором наблюдается их сокращение свыше 300 раз в минуту. Патология является крайне опасной для жизни человека и требует безотлагательного вмешательства медицинского персонала. Риск развития патологии увеличивается с возрастом, чему способствуют органические поражения миокарда.
Подробнее о Фибрилляции предсердий
Важная для диагностики разновидность аритмии, при которой наблюдается несвоевременное сокращение желудочков. Сигнал для внеочередной деполяризации поступает из дополнительного (эктопического) очага возбуждения. Для предупреждения развития серьезных осложнений, нужно проводить своевременное лечение желудочковой экстрасистолии.
Подробнее о Желудочковой экстрасистолии
Этот вид аритмии характеризуется появлением хаотичных сокращений мышц предсердий с увеличением частоты сердечных сокращений до 500-600 ударов в минуту. Патология может вызвать серьезный недостаток кровообращения, из-за чего человеку грозит гибель. Часто является осложнением кардиальных заболеваний, которые были запущены, либо проводилось неправильное лечение.
Подробнее о Мерцательной аритмии
Нарушение нормальной деятельности сердца, при котором сохраняется синусовый ритм. Может проявляться учащением, замедлением или нерегулярностью сердечных сокращений.
Данный вид аритмии делится на патологическую синусовую аритмию и функциональную, которая не требует лечения.
Понятие считается общим и относится к ряду заболеваний, каждое с которых проявляется конкретными клиническими признаками.
Подробнее о Синусовой аритмии
Нарушение нормальной работы синусового узла, при котором развивается замедленное сердцебиение. В этом случае частота сердечных сокращений составляет до 50 ударов в минуту. У тренированных людей рассматривается как вариант нормы. Если патология приносит неудобство человеку, тогда назначается медикаментозное лечение.
Подробнее о Синусовой брадикардии
Приступ аритмии, характеризующийся возникновением и прекращением без видимых причин. Во время сердцебиения частота сердечных сокращений может достигать 300 ударов в минуту. Различают желудочковую, предсердную и узловую (атриовентрикулярную) формы заболевания. Практически все проявления патологии требуют медицинской коррекции.
Подробнее о Пароксизмальной тахикардии
— форма аритмии с наджелудочковым расположением, возникающая в результате ускоренной работы синусового узла.
Проявляется у взрослых частотой сердечных сокращений от 100 ударов в минуту, у детей от 120 ударов в минуту.
В зависимости от выраженности клинических проявлений может считаться физиологической и патологической. Лечение синусовой тахикардии требуется при нарушении нормального образа жизни человека.
Подробнее о Синусовой тахикардии
Является клиническим определением нарушений сердечной деятельности, возникающих при недостаточности или стенозе клапанных аппаратов. Особенно часто появляются при пролапсе митрального клапана. В связи наличия органической патологии часто требуется оперативное вмешательство.
Подробнее о Клапанновых аритмиях
Могут представляться больным как одно заболевание, хотя на самом деле аритмия — нарушение ритма сердца.
Поскольку поджелудочная железа анатомически находиться близко к сердцу, при некоторых ее заболеваниях возникают перебои в сердечной деятельности, клинически определяемые как “поджелудочные аритмии”.
Оставлять без внимания их нельзя, поэтому проводятся консультации у врача-кардиолога с последующим назначением антиаритмического лечения.
Подробнее о Поджелудочных аритмиях
В некоторых ситуациях кишечные заболевания сочетаются с аритмиями (перебоями в работе сердца), что заметно осложняет общее состояние больного. В частности, сердцебиение случается при инфекционных процессах, протекающих в кишечнике, острых отравлениях и после травмы. В каждом случае требуется специфическое лечение в виде антиаритмических средств.
Подробнее о Кишечной аритмии
Нарушение ритма сердца, которое в неврологии может сочетаться с межреберной невралгией. Кроме мышечных болей основная клиника дополняется перебоями сердца. Поэтому к общему лечению добавляются еще препараты антиаритмического действия.
Подробнее о Межреберной аритмии
Группа нарушений автоматизма, не связанных с главным водителем ритма — синусовым узлом. Сюда относится желудочковый, предсердный и узловой ритм. Возбуждение сердечной мышцы происходит с ускорением или замедлением, что проявляется соответствующей клиникой. Часто приобретают форму пароксизмальной тахикардии, развивающаяся в том или ином отделе сердца.
Подробнее о Гетеротопных аритмиях
Является неправильным ритмом сердца, напрямую связанным с воздействием парасимпатического нерва (вагуса). Развивается в 90% случаев у мужчин после приема алкогольных напитков или жирной еды в большом количестве. Может не вызывать значительного дискомфорта и быстро проходить после устранения раздражающего фактора. В других случаях требуется терапевтическое воздействие.
Подробнее о Вагусной аритмии
Проявляется нарушенным ритмом сердца в результате неправильного сокращения желудочков. Относится к группе экстрасистолий. В зависимости от причины выделяют органические и функциональные виды нарушений. Во втором случае чаще всего пациентами становятся женщины. При наличии поражения сердечной мышцы могут способствовать возникновению более сложных состояний (фибрилляции, мерцания).
Подробнее о Систолической аритмии
Представляется неправильным ритмом сердца или частотой сердечных сокращений, вызванных приемом лекарственных препаратов. Чаще всего развивается после превышения дозы сердечных гликозидов и диуретиков. При своевременно оказанной помощи не приводит к развитию осложнений.
Подробнее о Медикаментозной аритмии
Перебои в работе сердца, связанные с недостатком снабжения кислородом сердечной мышцы (миокарда). При заболевании может наблюдаться нерегулярное, частое или замедленное сердцебиение. Для диагностики используют ЭКГ, коронарографию с целью выявления ишемизированных участков. В сложных случаях может потребоваться оперативное вмешательство.
Подробнее о Ишемической аритмии
Известна еще как наджелудочковая экстрасистолия. Преждевременные импульсы возникают в предсердиях. Появляются нерегулярные сердечные сокращения, нарушающие нормальную работу мышечного органа. Медикаментозная коррекция актуальна в случае предъявления больным жалоб, снижения трудоспособности. Без выраженной клиники лечение патологии не проводится.
Подробнее о Наджелудочковой аритмии
Является дополнительным симптомокомплексом вегето-сосудистой дистонии, характеризующийся неправильным ритмом сердца, его ускорением или замедлением. Непросто поддается лечению ввиду основной причины развития — расстройства работы нервной системы. Поэтому нередко требуется консультация психотерапевта наравне с применением антиаритмических препаратов.
Подробнее о Сосудистой аритмии
Нерегулярные сокращения сердца, с учащенным или замедленным сердечным ритмом. Проявляется на фоне гипертонической болезни. Может развиваться вследствие гипертонического криза. Этот вид аритмии считается вариантом осложнения основного заболевания, поэтому необходимо проводить своевременное лечение.
Подробнее о Гипертонической аритмии
В основном диагностируется у подростков. Проявляется увеличением числа сердечных сокращений на глубоком вдохе, при этом на выдохе ЧСС уменьшается. Часто отсутствуют клинические проявления, поэтому выявляется патология при общем осмотре больного. С возрастом может уменьшаться вероятность ее возникновения.
Подробнее о Дыхательной аритмии
Данный вид аритмии представляет собой группу заболеваний сердца, включающую различные нарушения ритма с увеличением или уменьшением частоты сердечных сокращений. Сердечный импульс на фоне аритмии может образовываться или проводиться патологическим образом. Форма заболевания диагностируется с помощью ЭКГ, после чего назначается наиболее подходящее антиаритмическое средство.
Подробнее о Сердечной аритмии
При этой патологии желудочки сокращаются хаотично с ЧСС от 250 до 500 ударов в минуту. Возможна остановка сердца ввиду отсутствия его координированной работы. Развивается на фоне различных заболеваний сердца, основными с которых считается инфаркт миокард, гипертонические кризы, стенокардия, кардиомиопатии.
Подробнее о Фибрилляции желудочков
Частое сокращение желудочков сердца, при котором насчитывается ЧСС 120 раз в минуту и более. Известна еще как пароксизмальная тахикардия.
Может рассматриваться в виде физиологического состояния (после физической нагрузки, на фоне эмоционального и психического напряжения) и патологического (развивается в состоянии покоя).
Может осложнятся фибрилляцией, поэтому в любой форме необходимо проходить лечение антиаритмическими препаратами.
Подробнее о Желудочковой тахикардии
Сложная форма аритмии, проявляющаяся неритмичным и частым сокращением предсердий. Число сердечных сокращений составляет от 250 до 350 раз в минуту. Иногда патология обозначается как “наджелудочковая тахикардия”. Сопровождается тяжелой клиникой, требующей немедленного вмешательства медицинского персонала. На ЭКГ появляется патологический зубец F.
Подробнее о Трепетании предсердий
Ритм сердечной деятельности, при котором периодически возникают несвоевременные сокращения всего сердца, либо отдельных его камер. Обнаруживается у 70% людей. Без клинических проявлений не требует специфического лечения. В других случаях предшествует появлению пароксизмов, которые вызывают приступ неправильной деятельности сердца. Тогда проявляется симптомами основного заболевания.
Подробнее о Экстрасистолической аритмии
Источник: https://arrhythmia.center/arhythmia/kind/