Солдатенков Илья Витальевич, врач-терапевт
Парасистолия — особый вид аритмии, обусловленный наличием дополнительного очага генерации сердечного импульса, который функционирует независимо от главного водителя ритма.
Парасистолия считается комбинированной патологией, при которой внеочередное сердечное сокращение возникает следствие аномального импульса, идущего из любого отдела сердца.
Возникает двойной ритм: основной задается синусовым узлом, а дополнительный — прочими патологическими источниками генерации из любой части проводниковой системы.
Парацентр — это патологический водитель ритма, который может располагаться в желудочках сердца, предсердиях или атриовентрикулярном соединении. Он бывает сочетанным и множественным. Человек может никак не ощущать внеочередные сокращения. В некоторых случаях они воспринимаются как перебои в работе сердца и неприятные ощущения за грудиной.
Парасистолия возникает у лиц с патологией сердечно-сосудистой системы, эндокринопатиями, гематологическими болезнями, дисфункцией нервной системы, а также у спортсменов.
Парасистолия отличается одновременным и независимым появлением нескольких конкурирующих центров автоматизма. Патология встречается чаще у взрослых, чем у детей. У детей парасистолия не сочетается с сопутствующими, тяжелыми поражениями миокарда, с которыми связано появление патологии у взрослых больных.
Заболевание с трудом поддается лечению антиаритмиками. Медикаментозное лечение парасистолии должно быть длительным. У большинства больных патология имеет стойкий, упорно рецидивирующий характер.
Частая парасистолия, сочетающаяся с органическими или структурными заболеваниями сердца, имеет неблагоприятный прогноз.
Формы
По локализации источника второго ритма выделяют следующие виды парасистолии:
- Желудочковая,
- Предсердная,
- Суправентрикулярная,
- Из синусового узла,
- Сочетанная.
Электрокардиографическая классификация парасистолии:
- Брадикардическая,
- Тахикардическая,
- Интермиттирующая,
- Переходная — атипичная,
- Множественная,
- Искусственная.
Причины
Парасистолию вызывают сердечные и внесердечные причины. Существует также идиопатическая форма болезни, при которой какие-либо причины не обнаруживаются.
К кардиологическим причинам относятся:
Прочие причины: гормональный дисбаланс, гипотиреоз или гипертиреоз, анемия, водно-электролитные расстройства в организме, гипергликемия, патология вегетативной нервной системы, неврозы, злоупотребление лекарствами.
Кардиомиоциты в отличии от остальных клеток живого организма автоматически вырабатывают импульсы, которые возникают в синусовом узле. Под воздействием патологических факторов в любом отделе сердца может сформироваться парасистолический центр, вызывающий преждевременные сокращения, экстрасистолы и даже мерцательную аритмию.
У спортсменов и здоровых людей причиной возникновения парасистолии является гипертонус блуждающего нерва. Миокард не может полностью расслабиться в диастолу, синусовый узел ослабевает, активным становится парасистолический очаг.
Симптоматика
Парасистолия клинически проявляется приступами учащенного сердцебиения, повышенной утомляемостью, слабостью, головокружением, нарушением сна, головной болью, плохой переносимостью транспорта, снижением работоспособности и прочими симптомами астеновегетативного синдрома. Боли в сердце обычно сопровождаются чувством страха и предобморочным состоянием. Лица с парасистолией ощущают сильные удары и толчки в грудной клетке, «замирание» сердца или его «остановку», «перебои», «провалы» или «пропущенные удары» в сердечном ритме.
Желудочковая парасистолия может протекать бессимптомно и обнаруживаться случайно на кардиограмме.
Диагностика
Диагностика парасистолии основывается на жалобах больного, данных анамнеза заболевания и жизни, физикального осмотра.
Во время исследования пульса или аускультации сердца кардиолог может заподозрить наличие парасистолии по учащенному и неритмичному сердцебиению.
Чтобы поставить окончательный диагноз, необходимо провести дополнительную диагностику, включающую лабораторные и инструментальные методы исследования.
- Основным диагностическим методом парасистолии является электрокардиография.
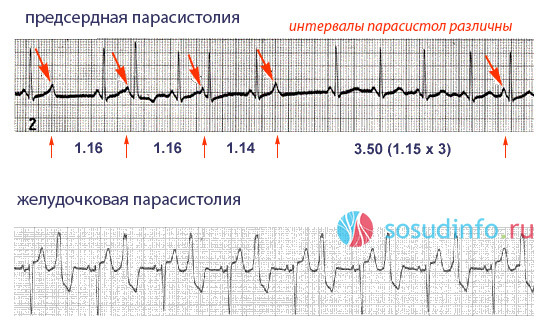
ЭКГ-признаки парасистолии: наличие двух, независимых друг от друга, ритмов; нарушение синусового ритма; периодические сливные сокращения; частота парасистол составляет 25-65 толчков в минуту; измерение интервала сцепления от начала зубца q — признак желудочковой парасистолии; измерение интервала сцепления от начала зубца P — признак предсердной парасистолии. Предсердная парасистолия встречается намного реже желудочковой. Парасистолические зубцы Р отличаются по форме от синусовых зубцов, предэктопические интервалы варьируются менее интенсивно. На ЭКГ парасистолы по форме похожи на желудочковые экстрасистолы. Но в отличии от экстрасистолии при данной патологии отсутствует четкая связь между парасистолами и основным синусовым ритмом, длительность интервала сцепления является непостоянной и нестабильной.
примеры парасистолии на ЭКГ
- Холтеровское мониторирование электрокардиограммы позволяет установить разновидность парасистолии и место локализации ее очага.
- Велоэргометрия — нагрузочная проба, выполняемая под контролем ЭКГ. Эту методику проводят с целью обнаружения недостаточного кровоснабжения сердца и ишемии, которая может стать причиной парасистолии.
- УЗИ сердца с допплерографией — визуализация на экране монитора всего процесса сокращения миокарда.
- МРТ показывает полноценное, объёмное изображение сердца в любой плоскости, оценивает его объемы, состояние и функциональность.
- Лабораторная диагностика – клиническое исследование крови и мочи, исследование гормонального профиля организма.
Лечение
Лечение парасистолии заключается в использовании немедикаментозных, лекарственных, а также хирургических методов.
Немедикаментозная терапия
Немедикаментозное лечение заключается в соблюдении принципов здорового образа жизни:
- Выполнение физических упражнений,
- Правильное питание,
- Предупреждение психоэмоционального перенапряжения,
- Нормализация веса,
- Полноценный сон,
- Борьба с вредными привычками,
- Оптимальный режим труда и отдыха.
Медикаментозное лечение
- Метаболические средства, улучшающие обмен веществ в тканях – «Рибоксин», «Панангин», «Триметазидин», «Элькар», «Кудесан».
- Бета-адреноблокаторы – «Изоптин», «Обзидан», «Бисопролол», «Конкор».
- Антиаритмические препараты – «Дифенин», «Кордарон», «Пропанорм».
- Успокаительные средства растительного происхождения – «Экстракт валерианы», «Пустырник», «Настойка боярышника».
- Седативные препараты – «Персен», «Афобазол», «Тенотен».
- Стабилизаторы вегетативной регуляции – «Фенибут», «Пантогам», «Глутаминовая кислота».
- Антиоксиданты – витамины Е, А, никотиновая кислота, «Актовегин».
- Сосудистые препараты – «Пентоксифиллин», «Циннаризин».
- Статины в случае наружения липидного обмена – «Аторвастатин», «Ловастатин» , фибраты – «Фенофибрат», «Липанор».
РЧ-прижигание источника патологических имульсов
Хирургическое лечение
Оперативное вмешательство показано больным, плохо переносящим антиаритмическую терапию; а также лицам, у которых сохраняется парасистолия при приеме антиаритмиков.
Целью операции является удаление очага парасистолии. К сердцу больного через бедренную артерию подводят проводник, имеющий вид тонкой трубки, по которому подается радиочастотный импульс.
Именно так происходит удаление парацентра, на месте которого образуется рубчик.
Если у больного имеется один парацентр, то ему поможет одна операция. В противном случае потребуется повторное вмешательство.
Опасность парасистолии заключается в развитии тяжелых последствий – мерцательной аритмии или пароксизмальной тахикардии. При отсутствии своевременного и адекватного лечения парасистолии развиваются осложнения, приводящие к летальному исходу – фибрилляция желудочков, сердечная недостаточность.
Перейти в раздел:
- Заболевания сердца и аорты
- Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
- На ваш вопрос ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Источник: https://sosudinfo.ru/serdce/parasistoliya/
Парасистолия желудочковая: признаки на ЭКГ, лечение
Парасистолия желудочковая является особым видом аритмии, при котором существует дополнительный очаг, генерирующий электрические импульсы, заставляющие сердце сокращаться. Импульс может идти из любого отдела жизненно важного органа. В данном случае – из желудочков. Болезнь может стать причиной сердечной недостаточности и фибрилляции желудочков.
Особенности развития патологии
В нормальном состоянии сокращение сердца происходит под влиянием импульсов, вырабатываемых синоатриальным узлом. Возбуждение генерируется спонтанно, с определенной частотой. Это явление называют автоматизмом.
Различные заболевания и патологии сердца приводят к тому, что структура миокарда меняется, и формируются дополнительные очаги с замедленной проводимостью, которые отправляют импульс обратно. Также кардиомиоциты, способные вырабатывать импульсы могут скапливаться в другом месте, а не в синоатриальном узле.
Некоторые называют парасистолию разновидностью экстрасистолии. Особенностью проблемы является наличие автоматизма эктопического очага. В этой ситуации в сердце находится два водителя ритма, которые вырабатывают свои импульсы. Эктопический очаг обычно представлен участком соединительной ткани.
Почему возникает
Желудочковая парасистолия – это аритмия, развивающаяся под влиянием сердечных и внесердечных причин. Также существует форма заболевания, причины которой обнаружить не удалось. Ее называют идиопатической.
К сердечным факторам относят:
- Ишемические неполадки в сердце, при которых нарушается приток крови к сердечной мышце, из-за поражения коронарных артерий атеросклерозом.
- Некротические процессы в тканях сердца. При инфаркте миокарда гибнет определенная часть клеток органа, что приводит к необратимым последствиям.
- Воспалительные заболевания сердечной мышцы.
- Структурные и функциональные нарушения в миокарде.
- Нарушения, приводящие к снижению сократительной способности мышц сердца.
- Выбухание створок митрального клапана в процессе сокращения левого желудочка. Это явление называют пролапсом.
К развитию парасистолии могут привести и патологические процессы в других органах и тканях. Проблема вызывается:
- Гормональными нарушениями в организме.
- Патологиями щитовидной железы, при которых вырабатывается избыточное или недостаточное количество гормонов.
- Анемией.
- Нарушением соотношения электролитов в крови. Чтобы все процессы в организме происходили нормально, в нем должно быть достаточно калия, магния, кальция. Если их уровень повышается или снижается, возникают различные нарушения.
- Высоким показателем глюкозы в крови.
- Дисбалансом вегетативной нервной системы, так как она регулируют работу внутренних органов.
- Неправильным употреблением медикаментозных средств. Обычно нарушения ритма вызывают препараты для сердца вроде сердечных глюкозидов.
Проблема встречается у людей любого возраста. Желудочковая парасистолия у подростков вызывается гормональными процессами, связанными с половым созреванием.
Виды
Существуют разные виды парасистолии в зависимости от места расположения эктопического очага. Аритмия бывает:
- предсердной;
- атриовентрикулярной;
- желудочковой.
Исходя из того, как часто вырабатываются неправильные импульсы, парасистолия бывает разных типов.
- Брадикардическая, при которой импульсы генерируются медленнее, чем в синоатриальном узле.
- Тахикардическая. Выработка толчков происходит быстрее в отличие от основного ритма.
Нарушение ритма может наблюдаться постоянно и непостоянно, в последнем случае парасистолию называют интермиттирующей.
Признаки развития
Многие больные, страдающие парасистолией, замечают наличие:
- Чувства, что сердце переворачивается или замирает, делает резкие толчки. Периодически учащаются сокращения.
- Низкой работоспособности, быстрой утомляемости, головокружений.
- Болезненных ощущений в области сердца, потери сознания на фоне учащенного сердцебиения.
В некоторых случаях парасистолия не имеет никаких проявлений. В таких случаях диагноз ставят случайно во время прохождения процедуры электрокардиографии.
Также читают: Брадикардия и высокое давление
Методы диагностики
При подозрении на парасистолию, необходимо пройти обследование.
- Анализ анамнеза заболевания и жалоб.
- Определение наличия хронических патологий, перенесенных оперативных вмешательств, принимаемых лекарственных средств.
- Выявление генетической предрасположенности к патологиям сердечно-сосудистой системы.
- Физикальный осмотр. Врач оценивает состояние кожного покрова пациента, волос, ногтей, высчитывает частоту дыхательных движений, прослушивает сердце на шумы и хрипы в легких.
- Сдача общего анализа крови и мочи.
- Биохимическое исследование крови. В ходе процедуры выявляют, сколько в крови плохого холестерина, сахара, калия. Это необходимо, чтобы определить причину развития аритмии.
- Анализ на наличие уровня гормонов щитовидной железы. Обследование исключает наличие патологий щитовидной железы, которые могли вызвать парасистолию.
- Электрокардиография. Это основной вид обследования при подозрении на какой-либо вид аритмии. Выявляется не только парасистолия на ЭКГ, а и патологии сердца, которые могли ее вызвать.
- Суточный мониторинг по Холтеру. На протяжении одного или нескольких дней записывают электрокардиограмму. Для этого пациента подключают к портативному устройству. Процедура позволяет обнаружить местоположение очага аритмии.
- Для выявления структурных аномалий в сердце проводят эхокардиографию.
- Проводят тесты с нагрузкой. Пациент должен заниматься на велотренажере или беговой дорожки, после чего ему делают ЭКГ. Исследование позволяет определить, как сердце переносит нагрузки, а также выявляет наличие ишемических поражений в качестве одной из причин парасистолии. Также определяют признаки парасистолии на ЭКГ во время физической активности.
- Для получения информации о состоянии пациента рекомендуют пройти магнитно-резонансную томографию.
- При желудочковой парасистолии также проводят электрофизиологическую диагностику. Это эффективная методика, позволяющая не только подтвердить парасистолию, а и с точностью выявить патологический очаг.
Парасистолия: лечение
Парасистолия – это нарушение, способное вызвать серьезные нарушения, поэтому его необходимо лечить. Для устранения проблемы необходима комплексная терапия. Чтобы восстановить работу сердца, необходимо устранить основную причину аритмии.
Пациенту, в первую очередь, рекомендуют отказаться от употребления спиртных напитков и табачных изделий. Важно составить сбалансированный рацион.
Следует употреблять больше продуктов, содержащих клетчатку, отказаться от вредной пищи. Чай и кофе нужно ограничить, а лучше полностью отказаться от подобных напитков.
- Питаться больной должен регулярно и часто, не менее пяти раз в день, употребляя пищу небольшими порциями.
- Следует избегать переутомления и чрезмерных нагрузок, спать не менее восьми часов в сутки.
- Также назначают препараты. Для нормализации ритма сердца рекомендуют применение:
- Лекарств для улучшения обменных процессов в организме.
- Препаратов, содержащих омега 3 полиненасыщенные жирные кислоты.
- Бета-адреноблокаторов, которые снижают влияние адреналина и норадреналина на работу сердца.
- Антиаритмических средств. Они позволяют избежать любых видов ритма, отличающихся от нормального.
В некоторых случаях прибегают к хирургическим процедурам. Такая терапия необходима, если больной плохо переносит приступы и при отсутствии эффекта от медикаментов. Устраняют процедуру методом радиочастотной абляции.
Последствия и профилактика
Опасность парасистолии состоит в высокой вероятности развития фибрилляции желудочков, при которой большинство больных умирают. Также на фоне аритмии может возникнуть сердечная недостаточность.
Чтобы избежать развития парасистолии, следует вовремя лечить патологии сердца, вести здоровый образ жизни, достаточно отдыхать и правильно питаться. Своевременно обнаружить проблему помогут регулярные профилактические обследования.
Источник: https://KardioPuls.ru/bolezni/ritm/parasistoliya-zheludochkovaya/
Парасистолия
Парасистолия — вид аритмии, связанный с наличием одного или нескольких дополнительных водителей ритма. Каждый из центров возбуждения способен вызывать неритмичное сокращение предсердий, желудочков или всего сердца. Патология часто протекает бессимптомно, возможны жалобы на внеочередные сокращения, бледность кожи, одышку, быструю утомляемость. Диагностика основывается на данных анамнеза, объективного обследования, инструментальных методов (ЭКГ, холтеровское мониторирование, МРТ, УЗИ). Лечение зависит от тяжести патологии, включает в себя медикаментозные, хирургические методы. Главной задачей лечебных мероприятий является нормализация сердечного ритма, предупреждение опасных аритмических, тромбоэмболических осложнений.
Парасистолия как электрофизиологический феномен является результатом активности эктопического центра, который работает независимо от основного водителя ритма. Вопрос о встречаемости патологии в общей врачебной практике остается дискутабельным вследствие гиподиагностики сердечных заболеваний.
Дополнительную сложность создает схожесть ЭКГ-картины парасистолии и различных видов экстрасистолии, особенно бигеминии (существует точка зрения, что это разновидности одного и того же нарушения проводимости). Их соотношение составляет 1:21. В среднем активность парацентра регистрируется в 1-2 случаях на тысячу исследований кардиальной проводимости.
Четкой корреляции между наличием парасистолии, полом и возрастом пациента не прослеживается.
Парасистолия
Развитие данного типа аритмии связано с метаболическим дисбалансом в кардиомиоцитах, особенно с нарушениями обмена ионов: натрия, калия, кальция, магния.
Изменения метаболизма отрицательно влияют на проводящую систему сердца, провоцируют образование второго, патологического очага возбуждения, способного работать автономно или полуавтономно от основного пейсмейкера. Предрасполагающими факторами являются:
- Функциональные нарушения. К данной группе причисляют аритмии нейрогенного происхождения, связанные с неврозами, вегетососудистой дистонией, вредными привычками (курение, употребление алкоголя, наркотиков), гормональным дисбалансом (тиреотоксикоз, гемохроматоз), приемом некоторых пищевых и лекарственных веществ (кофеина, антидепрессантов, эуфиллина, глюкокортикоидов, диуретиков, сердечных гликозидов). Образование парацентра также может провоцироваться длительной повышенной нагрузкой на сердце, например, у спортсменов.
- Органические поражения. Включают повреждения ткани сердца, приводящие к нарушению нормального функционирования проводящей системы, в том числе – морфологические изменения на фоне ишемической болезни сердца, инфаркта миокарда, эндокардита, перикардита, кардиомиопатии, ревматической лихорадки, пороков, травм, хирургических вмешательств, облучения. Значимую роль играют нарушения обмена веществ, отрицательно сказывающиеся на функции кардиальной мышцы: амилоидоз сердца, коллагенозы, подагра.
Парасистолия как особый вид аритмии связана с наличием в сердце второго полноценного водителя ритма, работающего параллельно с основным.
Механизм образования эктопического очага возбуждения обусловлен, прежде всего, дисфункцией проводящей системы, которая способствует обособлению парацентра, его защите от деполяризации главным пейсмейкером («блок входа»).
Существует несколько концепций объясняющих патогенетический механизм этого явления, но наиболее общепринятой считается теория «повторного входа». В соответствии с ней при замедлении проведения возбуждения в каком-либо участке ткани мышечные волокна реполяризуются и деполяризуются с разной скоростью.
Изменение скорости реполяризации и деполяризации может быть вызвано функциональными или органическим изменениями сердечной мышцы. Вне зависимости от его причины на уровне тканей наблюдаются типичные патологические изменения электролитного обмена, гипокалиемия, расстройства микроциркуляции.
На фоне этого импульс может поступить в волокно, уже готовое к новому сокращению, в то время как соседние участки ткани еще находятся в периоде восстановления. Постепенно рассинхронизация становится критической.
В результате формируется аномальный фрагмент миокарда, обособленный от остальной части проводящей системы и начинающий работать автономно.
В клинической кардиологии разработано две основные номенклатуры парасистолии. Первая основывается на локализации парацентра, нечасто используется во врачебной практике, представляет интерес для патоморфологов, патофизиологов.
Согласно этой систематизации дополнительный автономный водитель ритма может располагаться в желудочках, предсердиях, добавочных предсердно-желудочковых путях или в одной камере с основным (дублированный тип).
Большую клиническую ценность представляет классификация, описывающая взаимоотношения аномального центра возбуждения с окружающим его миокардом:
- Парасистолия классического типа. Характерна автономная активность парацентра с полноценным блоком входа нормального сигнала. Электрофизиологические классические признаки: непостоянство интервала между сокращениями из физиологического и аномального водителей ритма, наличие правила общего делителя, возможное образование сливных комплексов (одна часть миокарда возбуждается основным узлом, другая – парасистолическим).
- Парасистолия модулированного типа. Главный водитель ритма (в норме синусовый узел) может влиять на функционирование аномального центра, но структуры частично изолированы друг от друга. Выделяют несколько вариантов взаимодействия: физиологический пейсмейкер способен ускорять работу парацентра, замедлять ее, периодически полностью подавлять.
Субъективные проявления патологии обычно крайне скудные либо отсутствуют вовсе. При злокачественном течении парасистолии пациенты чувствуют «переворачивание», толчки, удары сердца в грудную клетку, ощущают замирание, остановки в его работе. Может выявляться побледнение кожных покровов, избыточная потливость, одышка, сухой кашель, тревога, иногда – страх смерти.
При желудочковой локализации парацентра возможно развитие головокружения, обмороков, приливов жара, слабости, быстрой утомляемости, болей за грудиной. Многие симптомы обусловлены не столько самой аритмией, сколько заболеванием или состоянием, лежащим в его основе (ИБС, кардиомиопатия, застой в малом круге кровообращения, эндокардит).
Это затрудняет последующую диагностику, требует комплексного обследования пациента.
Несмотря на свое преимущественно доброкачественное течение, парасистолия является отражением нарушенной электрофизиологии миокарда, что значительно повышает риск развития серьезных нарушений ритма.
Тип осложнений зависит от локализации парацентра.
При суправентрикулярном расположении аномальный пейсмейкер способен вызвать формирование мерцательной аритмии, наджелудочковой тахикардии с частотой до 250 ударов в минуту, что, в свою очередь, создает условия для тромбообразования.
Постоянный патологический ритм уменьшает сердечный выброс, снижает объем кровотока по коронарным, сонным и почечным артериям. В результате нарушений кровообращения у некоторых больных развиваются афазии, парезы, почечная недостаточность, ишемия миокарда.
Наиболее тяжелые последствия отмечаются при патологическом водителе ритма, локализованном в желудочках.
Генерируя собственные импульсы, он существенно нарушает нормальное распространение возбуждения, увеличивая вероятность внезапной сердечной смерти, фибрилляции желудочков.
Обнаружение парасистолии возможно на этапе первичного обращения пациента к терапевту, кардиологу или при прохождении планового медицинского осмотра.
При опросе врач выявляет типичные для аритмии признаки (чувство нерегулярности сердечных сокращений, слабость, одышку), выясняет условия, предшествующие этим состояниям.
При сборе анамнеза жизни специалист устанавливает сопутствующие заболевания, особенно – сердечно-сосудистой и эндокринной системы, наличие вредных привычек, возможную наследственную предрасположенность. Оценивает характер пульса, проводит аускультацию сердца. Из дополнительных методов обследования используются:
- Электрокардиография. Основной метод диагностики парасистолии. При расшифровке ЭКГ определяется два независимых ритма. Главным отличием от экстрасистолии является постоянно меняющийся интервал от предыдущего нормального комплекса до патологического. Блокада выхода сигнала из аномального пейсмейкера делает расстояние непостоянным вплоть до образования сливных комплексов.
- Холтеровское мониторирование. Показано, если работа парацентра возникает периодически или связана с определенными внешними воздействиями — физической нагрузкой, эмоциональным напряжением, временем суток, приемом лекарственных средств. На парасистолию указывает кратность межэктопических интервалов наименьшему расстоянию между двумя патологическими комплексами. При отсутствии другой сердечной патологии мониторирование дополняют тредмил-тестом, велоэргометрией.
- Ультразвуковое исследование сердца. Важнейший метод выявления органических поражений кардиальной мышцы как причин нарушения ритма. С помощью сонографии оцениваются структурные, функциональные изменения, состояние венечных артерий, клапанов, объем сердечного выброса, давление в камерах, выявляются гипертрофические, апластические, постинфарктные процессы.
- Магнитно-резонансная томография. Томография сердца проводится при недостаточной информативности эхокардиографии, позволяет диагностировать даже небольшие структурные, функциональные отклонения. МРТ дает возможность обнаруживать патологию других органов, эндокринных желез (почек, щитовидной железы, надпочечников, гипофиза), дисбаланс в работе которых способен привести к развитию парасистолии.
Вопрос о необходимости активного лечения аритмии решается индивидуально, так как нарушение зачастую имеет доброкачественное течение, плохо поддается терапии.
Коррекция парасистолии необходима, если аномальный ритм часто возникает и плохо переносится больным.
Поскольку наличие парацентра практически всегда является результатом другой патологии, показано лечение основного заболевания. В клинической практике используются:
- Консервативная терапия. Основана на фармакологическом эффекте противоаритмических препаратов. Применяются антагонисты кальциевых каналов, устраняющие автоматизм парацентра, бета-адреноблокаторы в средних дозировках, уменьшающие ЧСС и скорость генерации потенциала действия в клетках аномального пейсмейкера. В тяжелых случаях назначается амиодарон, который подавляет как суправентрикулярную, так и желудочковую парасистолию в результате усиления блокады выхода из патологического водителя ритма. При нормализации работы сердца переходят к длительной поддерживающей терапии амиодароном.
- Хирургическое лечение. Неэффективность медикаментозного воздействия требует оперативного вмешательства с целью подавления или удаления аномального очага. Возможна имплантация кардиостимулятора, который обеспечивает нормализацию ритма, беря на себя генерацию сократительного импульса. Другим вариантом операции является вживление дефибриллятора, особенно необходимого при злокачественных тахиаритмиях, способных перейти в фибрилляцию и закончиться летальным исходом. Еще один базовый метод лечения — радиочастотная абляция, с помощью которой производится разрушение парацентра путем физического воздействия.
Прогноз при наличии аномального ритма во многом зависит от основного заболевания. При органических поражениях он достаточно серьезный, около 15% больных с сердечными патологиями, осложнившимися парасистолией, погибают в течение года.
Исход при функциональной природе заболевания более благоприятный при условии соблюдения врачебных назначений и рекомендаций. Профилактика аритмии заключается в разумном ограничении физической, умственной нагрузки, употребления кофе, крепкого чая, отказе от вредных привычек, нормализации сна, режима дня.
Необходим контроль над состоянием сердечно-сосудистой системы, гормонального фона, регулярные профилактические осмотры у специалистов.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_cardiology/parasystole
Редкое проявление аритмии сердца — парасистолия: ЭКГ и другие методы обследования, лечение
Нормальным считается ритм сокращений, при котором желудочковые комплексы на ЭКГ следуют друг за другом на одинаковом расстоянии. Если внеочередной комплекс появляется на фиксированном интервале, то этот вид аритмии называется экстрасистолией.
Парасистолия возникает при наличии дополнительного очага генерации сердечных импульсов, поэтому элементы расположены на различном расстоянии от основных комплексов. Эта патология возникает, когда оба источника ритма работают одновременно, независимо друг от друга.
Причины развития
Парасистолические импульсы могут иметь сердечную и внесердечную природу, а также возникают по неизвестным причинам (идиопатические). Болезни сердца, провоцирующие эту достаточно редкую форму аритмии, следующие:
Внесердечными факторами парасистолии бывают:
- нарушения гормонального баланса тиреоидных гормонов,
- сахарный диабет,
- заболевания надпочечников,
- анемия,
- изменение соотношения основных электролитов крови,
- вегетативная дисфункция,
- передозировка Дигоксина, Целанида, Эуфиллина, антидепрессантов, кортикостероидов, мочегонных средств.
Рекомендуем прочитать статью об экстрасистолии. Из нее вы узнаете о патологии, причинах ее развития, симптомах, проведении диагностики и лечения.
А здесь подробнее о желудочковой экстрасистолии.
Механизм образования
В ситуации, когда в организме возникает потребность в большей частоте ритма, синусовый узел дает частые команды желудочкам сердца.
Если в миокарде имеется патологические очаги (кардиосклероз, воспаление, анатомические дефекты), или влияние на проводящую систему чрезмерное, то в роли источника электрических импульсов может быть эктопический (смещенный) дополнительный очаг возбуждения.
При этом сокращения сердца подчиняются и нормальному, и патологическому водителям ритма. Это может происходить одновременно или поочередно. По данным мониторинга число парасистол за сутки превышает 25 тысяч.
Разновидности парасистолий
По локализации добавочного очага сердечных импульсов парасистолия бывает:
- предсердная,
- желудочковая,
- сочетанная (в разных отделах),
- атриовентрикулярная,
- множественная (несколько узлов в одной зоне).
Если число аномальных импульсов меньше, чем основных, то такая аритмия названа брадикардитической парасистолией. При опережении по частоте сокращений синусового узла патология протекает в тахикардитической форме.
Так как принципом реакции сердца на импульс при сокращении является выбор узла с максимальной генерацией импульсов («кто самый быстрый, тот – главный»), то на время добавочный очаг становится основным.
Клинические проявления дополнительных сокращений
Парасистолия может не иметь симптомов, и пациент о ней узнает после прохождения ЭКГ, у других больных отмечаются такие признаки:
- сильная слабость,
- пониженная работоспособность,
- толчок или поворот сердца в грудной клетке (по ощущениям),
- обмороки,
- боль в сердце с чувством страха.
Методы диагностики
Как и для любого вида нарушения ритма сокращений, ЭКГ-диагностика является наиболее достоверной. Признаки парасистолии выглядят таким образом:
- между аномальными комплексами расстояния кратные;
- интервал от желудочкового комплекса до внеочередного разный;
- за минуту парасистол может быть до 60;
- при совпадении двух комплексов формируются сливные.
Не всегда парасистолы видны при обычном исследовании, в таких случаях показано мониторирование по Холтеру. Дополнительно назначается биохимическое обследование для определения уровня холестерина, сахара в крови, содержания калия, магния, тиреоидных гормонов.
Уточнить происхождение аритмии помогает УЗИ сердца, МРТ или электрофизиологическое исследование. Для выявления скрытой формы парасистолии используют нагрузочные тесты – тредмил, велоэрогометр, фармакологические пробы.
Смотрите на видео о методе мониторирования по Холтеру и результатах:
Лечение
Этот вид нарушения ритма трудно поддается лечению. Поэтому требуется комплексное воздействие: кроме лекарственных препаратов, нужно внести изменения в образ жизни, некоторым понадобится хирургическое вмешательство.
Общеоздоровительные рекомендации
Больным с парасистолией желательно пересмотреть свои привычки и скорректировать питание. Для этого нужно:
- соблюдать режим питания и отдыха;
- исключить курение и прием спиртных напитков;
- включить в рацион овощи, фрукты и соки из них;
- употреблять цельнозерновые каши и хлеб;
- в качестве источника белка выбирать рыбу, молочные продукты и нежирное мясо;
- отказаться от кофеинсодержащих напитков, острых соусов, приправ;
- не рекомендуются горячие блюда и напитки, переедание;
- избегать эмоционального и физического перенапряжения;
- полезны длительные пешие прогулки, плавание, йога;
- требуется контроль за массой тела.
Медикаментозная терапия
Кордарон при лечении парасистолии
Назначение препаратов осуществляется только после выявления причины формирования парасистол, потому что эффективное лечение может быть только при успешной терапии основного заболевания. В дополнение к этому показаны такие медикаменты:
- антиаритмические – Кордарон, Соталекс, Ритмонорм;
- бета-адреноблокаторы – Конкор, Целипролол;
- омега-3 жирные кислоты – Омакор, Кардио Омега-3;
- метаболические: Элькар, Эспа-Липон, Магнерот.
Оперативное лечение
Если парасистолия сопровождается неприятными ощущениями в области сердца, а проведенная терапия лекарственными средствами оказалась малоэффективной, то пациенту могут рекомендовать операцию. Она предполагает введение через бедренную артерию или вену проводника с излучателем. Через него к участку миокарда, который генерирует парасистолы, направляется поток радиоволн.
Они прижигают мышечные волокна и разрушают таким образом дополнительный очаг возбуждения.
Успешность радиочастотной абляции определяется правильностью обнаружения источника парасистол. При единичной зоне эта процедура дает практически 100% гарантию излечения. При множественном поражении миокарда могут понадобиться повторные сеансы.
Отличия желудочковой парасистолии от экстрасистолии
Некоторые патофизиологи относят парасистолию и экстрасистолию к одной патологии, объединяя их в аритмию с эктопической генерацией импульсов.
Несмотря на то, что они имеют разные ЭКГ-признаки, по ощущениям и клиническому значению разница между ними очень невелика.
Оба эти нарушения ритма могут быть у здоровых людей и не приводят к изменению кровообращения, а их развитие на фоне органических поражений сердца расценивают как тревожный симптом.
Рекомендуем прочитать статью о предсердной экстрасистолии. Из нее вы узнаете о причинах появления и симптомах патологии, признаках у детей, методах диагностики и лечения.
А здесь подробнее о классификации антиаритмических препаратов.
Парасистолы возникают, если в миокарде есть еще один центр возбуждения, помимо синусового. Их возникновение связано с поражением миокарда или нарушением гормональной и нервной регуляции частоты сердечных сокращений. При малосимптомном течении обнаружить такую аритмию можно только на ЭКГ.
Для лечения нужно нормализовать образ жизни, пройти курс медикаментозной терапии, при ее неэффективности показана операция. Очаг генерации импульсов прижигают радиоволнами в процессе операции.
Источник: http://CardioBook.ru/parasistoliya-ekg/
Парасистолия: что это такое, признаки на ЭКГ, лечение, последствия
Парасистолия — диагноз, означающий возникновение дополнительного узла, формирующего электрический импульс в сердце.
Это состояние сопровождается нарушением сердцебиения из-за двойного образования ритма — сердечная мышца начинает получать импульс попеременно: то из синусового узла, то из дополнительного. Количество сокращений мышцы увеличивается, что дает огромную нагрузку на сердце и организм.
В этой статье вы узнаете причины развития парасистолии, о вызывающих ее, характерные симптомы и методы лечения патологии.
Причины развития
Сердечно-сосудистые патологии являются одной из главных причин возникновения этого состояния, но помимо них существуют также и внесердечные причины.
К сердечным относятся:
- Инфаркт миокарда.
- Воспаление мышцы сердца.
- Трансформация структуры и функций сердечной мышцы (кардиомиопатия).
- Ишемическая болезнь.
- Пролапс митрального клапана.
- Сердечная недостаточность.
Другие возможные факторы развития:
- Гормональный сбой.
- Анемия.
- Сбой в работе ВНС (вегетативной нервной системы).
- Передозировка медикаментами-стимуляторами сердечной деятельности.
- Повышенный уровень сахара в крови.
- Болезни эндокринной системы (гипертериоз, нарушение в выработке гормонов).
- Болезни надпочечников.
- Неврозы.
- Гипергликемия.
- Водно-электролитные сбои организма.
Порой причины парасистолии могут быть неясными или скрытыми. Бывает, что болезнь проявляется даже у здоровых людей, например, у спортсменов.
Патология может проявиться и у ребенка из-за его подвижности или гормональных изменений в организме — чаще всего ей подвержены подростки, особенно юноши.
Дополнительную сложность вызывает ее диагностика, поскольку это состояние часто путают с экстрасистолией.
Классификация
Классификация заболевания зависит от локализации дополнительного узлового очага:
| Тип | Расположение источника импульса |
| Вентрикулярный | Желудочек |
| Предсердный | В одном из предсердий |
| Множественный | В сердечных камерах (несколько лишних очагов) |
| Сочетанный | В разных частях сердца |
А также часто можно увидеть и такое подразделение на три вида:
- Атриовентрикулярная парасистолия;
- Желудочковая парасистолия с локализацией в конкретном одном желудочке сердца;
- Предсердная парасистолия.
Нередко атриовентрикулярный и предсердный тип считают общим диагнозом «наджелудочковая парасистолия» (суправентрикулярная).
Предсердная форма встречается реже, чем желудочковые.
По международной классификации болезней (МКБ-10) парасистолия имеет код – I45.3.
Помимо вышеперечисленной классификации, это состояние подразделяется соответственно электрокардиографической характеристике:
- Искусственная.
- Переходная-атипичная.
- Интермиттирующая — непостоянная форма.
- Тахикардическая — число лишних импульсов больше, чем основных.
- Брадикардическая — число лишних импульсов меньше, чем основных.
- Множественная.
Симптомы и признаки
Симптоматика состояния может включать:
- Боль в сердце в сопровождении с приступами страха.
- Снижение работоспособности, повышенная утомляемость, мешки под глазами.
- Головокружение.
- Состояние, предшествующее обморокам – частое сердцебиение, кашлевые движения.
- Неприятные ощущения в области сердца — переворачивание, толчки, замирание (кратковременное).
При этом желудочковая форма этого заболевания может протекать и вовсе без симптомов и диагностироваться только посредством ЭКГ.
Признаки парасистолии, которые видны на ЭКГ включают:
- Частоту парасистол — 25-60 сокращений.
- Сливные комплексы желудочков — когда совпадают парасистолический и синусовый комплекс.
- Кратность длинных интервалов (закон кратности межэктопических интервалов).
- Разное расстояние между желудочковыми комплексами.
- Нарушения в синусовом ритме — нерегулярный ритм из-за парасистол.
Ухудшение состояния возникает если пациент болеет сердечно-сосудистыми заболеваниями:
- Может возникать фибрилляция желудочков — такое состояние опасно и может привести к смерти.
- Может развиваться серьезная сердечная недостаточность со всеми сопутствующими симптомами.
А также есть особенная форма парасистолии с блокадой выхода: в этом случае, проводятся не все импульсы, часть их исчезает, не доходя до желудочков.
В чем отличия от экстрасистолии?
Когда у пациента обнаруживается двойные источники сердечного ритма, есть риск поставить неправильный диагноз.
Обычно парасистолию путают с экстрасистолией — состоянием, схожим по некоторым критериям, но отличным в других.
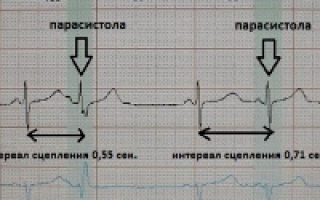
Так, при экстрасистолии в сердце возникают внеочередные сокращения отделов из-за дополнительного очага возбуждения. Но экстрасистола имеет очень четкий интервал сцепления — временной промежуток, после которого она и возникает следом за нормальным сокращением.
https://www.youtube.com/watch?v=iEy9-FaXqOg
Парасистолы же не имеют фиксированных интервалов — они следуют за синусовым комплексом с нерегулярными промежутками. В этом кроется главная разница этих состояний.
В ощущениях же отличий никаких нет. Только диагностика при помощи электрокардиографии способна указать на конкретное состояние.
Подчас эти два заболевания объединяют под общим названием «преждевременные сокращения сердечной мышцы», или вовсе используют исключительно экстрасистолию для всех нарушений подобного рода.
Однако, парасистолические очаги могут быть многочисленными, тогда как экстрасистолический, как правило — один. Если же узлов несколько, то при экстрасистолии они локализуются исключительно в определенном отделе сердца.
Методы диагностики
Диагностика заболевания проводится при помощи обследования пациента, анализа жалоб и проведения дополнительных инструментальных исследований.
Окончательный диагноз выносится после результатов одного или нескольких лабораторно-клинических тестов:
- Электрокардиография — наиболее эффективное обследование для определения парасистолии, поскольку в процессе анализируется и определяется количество ритмов, их источник и зависимость друг от друга, влияние на синусовый ритм.
- Анализы крови и мочи, исследование уровня гормонов в организме.
- МРТ сердца — обычно проводится для пациентов с сердечно-сосудистыми заболеваниями.
- Мониторирование по Холтеру — выявляет точный очаг дополнительного импульса, и позволяет определить тип парасистолии.
- УЗИ сердца для анализа его структуры и функции.
- Велоэргометрия или тредмил-тест — анализы сердца проводимые под нагрузкой (на тренажере), которые могут показать ишемическую болезнь и нарушения в кровообращении.
- Электрофизическое зондирование — помогает установить точную локализацию второго импульсного центра, проводится при помощи введения зонда через бедренную вену в сердце.
Заподозрить парасистолию доктор может даже просто прощупав пульс пациента.
Выявление же причин состояния подчас требует прохождения дополнительных анализов у конкретного специалиста: кардиолога, эндокринолога и т.д.
Основным методом диагностики остается ЭКГ, однако если расшифровки электрокардиограммы оказывается недостаточно для подтверждения диагноза, то тогда используется Холтеровское мониторирование.
По факту это стандартная ЭКГ, однако ее проведение длительно по времени и может составлять от суток и дольше.
Именно это и позволяет изучить сердечный ритм лучше всего и верно диагностировать патологию. К тому же, предполагается, что пациент не будет оставаться в спокойном состоянии во время мониторирования, а займется привычными делами и станет «нагружать» сердце в обычном режиме жизни.
Во время мониторинга пациенту рекомендуется вести дневник, чтобы врач впоследствии отличил обычное ускорение сердцебиения в стрессовой ситуации (например, при ссоре с женой) от патологических сердечных проблем.
Мониторирование по Холтеру также возможно использовать во время физических нагрузок. По отзывам врачей, это очень надежный и эффективный способ для подтверждения диагноза.
Как проводится лечение?
Лечение парасистолии состоит из трех компонентов:
- Терапия без медикаментов — изменение образа жизни.
- Медикаментозная терапия.
- Проведение хирургической операции.
Здоровый образ жизни
Ведение здорового образа жизни напрямую вылечить парасистолию не может, однако оно считается одним из ключевых аспектов успешного лечения и профилактики.
Пациентам, у которых диагностировано это состояние, необходимо отказаться от некоторых привычек и приобрести новые:
- Исключить прием табака, курительных смесей (вейпов) и спиртного.
- Четко соблюдать нормальный режим сна, чтобы сократить нагрузку на сердечно-сосудистую систему.
- Не пренебрегать отдыхом, не перенапрягаться.
- Больше употреблять хлеб и каши (цельнозерновые).
- Больше употреблять рыбы, нежирного мяса и молочных продуктов, фруктов и овощей.
- Отказаться от острой и приправленной пищи.
- Не употреблять слишком горячие блюда и напитки.
- Соблюдать стандартный размер порции и не переедать, контролировать свой вес.
- Избегать стрессовых ситуаций.
- Начать больше ходить — показаны пешие прогулки, легкая нагрузка в виде йоги или плавания.
Лекарственные препараты
Когда врачом установлены причины появления парасистол, к общим оздоровительным рекомендациям присоединяется медикаментозное лечение.
Больному назначаются:
- Препараты против аритмии (восстанавливают нормальный ритм) — Соталекс, Ритмонорм, Амиодарон, Аллапинин;
- Улучшающие метаболизм в тканях лекарства — Кудесан, магний, Элькар;
- Бета-блокаторы — Целипролол, Карведилол, Конкор;
Некоторые виды парасистолии (например, желудочковая) плохо реагируют на прием медикаментов, поэтому для их устранения применяются более серьезные меры.
Проведение операции
В случаях, когда медикаментозное лечение не помогает или противопоказано (например, из-за аллергии или беременности), проводится операция по деструкции аномальных участков:
- Через бедренные сосуды вводятся трубки, достигающие сердца.
- По трубкам подается низкочастотный импульс.
- Под действием импульса лишний патологический очаг парасистолии расформировывается.
Если парацентр (источник импульса) один, то в большинстве случаев хватает и одной подобной процедуры. Если же очагов несколько, то подобное хирургическое вмешательство проводится неоднократно.
Прогноз в целом благоприятен, даже при наличии серьезных сердечных заболеваний.
Возможные осложнения и последствия
Последствия парасистолии, если ее не лечить, серьезно влияют на работу сердца и могут выражаться в:
- Фибрилляции желудочков — состояние, при котором желудочки функционируют со сбоями. Может приводить к летальному исходу.
- Сердечной недостаточности — возникает, если состояние парасистолии длится долгое время, и характеризуется ухудшением кровообращения и нарушением функции всех органов.
Из-за этих возможных последствий, при обнаружении у себя подозрительных симптомов, напоминающих этот недуг, необходимо обратиться к врачу незамедлительно.
Источник: https://infoserdce.com/serdce/parasistoliya/