Кардиопатией принято называть такую болезнь сосудов и сердца, во время которой появляются патологические изменения в сердечных тканях. Заболевание никак не связано с сердечным пороком или ревматизмом. В настоящее время проблему диагностируют довольно часто, поэтому нужно знать симптомы и лечение кардиопатии у взрослых.
Почему проявляется заболевание?
Существует несколько основных причин, приводящих к развитию недуга. Вот некоторые из них:
- Наследственность. В кардиомиоцитах содержатся такие белки, которые участвуют в работе сердца. Если в них возникают какие-либо патологические процессы, то это вызывает проблемы в работе мышечной структуры. В этом случае симптомы могут появляться в первичной форме, без хронического течения.
- Заражение вирусом или интоксикация. Инфекционно – токсический вид кардиопатии обнаруживают у ребенка или взрослого в результате заражения организма вирусами, бактериями или грибками. В данном случае вирусная патология может протекать без стандартных симптомов и без диагностирования проблем с клапанами или коронарными артериями.
- Аутоиммунный характер болезни. Спровоцировать появление вируса или интоксикации может процесс, в ходе которого происходит уничтожение клеток в организме родными антителами. Предотвратить или избавиться от такой патологии достаточно тяжело.
- Идиопатические фиброзы. Здесь подразумевается замена мышечных клеток соединительной тканью. Это приводит к тому, что сердечные стенки неправильно сокращаются, ибо становятся неэластичными. В связи с тем, что фиброз очень часто появляется после инфарктов, его можно назвать вторичной причиной.
Зачастую, во всех имеющихся случаях, медики лечат только лишь симптоматику заболевания. Врачи могут справиться с сердечной недостаточностью, но они не в силах справиться с причинами ее возникновения, ибо пока плохо их изучили.
Если говорить о болезнях сердца, приводящих к тому, что развивается вторичная кардиопатия или дисгормональный ее тип, то их можно разделиться на следующие формы:
- Гипертоническая болезнь.
- Ишемия сердца.
- Амилоидоз.
- Проблемы со щитовидной железой.
- Интоксикация организма вредными веществами.
- Патологические процессы в соединительных тканях.
Какие существуют виды кардиопатии?
Специалисты различают следующие типы заболевания:
- Дисгормональный тип. Здесь подразумевается такая сердечная патология, которая связана с эндокринной системой. Чаще всего этот вид болезни можно наблюдать в подростковом или пенсионном возрасте. Кроме того, он может проявиться после терапии гормональными препаратами. Недуг нельзя отнести к воспалительным, ибо при нем наблюдается нехватка полового гормона.
- Алкогольный тип. Такая форма заболевания возникает в результате чрезмерного приема алкоголя. Объясняется это тем, что спирт разрушает клетки сердца и провоцирует интоксикацию внутри них. Миокард становится очень рыхлым. Симптомами этого вида кардиопатии является сильная одышка, учащенное сердцебиение и отечность нижних конечностей.
- Метаболический тип. Подобная проблема часто связана с врожденной патологией или с плохим обменом веществ – жирных кислот. Явление основано на недостатке карнитина.
- Инфекционно-токсический тип. Его называют миокардитом и считают воспалительным. Появиться патология может из-за наличия в организме грибков, паразитов и бактерий, которые приводят к воспалительным процессам и гибели клеток. На месте умершей клетки появляется соединительная ткань.
- Климактерический тип. Этот недуг провоцирует климакс у женщин.
- Диспластический тип. Здесь кардиопатия связана с нарушением в сердечных мышцах и часто приводит к острым формам недостаточности сердца.
- Постгипоксический тип развивается при ишемии сердца. Это объясняется тем, что кардиомиоцитам не хватает кислорода. А такой процесс грозит необратимыми изменениями в обмене веществ.
- Ишемическая форма кардиопатиии напрямую связана с предыдущим типом и проявляется в результате того, что коронарная артерия, питающая миокард, сужается.
- Тонзилогенная форма примыкает к аутоиммунным воспалениям. К примеру, инфекции в минадлинах, вызвавшие тонзиллит. Наличие стрептококков приводит к понижению иммунитета и образованию антител, повреждающих кардиомиоциты.
- Функциональная форма встречается у подростков. Это объясняется развитием вегетативной нервной системы, принимающей участие в работе всех органов тела человека.
- Аутоиммунный тип образуется после того, как иммунитет человека пострадал от различных недугов, в результате которых выработались антитела к кардиомиоцитам.
Медики отмечают наличие первичной и вторичной кардиомиопатии. В первом случае болезнь проявляется уже у младенцев, а во втором – в более старшем возрасте. Причины первичной болезни неизвестны, а вторичной предшествует множество этиологических явлений.
Как возникает заболевание?
Тело человека устроено таким образом, что сердце регулярно выбрасывает кровь в сосуды по типу насоса. Подобное явление объясняется ритмичными сокращениями сердечных клеток – миокардиоцитов. Благодаря подобным действиям, поддерживается нормальный метаболизм – обмен веществ.
Множество факторов могут привести к проблемам с метаболизмом миокарда, грозящим необратимыми изменениями. Например, неправильным сократительным процессам. Все эти явления и провоцируют появление кардиомиопатии.
Симптомы кардиомиопатии
Функциональная кардиопатия у детей и взрослых проявляется характерными симптомами, которые варьируются в зависимости от формы заболевания. Вот некоторые из них:
- Сильная слабость.
- Боли в сердце.
- Бледность кожных покровов.
- Учащенность сердечного ритма.
- Отеки ног и рук.
- Потоотделение, которого не было ранее.
- Постоянный кашель.
- Легочная недостаточность в случае затрагивания правых отделов сердца.
Как диагностировать недуг?
Все типы кардиопатии медики выявляют несколькими способами:
- Первым делом врач должен осмотреть и опросить больного. Таким образом, он может составить первоначальное заключение о состоянии здоровья человека.
- Проведение ЭКГ, на которой будет видно патологию в миокарде. Кроме того, на ЭКГ заметны нарушения сердечного ритма и проблемы с сегментом в желудочках.
- Выполнение рентгеноскопии легкого. Процедура помогает обнаружить застойные процессы или прочие явления, указывающие на инфекции или интоксикоз.
- Вентрикулография, исследующая сердечные желудочки.
- Проведение МРТ сердца, в ходе которой орган сканируют специальными радиоволнами.
- МСКТ, сканирующая сердечную ткань по слоям и воссоздающая трехмерную модель главного органа.
- Выполнение зондирования. Здесь подразумевается взятие ткани из сердечных полостей для тщательного их изучения.
Только после осуществления всех необходимых методов диагностики специалисты могут назначать какое-либо лечение.
Как проводится терапия заболевания?
Если грудничок страдает от кардиопатии, то он должен будет подвергаться процедуре интерференцтерапии.
Лечебные мероприятия у взрослых основываются на форме болезни. Например, для терапии функционального типа недуга нужно применять аппарат АИТ, который подходит и для лечения детей от 10 лет.
В настоящее время, когда остро стоит вопрос непереносимости человеком многих лекарств, специалисты занимаются разработкой новейших методик лечения. Очень популярен вариант терапии с использованием валерианы, Анаприлина и Верапамила. Подобное лечение уместно тогда, когда у больного диагностируется брадикардия.
Имеются случаи, когда медики прописывают прием полового гормона. Алкогольная форма болезни определяется по исключению болевых симптомов. Кроме того, терапия может заключаться в использовании препаратов – ингибиторов.
Каждый отдельный пациент требует индивидуального подхода и собственного лечения. Если неправильно выбрать дозировку препаратов, то можно добиться чрезмерного повышения артериального давления и многих других негативных последствий. Прежде чем прибегать к помощи народной терапии, человек должен обязательно получить рекомендации и одобрение лечащего врача.
Стандартное лечение кардиопатии основывается на следующих технологиях:
- Этиотропная и патогенетическая терапия может быть назначена при диабете, тиреотоксикозе, алкоголизме или климаксе. Здесь самыми главными действиями становятся мероприятия, подразумевающие нормализацию гормонов, приведение в норму сахара в крови.
- Наследственную форму болезни излечить невозможно. Единственный вариант – пересадка донорского сердца.
- Если нет указаний на выявление причин болезни, медики пытаются избавить пациента от симптомов. Подобный вариант терапии называется симптоматическим и уместен тогда, когда нужно облегчить жизнь человека. Здесь медики назначают бета-блокатор, который способен уменьшить тахикардию, расслабить сосуды, убрать одышку и улучшить кровоснабжение.
Помимо Бисопролола, врач может назначить мочегонные препараты. - Если у больного наблюдается гипертрофическая форма болезни, то специалисты рекомендуют проводить хирургическое вмешательство. Как вариант – вставка в кожу пациента специального дефибриллятора, срабатывающего при остановке сердца и продлевающего жизнь человека.
Каковы прогнозы при прогрессировании недуга?
О том, что такое кардиопатия, уже рассказано. Стоит уточнить такой нюанс, как прогнозирование жизни пациента.
Медики утверждают, что общий прогноз по заболеванию неблагоприятен. Особенно тяжелой считается ситуация, осложненная аритмией и сердечной недостаточностью. Внезапная смерть пациента может возникнуть при наличии гипертрофического и дилатационного типа недуга.
К профилактике проблемы можно отнести регулярное наблюдение за человеком, в семье которого были случаи кардиомиопатии.
(1
Источник: http://SosudInfo.com/heart/kardiopatiya-u-vzroslyh.html
Кардиомиопатия
Кардиомиопатия — это группа воспалительных заболеваний мышечной ткани сердца с различной причиной. Устаревшее название этой группы заболеваний — миокардиодистрофия.
Это заболевание поражает людей разных возрастных групп и не имеет предпочтений в половой принадлежности.
Долгое время врачи не могли определить истинную причину развития кардиомиопатии, а 2006 году Американская Кардиологическая Ассоциация приняла решение понимать под причиной группу причин, которые при определенных условиях и обстоятельствах вызывают поражение миокарда.
Выделяются: гипертрофическая кардиомиопатия, дилатационная кардиомиопатия, рестрикивная кардиомиопатия. Эти разновидности кардиомиопатии имеют свои характерные особенности воздействия на сердечную мышцу, но принципы лечения одинаковы и направлены в основном на устранение причин кардиомиопатии и лечение хронической сердечной недостаточности.
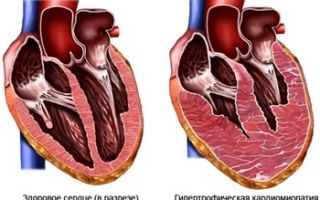
Гипертрофическая кардиомиопатия (ГКМП) — заболевание, характеризующееся гипертрофией (утолщением) стенки левого и/или изредка правого желудочка сердца.
На рисунке здоровое сердце и сердце больного гипертрофической кардиомиопатией
Дилатационная кардиомиопатия (ДКМП) — заболевание миокарда, характеризующееся развитием дилатации полостей сердца (увеличены объемы всех камер сердца), с возникновением систолической дисфункции, но без увеличения толщины стенок.
Рестриктивная кардиомиопатия встречается достаточно редко и характеризуется жесткостью стенок сердца, плохой способностью переходить в фазу расслабления. В результате затрудняется доставка крови и кислорода в левый желудочек сердца, нарушается кровообращение во всем организме. В ряде случаев наблюдается рестриктивная кардиомиопатия у детей, обусловленная наследственными факторами.
Причины кардиомиопатии
Поражение миокарда при кардиомиопатии может быть первичным или вторичным процессом вследствие системных заболеваний и сопровождается развитием сердечной недостаточности и в редких случаях внезапной смертью.
Существует три группы основных причин развития первичной кардиомиопатии: врожденная, смешанная, и приобретенная. К вторичным относятся кардиомиопатии вследствие какого-либо заболевания. Как уже было сказано выше, причин данной патологии очень много, но при развитии кардиомиопатии симптомы будут схожи вне зависимости от причины, вызвавшей данное состояние.
Врождённая патология сердца развивается вследствие нарушения закладки тканей миокарда во время эмбриогенеза. Причин очень много, начиная от вредных привычек будущей матери и заканчивая стрессами и неправильным питанием. Так же известны кардиомиопатии беременных и воспалительные кардиомиопатии, которые по существу можно назвать миокардитом.
К вторичным формам относятся следующие виды.
Кардиомиопатия накопления или инфильтративная. Для нее характерно накопление между клетками или в клетках патологических включений.
Токсическая кардиомиопатия.
Тяжесть поражения сердечной мышцы при взаимодействии с лекарственными препаратами, особенно противоопухолевыми, бывает различной: от бессимптомных изменений на ЭКГ до молниеносной сердечной недостаточности и смерти.
Длительное употребление алкоголя в больших количествах, может привести к развитию воспаления в сердечной мышце (алкогольная кардиомиопатия), данная причина стоит на первом месте в нашей стране, как наиболее часто выявляемая.
Эндокринная кардиомиопатия (метаболическая кардиомиопатия, дисметаболическая кардиомиопатия) возникает вследствие нарушения обмена веществ в сердечной мышце, часто приводит к дистрофии стенок и нарушениям сократительной способности сердечной мышцы.
Причины — заболевания эндокринной системы, климакс, ожирение, несбаллансированное питание, заболевания желудка и кишечника.
Если кардиомиопатия развивается вследствие заболеваний щитовидной железы и сахарного диабета, имеет место гипертрофическая кардиомиопатия.
Алиментарная кардиомиопатия образуется в результате нарушения питания, а в частности при длительных диетах с ограничением мясных продуктов или голодании, сказывается на сердце недостаток потребления витамина В1 селена, карнитина.
Симптомы кардиомиопатии, которые могут появиться у больного
Симптомы могут появиться в любом возрасте, обычно они не сильно заметны для пациента и не вызывают у него волнения до определенного момента. Больные с кардиомиопатией достигают нормальной продолжительности жизни и доживают до глубокой старости. Тем не менее, течение заболевания может осложниться развитием грозных осложнений.
Симптомы довольно распространенные и спутать их с другими заболеваниями достаточно легко. К ним относится одышка, которая в начальной стадии возникает только при выраженной физической нагрузке; боль в грудной клетке, головокружение, слабость. Данные симптомы возникают из-за дисфункции сократительной способности сердца.
Возникает вопрос, когда же обратится за помощью к врачу? Многие из перечисленных симптомов могут являться физиологической особенностью каждого из нас или иметь не серьезный характер, как проявление хронической патологии.
Стоит задуматься, если боль в груди носит длительный «ноющий» характер и сочетается с выраженной одышкой. Если имеются отеки ног, чувство нехватки воздуха во время физической нагрузки и расстройство сна.
Необъяснимые обмороки, которые могут возникать из-за нехватки кровоснабжения головного мозга. Не стоит ждать развития дальнейших осложнений обратитесь к врачу.
Диагностические мероприятия
- Необходимо, чтоб ваш врач детально расспросил вас о том, были ли у вас в семье заболевания сердца, есть ли родственники, умершие внезапно, особенно в молодом возрасте.
- Необходимо провести тщательный осмотр с выслушиванием сердечных тонов, так как по частоте и количеству шумов можно с полной уверенностью сказать о той или иной патологии сердца.
- С целью исключения другой сердечной патологии, необходимо провести биохимическое исследование крови (маркеры некроза миокарда, электролитный состав крови, глюкоза сыворотки и липидный спектр).
- Необходимо уделить особое внимание функциональным показателям, отражающим состояние почек, печени. Общеклинические исследования крови и мочи.
- Рентгенография органов грудной клетки помогает обнаружить у большинства больных признаки увеличения левых отделов сердца, что свидетельствует о перегрузке. Однако, в ряде случаев, на рентгенографии может отсутствовать какая-либо патология.
- Необходимо выполнить электрокардиографию всем больным с подозрением на кардиомиопатию. Вас могут попросить записать Холтеровское мониторирование электрокардиограммы, которое выполняют для оценки нарушений ритма сердца и влияние нервной системы.
- Ультразвуковое исследование является «золотым» стандартом в диагностики кардиомиопатий.
- Магнитно-резонансная томография показана всем больным перед оперативным вмешательством. Метод обладает лучшей, чем ЭхоКГ, разрешающей способностью, позволяет оценить особенности строения миокарда и увидеть патологические изменения.
Понять самостоятельно, какое заболевание из большого разнообразия схожих именно у вас, не возможно. Правильную диагностику может провести только врач кардиолог.
Необходимо дифференцировать заболевания, сопровождающиеся увеличение миокарда левых отделов: аортальным стенозом, гипертрофией миокарда на фоне артериальной гипертензии, амилоидозом, спортивным сердцем, генетической патологией. Для исключения генетических заболеваний и синдромов необходимо консультироваться у специалиста по генетическим нарушениям.
Консультация кардиохирурга необходима если: имеется выраженное увеличение толщины стенки левого отдела сердца, повышенное давление в выходных отделах левого желудочка, неэффективность лечения лекарственными препаратами. Также необходимо пройти консультирование у аритмолога.
Лечение кардиомиопатии
Лечение кардиомиопатии достаточно сложное и продолжительное. Это связано в полиэтилогичностью данной патологии.
В то время, как лечение кардиомиопатии зависит от конкретной причины, цель лечения состоит в максимальном увеличении сердечного выброса и предотвращении дальнейшего нарушения функции сердечной мышцы.
В лечение очень важно соблюдать все мероприятия, которые прописывает вам врач.
Очень важно обратить внимания на моменты, которые пациент должен самостоятельно ликвидировать. При выраженной массе тела очень важно придерживаться диет и образа жизни для постепенного и эффективного снижения массы тела.
Вредные привычки, такие как алкоголь и курение, в наименьшей степени влияют на развитие заболеваний сердца, чем прямые факторы риска. Интенсивные физические нагрузки и алкоголь должны быть полностью исключены из образа жизни, дабы снизить нагрузку на сердце.
В некоторых случаях на ранних этапах заболевания эти мероприятия могут облегчить лечение и предупредить его развитие.
Медикаментозное лечение назначают больным людям, у которых появились ярко выраженные клинические проявления кардиомиопатии. Препараты из группы β-адреноблакаторов, представителями которой являются Атенолол и Бисопролол.
При наличии нарушений ритма необходимо назначение антикоагулянтов из-за повышенного риска развития тромбоэмболических осложнений.
При планировании хирургического вмешательства и для профилактики развития инфекционного эндокардита необходим прием антибиотиков.
Препарат Верапамил можно назначать при отсутствие эффекта от основной группы лечебных средств. Препарат оказывает благоприятное влияние на симптомы кардиомиопатии за счет уменьшения выраженности дисфункции сердечной мышцы.
Хирургическое вмешательство производится по строгим показаниям и при неэффективности медикаментозного лечения. Если кардиомиопатия связана с нарушениями ритма, в этом случае необходимо имплантировать кардиостимулятор, который будет поддерживать ритм сердца в правильной частоте.
Если имеется риск развития внезапной смерти (были эпизоды в семье) необходима имплантация дефибриллятора.
Данное устройство может распознавать фибрилляцию желудочков, неправильный ритм, который не дает сердцу работать в правильном режиме и послать импульс для как бы перезагрузки сердца для правильной скоординированной работы.
Тяжелые варианты кардиомиопатии, не поддающиеся коррекции хирургических методов, можно рассматривать как потенциальный вариант для трансплантации сердца. Но такие операции проводятся только в высокоспециализированных клиниках.
Некоторые успехи получены в лечении кардиомиопатии стволовыми клетками.
После прохождения одного из способов лечения необходимо наблюдение у врача терапевта или врача общей практики, обязательны консультации кардиолога кардиологического центра или диспансера. Кратность наблюдения 1 – 2 раза в год, при наличии показаний – чаще.
Повторные исследования должны проводится при ухудшении общего состояния или при планировании изменения курса лечения. Больным с жизнеугрожающими нарушениями ритма в анамнезе необходимо ежегодно выполнять Холтеровское мониторирование ЭКГ.
Для успешного лечения и улучшения качества жизни больным необходимо: снизить избыточную массу тела, отказаться от курения и алкоголя, контролировать артериальное давление, ограничить интенсивные физические нагрузки.
Осложнения кардиомиопатии и прогноз
- Сердечная недостаточность. Кардиомиопатия может привести к снижению притока крови из левого желудочка, что приводит к сердечной недостаточности.
- Клапанная дисфункция. Расширение левого желудочка может затруднить прохождение крови через клапаны, в результате чего образуется обратный ток крови. Это заставляет сердце менее эффективно сокращаться.
- Отеки. Кардиомиопатия может вызвать скопление жидкости в легких, тканях живота, ног и ступней, потому что ваше сердце не сможет перекачивать эффективно кровь, как здоровое сердце.
- Нарушения сердечного ритма (аритмии). Изменения в структуре сердца и изменения в давлении на камеры сердца может вызвать проблемы с сердечным ритмом.
- Внезапная остановка сердца. Кардиомиопатия может вызвать внезапную остановку сердца.
- Эмболия. Объединение крови (стаз) в левом желудочке может привести к образованию сгустков крови, которые могут попадать в кровоток, отрезать приток крови к жизненно важным органам, и вызвать инсульт, сердечный приступ или повреждения других органов.
Прогноз зависит от многих факторов, как эффективно вы будете лечиться и соблюдать все предписания врача, какая степень выраженности симптомов у вас на этапе первичного выявления. Эффективных способов профилактики данной патологии не разработано. Поэтому активный образ жизни, правильное питание это залог Вашего здоровья!
Врач терапевт Жумагазиев Е.Н.
Источник: https://medicalj.ru/diseases/cardiology/909-kardiomiopatiya
Кардиомиопатия — Лечим сердце
Чтобы читатель мог понять процессы, которые проходят во время описываемой болезни сердца, часть медицинских терминов выражена языком повседневного общения в терминах, понятных большинству. При этом смысл остается прежним.
Суть кардиомиопатии
Так названо начальное заболевание мышцы сердца. Однако должно соблюдаться условие, что данные нарушения не сгенерировал воспалительный, опухолевый, ишемический генез. Его наличие подтверждается кардиомегалией, аритмией и сердечной недостаточностью. Известно несколько разновидностей кардиомиопатии:
- рестриктивная;
- дилатационная;
- аритмогенная;
- гипертрофическая.
Чтоб выявить кардиомиопатию обследуют посредством ЭКГ, рентгенографии грудной клетки, МСК сердца, ЭхоКГ и МРТ.
Если диагностика подтвердила наличие патологии, пациенту рекомендуют находиться в щадящем режиме и проходить медикаментозную терапию. Лечение заболевания проводится диуретиками, сердечными гликозидами, противоаритмическими средствами, антиагрегантами и антикоагулянтами. Если есть необходимость, то кладут на операцию.
Кардиомиопатия (сокращенно КМП) – собирательный термин, определяющий группу заболеваний миокарда, источник которых неизвестен (медики называют их идиопатическими).
Открыто лишь то, что основа развития болезни связана со склеротическими и дистрофическими процессами в клетках сердца. Кардиомиоциты и дали название этой патологии.
Кардиомиопатия нарушает нормальную работу желудочков сердца.
У нее есть и вторичные проявления:
- ИБС;
- гипертония;
- васкулиты;
- симптоматические артериальные гипертензии;
- диффузные патологии соединительной ткани;
- миокардиодистрофия;
- миокардиты и другие патологии, спровоцированные употреблением алкоголя, лекарственных средств и влиянием токсинов.
Вторичная кардиомиопатия вызывается как последствие основной болезни.
Разновидности кардиомиопатий
На основании анатомических и функциональных перемен в миокарде специалисты классифицируют такие виды болезни:
- дилатационная;
- гипертрофическая;
- обструктивная и необструктивная;
- рестриктивная (диффузная и облитерирующая);
- аритмогенная поджелудочковая.
Причина болезни
Источник (возбудитель) первичных кардиомиопатий пока еще полностью не исследован. Возможными предпосылками, ее развивающими называют:
- заражение такими известными вирусами, как грипп, простой герпес, Коксаки и другие вирусные болезни;
- наследственность (наследуется через гены, что служит основанием неверного формирования и нарушения работы мышечных волокон при кардиомиопатии гипертрофического типа);
- пациент перенес миокардит;
- токсины и различные аллергены поразили сердечные клетки;
- нарушена эндокринная регуляция (соматотропный гормон и катехоламины пагубно влияют на клетки сердца);
- нарушена регуляция иммунитета.
Застойный (дилатационный) вид болезни
Сокращенно называют ДКМП. Ее характеризует заметное увеличение каждой полости сердца, снижается сократительная способность миокарда.
Болезнь начинает проявляться в сравнительно раннем возрасте, начиная от 30 лет. Источником этого типа болезни может быть воздействие токсинов и инфекций, нарушения обменного, аутоиммунного, гормонального типов.
В среднем 15% причин заболевания ею относят к семейному характеру.
Выраженные нарушения динамики движения крови по сосудам при ДКМП обуславливает степень снижения сократимости и ухудшение насосной работы миокарда. Повышается давление, которое растет, начиная от левых полостей сердца к правым. К клиническим признакам ДКМП относятся:
- симптомы левожелудочковой недостаточности (астма сердца, цианоз, одышка, отек легкого);
- признаки правожелудочковой недостаточности (боль и увеличение печени, акроцианоз, асцит, отекают и набухают вены на шее);
- болевые ощущения в сердце, что даже нитроглицерин не способен купировать;
- сердцебиение.
Читать еще: Невроз сердца, симптомы и лечение
Визуально заметно, как деформируется грудная клетка. Специалисты выявляют кардиомегалию, расширяющую границы вправо, влево и вверх. Сердечные тона на верхушке звучат более глухо. Сердце выдает ритм галопа, Относительная недостаточность трикуспидального и митрального клапанов производит систолический шум.
Спутниками застойной кардиомиопатии являются гипотония и аритмии в тяжелой форме. Специалисты фиксируют такие из них: экстрасистолию, мерцательную, пароксизмальную тахикардию и блокады.
Когда проводится обследование сердца посредством ЭКГ, выявляют большое увеличение левого желудочка, неправильный ритм и нарушенную проводимость.
Эхо ЭКГ обнаруживает диффузные поражения миокарда. Также выявляются:
- резкое увеличение полостей сердца с преобладанием над гипертрофией;
- клапаны сердца в интактном состоянии;
- мышца левого желудочка плохо расслабляется.
Рентгеном при ДКМП обнаруживается увеличение границ сердца.
Гипертрофический вид
Медики для сокращения пишут ГКМП. Ей свойственно ограниченное или диффузное утолщение миокарда и уменьшение камер желудочков. Болезнь считается наследственной, аутосомно-доминантого вида. В основном от нее страдают мужчины.
При ГКМП наблюдают симметричное и асимметричное увеличение мышц желудочка. Асимметричное выделяется преобладанием утолщения межжелудочковой перегородки. У симметричной стенки желудочка утолщаются равномерно.
То, как проходит закупоривание желудочков, позволяет определить две формы КМП этого типа. Их называют обструктивная и необструктивная.
Несколько подробнее о каждой форме заболевания. Обструктивная КМП, когда из левого желудочка плохо отходит кровь. Необструктивная отмечена отсутствием стенозирования путей оттока.
Признаками ГКМП принято считать симптоматику аортального стеноза:
- бледность кожного покрова;
- слабое состояние пациента;
- сердцебиение;
- кружится голова;
- заметная одышка;
- обмороки.
Со временем список может дополнить застойная сердечная недостаточность.
Доступными методами определяют увеличенный объем сердца и глухие тоны его работы. В районе 3-го и 4-го межреберья слышны систолические шумы, верхушка проявляет аритмию.
Специалисты замечают, что толчки смещаются влево и вниз, слабый пульс на периферии замедляется. ЭКГ, проводимое при ГКМП, показывает такие изменения, как гипертрофию миокарда. При этом чаще она поражает левые отделы сердца. Также проявляется перестановка зубца Т и регистрация болезненного зубца Q.
Есть несколько способов диагностирования, которые не инвазивны. Более всего информацию предоставляет ЭхоКГ, она обнаруживает уменьшенные размеры полости сердца.
Также посредством нее хорошо определяется утолщение и слабая подвижность у межжелудочковой перегородки, как симптом кардиомиопатии обструктивного типа.
Ей под силу выявить уменьшенную сократительную работу миокарда и аномалию систолического пролапса у створки митрального клапана.
Рестриктивный вид заболевания
Условное медицинское обозначение РКМП. Этот вид проявляется достаточно редко. Как правило, протекает с фиброзированием. Отмечается неадекватное предельно низкое расслабление желудочков, нарушение гемодинамики сердца, а сократительная способность миокарда не нарушена и не показывает сколько-нибудь выраженную гипертрофию.
Читать еще: Лечение полной блокады правой ножки пучка гиса
Когда развивается РКМП, важное место занимает явная эозинофилия, проявляющая токсическое воздействие на клетки сердца. РКМП способствует утолщению эндокарда и инфильтративным, некротическим, фиброзным переменам в миокарде.
Процесс проходит в три этапа:
- Некротический. Наблюдается эозинофилы проникают в ткани миокарда, и развивается миокардит и коронарит.
- Тромботический. Происходят проявления гипертрофии эндокарда, а в сердечных полостях образуются пристеночные наложения пленок фибрина, наблюдается образование тромбов в сосудах миокарда.
- Фибротический. Распространяется интрамуральное разрастание тканей миокарда и неспецифический облитерирующий эндартериит венечных артерий.
Есть два варианта протекание рестриктивной КМП:
- облитерирующий (заращивание ткани и фиброзирование полости желудочка);
- диффузный (никаких заращиваний и сужений не наблюдается).
Рестриктивная кардиомиопатия проявляет тяжелую, быстро растущую застойную недостаточность кровообращения. Ее признаки видны в слабости больного, одышке, нарастающих отеках, гепатомегалии, асците. Вены на его шее набухают.
Размеры сердца не увеличиваются, прослушивание его выявляет галопирующий ритм. Кардиограмма регистрирует мерцания предсердий, желудочковую аритмию. Иногда обнаруживается понижение ST-сегмента и перестановка зубца Т. Рентген показывает застой в лёгких и венах, также возможно небольшое увеличение границ сердца.
Эхоскопия показывает недостаточность в трикуспидальном и митральном клапанах, уменьшенные размеры зарастающей полости желудочка, процесс заполнения желудочка кровью и насосная способность сердца нарушены. В крови растет число эозинофилов.
КМП аритмогенного правожелудочкового типа
У нее также есть медицинское сокращение АКПЖ. При ее развитии кардиомиоциты правого желудочка достаточно прогрессивно замещаются фиброзной тканью (а иногда и жировой).
Это приводит к различным нарушениям ритма желудочков, включая их фибрилляцию. Болезнь встречается редко, изучена мало.
Предполагают, что ее возбуждают наследственные факторы, а также она может быть последствием апоптоза, вирусных и химических агентов.
АКПЖ способна проявиться, начиная с подросткового периода. Ее проявления:
- пароксизмальная тахикардия;
- сердцебиение;
- обмороки;
- головокружение.
Если болезнь запускается, она развивается до аритмий, угрожающих жизни. Это может быть:
- желудочковая экстрасистолия;
- тахикардия;
- разрозненное сокращение желудочков;
- предсердные тахиаритмии;
- мерцание или трепетание предсердий.
При АКПЖ изменения морфометрических параметров не происходят. Эхокардиография выявляет слабое увеличение правого желудочка, видно дискинезию и местное выпячивание нижней стенки или верхушки сердца.
МРТ помогает увидеть изменённые структуры миокарда: расширение стенок с одной стороны, и локальное их утончение – с другой.
Виды последующих осложнений
Последствием каждого вида КМП становится прогресс сердечной недостаточности, растут тромбы в артериях и лёгочных сосудах, нарушается проводимость, тяжелые аритмии (мерцательная, желудочковая экстрасистолия, приступы с частым сердцебиением), неожиданная смерть от сердца.
Диагностирование кардиомиопатий
Во время обследования учитывается клиническая картина болезни и перечень дополняющих данных.
Читать еще: Признаки и лечение ишемической болезни сердца
ЭКГ фиксирует увеличение размеров миокарда, нарушенные проводимость и ритм. Ей под силу обнаружить перемены в ST-сегменте желудочкового комплекса.
Рентгеном очень просто выявляется расширение камер сердца, застой в лёгких и увеличение размеров миокарда.
Самым информативным методом считается ЭхоКГ. Ей определяются дисфункция и увеличенный размер миокарда, выраженность кардиомиопатии и тип патологической физиологии механизма (диатолическую или систолическую недостаточность). Врач имеет право назначить дополнительное внутреннее обследование, так называемую вентрикулографию.
МРТ и МСКТ считаются современными методиками визуального обследования сердечных отделов.
Методом зондирования берут кардибиопаты, находящиеся в сердце, чтобы провести последующее морфологическое изучение.
Курс лечения кардиомиопатии
Пока еще не разработали конкретного лечебного курса данного заболевания. Поэтому все меры направлены лишь на предупреждение смертельно опасных осложнений.
Пациентов со стабильной фазой кардиомиопатии лечат амбулаторно под наблюдением специалиста. В кардиологическую больницу для плановой госпитализации кладут больных, имеющих тяжелую форму сердечной недостаточности. Когда же возникают не купируемые пароксизмы тахикардии, желудочковая экстрасистолия, отек лёгких, мерцательная аритмия или тромбоэмболия, приступают к экстренному лечению.
Если человеку уже раньше диагностировали кардиомиопатию, ему рекомендуется снизить физическую нагрузку, соблюдать диету питания, чтоб в рационе присутствовало поменьше соленого и животных жиров. По возможности исключить вредные внешние факторы и не полезные привычки. Такой комплекс мероприятий снизит нагрузку на сердце и замедлит продвижение к фазе сердечной недостаточности.
Врачи нередко назначают диуретики людям с подтвержденной КМП. Подобные препараты уменьшают лёгочный и венозный застои.
Когда нарушена сократимость и насосная способность миокарда, выписываются необходимые гликозиды. Исправление ритмов сердца производится антиаритмическими лекарствами.
Принимаемые антикоагулянты и антиагреганты предотвращают образования и рост тромбов у больных с КМП.
Когда врачи встречают тяжелые случаи сердечных патологий, они применяют оперативное вмешательство. Например, септальная миотомия и последующее протезирование сердечного клапана, а иногда и трансплантация сердца.
Наблюдения врачей
Специалисты замечают довольно печальную статистику увеличения случаев выявленной сердечной недостаточности, высока вероятность развития аритмий, осложнений тромбоэмболического типа и неожиданной смерти. Из общего числа пациентов, кому диагностировали дилатационную кардиомиопатию, за 5 лет умирает 70%.
Если планомерно поддерживать больного человека препаратами, то возможно стабилизировать его состояние на неопределенное время. Нередко с такой патологией живут более 10 лет с момента обнаружения болезни и проведенной последующей операции по пересадке сердца.
Субаортальный стеноз на фоне гипертрофической кардиомиопатии лечат с применением хирургического вмешательства. Если пациент выживет при этой опасной операции (один из шести умирает на операционном столе), то последующий эффект от операции будет ощутимым.
Когда у молодой женщины обнаруживается кардиомиопатия, то ей рекомендуют не допускать беременности. Есть большой риск потерять мать. Другие меры, предупреждающие данное заболевание, пока не разработали.
Источник: https://serdce-help.ru/kardiomiopatiya/
Сердечная аритмия
Нарушение ритма сердца обозначается как сердечная аритмия. Опасно ли это заболевание и что оно представляет собой предстоит разобраться. Важно отметить, что определяется подобное состояние у 90% людей, поэтому информация будет актуальной для многих.
Человеческое сердце бьется порядка 110 тыс. раз в сутки. За это же время перекачивается от 6 тыс. до 7,5 тыс. литров крови. Каждому сердечному сокращению предшествует проведение электрического импульса.
Клетки сердца, кардиомиоциты, построены таким образом, что они могли самостоятельно генерировать импульсы, но при этом существует главный водитель ритма — синусовый узел, с которого каждый раз начинается новая волна сокращения по всему органу.
Поэтому в норме говорят о синусовом ритме, который характеризуется упорядоченностью, ритмичностью, ЧСС от 60 до 90 раз в минуту.
Важную роль в правильной работе сердца играет скоординированность работы всех его отделов.
Сердце работает подобно насосу, что обусловлено спецификой его строения. Во время систолы (сокращения) из предсердий кровь перегоняется в желудочки. Затем в диастолу (расслабление) предсердий желудочки сокращаются и выталкивают кровь в сосуды, по которым она далее циркулирует ко всем органам и системам, принося им кислород и питательные вещества.
Описание сердечной аритмии
В 1978 году ВОЗ определил термин “аритмия” как такое нарушение ритма сердца, которое отличается от нормального ритма. Под нормальным следует понимать синусовый ритм сердечной деятельности. Патологическое состояние может развиваться как на фоне органических поражений сердца, так и функциональных расстройств его
деятельности. Больше всего неприятностей возникает при повреждении миокарда — мышечной ткани сердца.
Во время развития аритмии могут быть нарушены все или несколько функций сердца:
- автоматическое создание электрического импульса кардиомиоцитами, находящимися в зоне водителя ритма;
- возбуждение кардиомиоцитов других участков сердца, которые в норме генерируют потенциал действия;
- передачу импульса по специальной проводящей системе;
- сокращение кардиомиоцитов, сократительных клеток сердца;
- электрическое не восприятие кардиомиоцитами волны возбуждения, что в норме предотвращает повторное проведение импульсов;
- использование второстепенных проводящих путей.
Чаще всего нарушается механизм возбуждения и передачи электрического импульса, который лежит в основе экстрасистолии, пароксизмальной тахикардии, мерцательной аритмии. Например, механизм re-entry представляет собой повторный обратный вход ранее проведенного импульса. Также могут развиваться аномальные пути передачи сигнала, образованные под действием внешних и внутренних факторов.
Симптомы сердечной аритмии
Под обозначением “аритмия” подразумевается группа заболеваний, для которых характерен общий признак — нарушение сердечного ритма. Патологические состояния отличаются между собой механизмом развития, клиническими проявлениями, прогнозом и осложнениями, которые могут возникать в случае отсутствия лечения. Опасна ли сердечная аритмия — нужно решать в каждом отдельном случае.
Общие признаки для всех видов аритмии:
- внезапно изменяется привычная деятельность сердца;
- возникает дискомфорт или боль в грудной клетке;
- сердцебиение учащается или, наоборот, замедляется;
- может возникать ощущение, что “сердце бьется, как хочет”.
Специфические признаки присущи конкретным заболеваниям. Например, возникновение головокружения, слабости, чувства “подкашивания ног” указывает на сердечную недостаточность. В тяжелых случаях дополнительно возникают одышка и отеки.
Потеря сознания, полуобморочное состояние характерно для тяжелой сердечной патологии, когда кроме аритмии наблюдается дисфункция левого желудочка. В таких случаях любое замедление может привести больного к гибели.
В ряде случаев аритмии протекают бессимптомно, и человек может даже не замечать, что у него время от времени возникают перебои в сердечной деятельности. Все же это нельзя считать поводом не обращаться к врачу.
Сердечные аритмии не должны оставаться без наблюдения. Даже в легких случаях может потребоваться лечение, которое не позволит болезни развиваться и усложняться угрожающими здоровью состояниями.
Причины появления сердечной аритмии
Деятельность сердца зависит от многих факторов. Большое влияние на сердечный ритм имеют кардиальные причины, выражающиеся различными заболеваниями сердечно-сосудистой системы:
- ишемическая болезнь сердца, включающая нестабильную стенокардию и инфаркт миокарда;
- недостаточность сердечной деятельности;
- пороки сердца, врожденные и приобретенные;
- миокардиты и кардиомиопатии.
Влияние лекарственных веществ при несоблюдении дозировки могут выражаться аритмией различной степени тяжести. Чаще всего негативное воздействие на сердце оказывают диуретики, сердечные гликозиды, симпатомиметики и лекарства антиаритмического действия.
Подобно лекарственным препаратам воздействуют на сердечную мышцу токсические вещества. Особенно негативное влияние оказывает табакокурение, употребление наркотиков и алкоголя.
В исследованиях отмечено, что ежедневное употребление 5 гр алкоголя повышает риск развития инфаркта в несколько раз.
Нарушение электролитного обмена и гормонального фона в организме может возникать при различных заболеваниях. При неправильном питании или расстройствах ЖКТ может наблюдаться гипокалиемия, гипомагниемия, тогда как ряд препаратов наоборот повышает уровень кальция и калия в крови, что также способствует развитию аритмии.
Идиопатические нарушения также нередко приводят к сердечной аритмии, поскольку не всегда получается выявить первопричину заболевания. Вероятно, существуют очень тонкие расстройства сердечного ритма, которые не определяются современным оборудованием. Тогда говорят об идиопатическом ритме, вызывающем в большинстве случаев тяжелую клиническую картину.
Виды сердечной аритмии
Группа сердечной аритмии включает различные заболевания, которые отличаются механизмом, проявлениями, течениями и прогностическим значением. В основу современной классификации лежит патогенез заболеваний и локализация эктопического очага.
Нарушение автоматизма сердечной мышцы
Включает в себя несколько подгрупп заболеваний, отличающиеся местом нахождения водителя ритма.
- Номотопные аритмии, при которых главным генератором электрических импульсов является синусовый узел. К данной подгруппе относятся такие заболевания, как синусовая тахикардия, синусовая брадикардия, синусовая аритмия, синдром слабости синусового узла, недыхательная синусовая аритмия.
- Гетеротопные аритмии обусловлены нахождением водителя ритма вне синусового узла. Сюда причисляется три вида нарушения ритма: нижнепредсердный, атриовентрикулярный, идиовентрикулярный.
Нарушение возбудимости миокарда
Большая группа сердечных аритмий, которые связаны между собой расстройством возбудимости сердечной мышцы. В нормальном состоянии кардиомиоциты под действием раздражителя, в роли которого выступает электрический импульс, генерируют потенциал действия. При нарушении этого механизма развиваются:
- Пароксизмальные тахикардии, которые разделяются по локализации патологического процесса на предсердные, атриовентрикулярные и желудочковые.
- Экстрасистолии, классификация которых выделяет патологические состояния по месту нахождения источников (желудочковые, предсердные, атриовентрикулярные), по их количеству (политопные и монотопные), по времени появления (ранние, поздние, интерполированные), по упорядоченности (двойные, тройные, неупорядоченные) и по частоте возникновения (единичные, парные, групповые, множественные.
Расстройство проводимости
Может проявляться в различных вариантах и чаще всего в виде ослабления проводящей системы. Подобное в основном встречается при блокадах, разделяемые по локализации патологического процесса на синоаурикулярные, внутрипредсердные, атриовентрикулярные, блокаду ножек пучка Гиса и волокон Пуркинье.
Увеличение проводимости наблюдается при синдроме Вольфа-Паркинсона-Уайта (WPW-синдром). Патология является врожденной аномалией строения сердца, когда за счет присутствия более короткого пути электрический импульс быстрее переходит от предсердий в желудочки.
Иногда в развитии заболеваний имеет место смешанный патогенез. Это встречается при мерцательных аритмиях, трепетаниях желудочков и предсердий.
Также по сей день проводятся дискуссии относительно эффективности приведенной классификации, поскольку далеко не всегда при ее использовании можно назначить рациональное лечение.
Поэтому дополнительно предложено выделять патологоанатомические формы аритмии, различаемые по степени адаптации к раздражающим факторам.
Особые виды аритмий
В клинической медицине отдельно рассматривают некоторые виды аритмий, которые требуют к себе особого внимания. Речь идет об нарушениях ритма у беременных, детей и молодых людей, призываемых в армию.
Требует от врачей предельной внимательности, поскольку на кону стоит жизнь не только женщины, но и нерожденного ребенка.
При вынашивании плода увеличивается нагрузка на сердце, меняется деятельность нервной и гуморальной систем организма. В первую очередь в группу риска попадают женщины, у которых был диагностирован порок сердца.
Также возникновение аритмии до беременности может способствовать ухудшению протекания процесса в период вынашивания малыша.
Самый распространенный вид аритмии среди беременных — экстрасистолии. В большинстве случаев не требуют специфического лечения, лишь стандартного врачебного наблюдения.
Может развиваться пароксизмальная наджелудочковая тахикардия, мерцательная аритмия, часто встречаются блокады различной степени тяжести.
Во всех случаях требуется индивидуальный подход к выбору лечения, чтобы нанести минимальный вред ребенку при сохранении здоровья беременной.
Любой беременной женщине, а тем более с сердечной патологией, следует правильно питаться, отказаться от вредных привычек, соблюдать режим труда и отдыха.
Важно своевременно госпитализироваться при подозрении на ухудшение состояния. Также помогает положительный настрой, особенно в сложных ситуациях.
Поэтому даже те женщины, которые имеют непростые заболевания сердца, при использовании нужных знаний и возможностей современной медицины могут стать матерью.
После гипертонической болезни и сердечных пороков аритмия стоит на третьем месте по частоте встречаемости в детском возрасте. Дети не могут точно охарактеризовать, что они чувствуют или вовсе не способны сказать, если не умеют говорить, поэтому важно вовремя заметить симптомы, которые могут указывать на развитие аритмии.
- У младенцев нарушение ритма проявляется одышкой, побледнением или посинением кожи, приступами беспричинного беспокойства, частой капризностью и отказом от еды, плохим сном.
- В старшем возрасте дети могут жаловаться на утомляемость после физнагрузок, ощущение дискомфорта в области сердца. В некоторых случаях возникают обморочные состояния.
Чаще всего у детей развиваются экстрасистолии. Это связано с физиологическими особенностями детского сердца. Но в ряде случаев определяются более сложные нарушения ритма, требующие немедленного вмешательства врачей. При правильной диагностике и лечении большинство аритмий у детей имеют благоприятный исход.
У многих молодых людей призывного возраста часто возникает вопрос, с какими заболеваниями не берут в армию, то есть отправляют в запас.
Следует знать, что от армейской службы могут на 100% освободить по состоянию здоровья лишь в крайних случаях, когда доказана медицинской комиссией полная негодность призывника.
В остальных случаях рассматриваются варианты либо лечения с повторным освидетельствованием, либо подтверждения недостаточной функции тех или иных органов. Для этого проходят докторов узких специальностей, которые после выдают заключения: годен или негоден.
Примерных список заболеваний, которые требуют врачебного подтверждения:
- Новообразования, злокачественные и доброкачественные не поддающиеся лечению.
- Ожирение 3,4 степени и сахарный диабет любой степени тяжести.
- Эндокринные болезни, которые не дают возможности находиться на заместительной терапии.
- Психические расстройства.
- Зависимости (наркотическая, алкогольная, токсическая).
- Все формы эпилепсии.
- Тяжелые поражения нервной системы.
- Патология глаз с выраженным нарушением зрения.
- Нарушения вестибулярного аппарата и слуха.
- Сердечные заболевания (сердечная недостаточность 2-4 ФК, ревматические заболевания сердца, сердечные пороки, тяжелые расстройства проводящей системы и водителя ритма, ИБС.
- Гипертония второй и выше степени.
- Заболевания дыхательной системы.
- Патология зубов, челюстей, желудочно-кишечного тракта.
- Язвенная болезнь.
- Псориаз и некоторые заболевания кожи.
- Патология костной системы и искривления позвоночника.
- Врожденные пороки развития.
- Энурез и заикание.
- Пищевая аллергия.
- Заболевания мочеполовой системы, сопровождающиеся почечной недостаточностью.
- Посттравматические последствия.
Осложнения сердечной аритмии
Все зависит от разновидности сердечной аритмии, поскольку некоторые состояния способны спокойно восприниматься больными и протекать бессимптомно, а другие являются прямой угрозой жизни.
Самыми тяжелыми по своему клиническому течению считаются следующие виды сердечной аритмии:
- Блокады, нарушающие проводимость импульса. В частности, атриовентрикулярная блокада может быть опасной для жизни больного.
- Пароксизмальные тахикардии, особенно с желудочковой локализацией, поскольку есть риск дисфункции левого желудочка.
- Смешанные нарушения ритма сердца особенно опасны из-за вероятности развития фибрилляции желудочков. Поэтому при трепетаниях и мерцаниях любых отделов сердца должна быть оказана скорая медицинская помощь.
В сложных случаях могут возникать такие осложнения, как инфаркт миокарда, стенокардия, инсульт мозга, тромбоэмболия легочной артерии. Поэтому неопасная на первый взгляд аритмия нередко становится причиной гибели больного.
Диагностика сердечной аритмии
Для диагностики практически всех видов нарушений ритма используется электрокардиография — ЭКГ. С ее помощью регистрируются как блокады, так и мерцания или трепетания предсердий/желудочков.
В некоторых случаях, особенно при диагностике экстрасистолии, ЭКГ может не зафиксировать приступ. Тогда используют холтеровское мониторирование с применением портативного регистратора, находящегося с пациентом от одного до семи дней.
Для определения размеров сердца используется эхокардиография. С помощью ультразвукового датчика смотрится сердце “в действии”, оцениваются стенки органа и движение его клапанов.
Пассивные исследования по необходимости дополняются методами диагностики, индуцирующими появление аритмии. Это может быть картирование, проба с физической нагрузкой, электрофизиологическое исследование, тест с использованием наклонного стола.
Лечение сердечной аритмии
Зависит от конкретного вида патологии. В стандартных случаях лечебные мероприятия начинают по следующей схеме:
- Назначают антиаритмические препараты. Подбирают нужное средство из группы прямых антиаритмических средств, часть с которых влияет на ионные каналы (ритмонорм, амиодарон). Другая группа антиаритмических препаратов влияют на проводящую систему и позволяют уменьшить частоту сердечных сокращений (бета-блокаторы, гликозиды).
- При отсутствии эффекта от медикаментозной терапии используют неантиаритмические препараты (статины, иАПФ), по необходимости добавляя в крайних случаях дефибрилляцию.
- Если у больного часто рецидивирует аритмия и его качество жизни из-за этого сильно нарушено, применяется радиочастотная аблация либо имплантируется электрокардиостимулятор.
Народное лечение
В период ремиссии кроме назначенных врачом препаратов многие больные практикуют народные методы лечения. Это могут быть таблетки или настойки боярышника, пустырника, валерианы. При непереносимости спирта можно заваривать успокаивающую траву или приготовить народное средство по следующему рецепту:
- Полкило лимона мелко режут, заливают полкило меда и добавляют измельченные ядра из 20 абрикосовых косточек. Перемешанное средство употребляют два раза в день до еды.
- Потертое яблоко смешивается с мелко порезанной головкой лука и принимается дважды в день на протяжении месяца.
- Натертый корень сельдерея смешивают с зеленью укропа, петрушки. Добавляют майонез и принимают понемногу на протяжении дня.
Видео: Аритмия сердца: новые подходы к диагностике и лечению. Нестандартная модель.
Профилактика сердечной аритмии
Если появились первые признаки нарушения ритма, не стоит дожидаться более грозных осложнений. Нужно задуматься и заняться укреплением сердечной мышцы. Поэтому кроме организации правильного рациона питания и режима дня рекомендуется:
- заняться шейпингом или фитнесом;
- свести к минимуму ссоры и психоэмоциональные нагрузки;
- регулярно осуществлять пешие прогулки, при возможности — вечерние или утренние пробежки.
Видео: Как устроено сердце. Сердечная аритмия: симптомы, причины и лечение
Источник: https://arrhythmia.center/serdechnaya-aritmiya/