Диагностировать атеросклероз коронарных артерий очень трудно.
Существует множество сердечных заболеваний, напоминающих своей клинической картиной эту болезнь. Но, с помощью методов современной диагностики и анализа проявленных симптомов, это можно сделать.
В статье будут рассмотрены главные признаки заболевания и самые эффективные методы лечения: оперативные и медикаментозные.
Атеросклероз коронарных артерий: что это?
Для обеспечения потребностей тела в энергии требуется фиксированная концентрация жиров в крови. Они находятся в виде молекул холестерина, который образуется в печени. Холестерин в кровотоке существует в различных фракциях. Он бывает «плохой» (атерогенные фракции – те, которые оседают на стенках сосудов) и «хороший» (транспортирующий избыток жиров обратно в печень для переработки).
«Плохой» холестерин при повышении концентрации сразу же начинает оседать на внутреннем эпителии сосудов, образуются холестериновые бляшки. Со временем они нарастают и могут полностью перекрыть просвет сосуда. Если такой процесс произойдет в сердце, то будет инфаркт.
Накопление холестерина на стенках коронарных сосудов приводит к образованию тромбов.
Коронарная артерия – это большой сосуд, снабжающий сердце кислородом и питательными веществами. Его просвет намного больше, чем у любого другого сосуда, поэтому атеросклеротическая бляшка должна вырасти до очень больших размеров, чтобы его перекрыть.
Заболевание диагностируется у лиц старшего возраста, реже – у молодых. В основном, при активном злоупотреблении спиртными напитками и курением.
Наслоение атеросклеротической бляшки – это длительный патологический процесс.
Если у человека ранее был диагностирован атеросклероз, и не проводилось лечение, то велика вероятность закупорки коронарной артерии и проявления тяжелых последствий этой болезни.
Причины развития
Вне зависимости от локализации холестериновой бляшки (аорта, периферический сосуд и др.), причины развития заболевания всегда сводятся к нарушению липидного баланса в крови, когда одна из фракций холестерина повышается в концентрации. Отклонения в процессе обмена жиров появляются у человека по следующим причинам:
- нарушение обмена веществ;
- ожирение;
- злоупотребление жирной и жареной пищей;
Гиперхолестеринемия – устойчивое повышение уровня холестерина в крови. - генетические нарушения (семейная гиперхолестеринемия);
- врожденные сердечно-сосудистые патологии;
- гипертония;
- сердечная недостаточность;
- заболевания печени;
- острые заболевания почек;
- сахарный диабет;
- гормональный дисбаланс;
- тяжелые инфекционные процессы;
- злоупотребление вредными привычками и сладкой пищей.
Атеросклеротические бляшки могут образовываться в любом сосуде, в коронарной артерии они формируются в большинстве случаев при существующей сердечной недостаточности или после перенесенного инфаркта.
Симптомы и признаки
На ранних этапах болезни симптомы полностью отсутствуют. Больной изредка может испытывать дискомфорт в груди, но в большинстве случаев не придает этому значение. Со временем, когда бляшка перекрывает сосуд почти полностью, развивается характерная клиническая картина. Она проявляется следующими признаками:
- стенокардия. Резкие боли в грудине после физической нагрузки или перенесенного стресса. В тяжелых случаях боль становится постоянной, беспокоит больного по ночам;
- выраженная тяжесть в сердце, нарушения ритма, которое хорошо прослушивается;
- боль или дискомфорт при глубоком вздохе;
- повышенное давление;
- усталость, снижение работоспособности;
- недостаточность кровообращения проявляется бледностью кожных покровов;
- при наличии хронических заболеваний каких-либо органов, они начинают обостряться;
- одышка, клиническая картина напоминает бронхиальную астму.
Осложнения и последствия при отсутствии лечения
Запущенный стенозирующий атеросклероз коронарных артерий постепенно вызывает ухудшение состояния больного, осложнения развиваются постепенно.
- Нарушение кровообращения по всему телу из-за закупорки коронарной артерии компенсируется усиленными сердечными сокращениями. Миокард работает в режиме сверхнагрузки и рефлекторно увеличивается в размерах. Возникает гипертрофия сердечной мышцы. Развивается ИБС.
- Увеличенный объем мышечной массы тяжело обеспечить кислородом и питательными веществами. Миокард испытывает дефицит питания, и возникают участки ишемии (при абсолютном отсутствии кровообращения в сосудах сердца) – прединфарктное состояние.
- При существующих сердечных заболеваниях процесс происходит намного быстрее. Бляшка может оторваться от места крепления и образовать тромб. Велик риск спонтанного летального исхода.
Причиной смерти при коронарном атеросклерозе всегда является инфаркт миокарда.
Диагностика
Диагностика болезни осуществляется в несколько этапов:
-
Сужение просвета и затруднение тока крови вследствие оседания холестерина на стенках артерии можно диагностировать на снимке УЗИ.
сбор анамнеза и осмотр пациента. Врач собирает данные о перенесенных болезнях, проявленных симптомах и образе жизни. Оценивает клиническую картину заболевания и ставит предварительный диагноз; - лабораторные методы обследования: анализ мочи, общий анализ крови, биохимический анализ крови. На этих тестах врач выявляет общее состояние здоровья пациента, оценивает уровень различных фракций холестерина в крови. Но диагноз должен быть подтвержден инструментальными методами обследования;
- УЗИ. Наиболее распространенным методом обследования сердца и близлежащих артерий является УЗИ. Оно позволяет оценить толщину стенок артерий и увидеть утолщения – холестериновые бляшки.
Лечение коронарного атеросклероза
Существует два метода терапии: оперативный и медикаментозный. Лечение атеросклероза коронарных сосудов без операции должно начинаться с немедленной отмены жирных и жареных продуктов из рациона. Врач выписывает специальную диету, выдает список запрещенных и рекомендованных продуктов питания.
После коррекции рациона нужно начинать прием медикаментов от повышенного холестерина. При запущенных случаях, когда пациенту требуется немедленная помощь для спасения его жизни, проводятся операции на сосудах. О них будет написано ниже.
Режим питания и диета
Около 20% холестерина поступает из продуктов питания. Нужно полностью устранить его источники – животные жиры – из рациона.
Полезные и вредные жиры.
Они содержатся в следующих продуктах питания:
- сало;
- колбасные изделия;
- сыр;
- молочные продукты, сметана, майонез;
- жирные сорта мяса;
- жареные продукты (при жарке образуется холестерин);
- сливочное масло;
- маргарин (в маргарине содержатся аналоги животных жиров, полученные химическим путем, этот продукт более опасен для организма);
- яйца (желток).
Заменить вышеперечисленные продукты можно растительными жирами. Более того, эти продукты показаны к применению больным атеросклерозом. В растительных жирах присутствует в больших количествах омега-3, омега-6 и омега-9. Это полиненасыщенные жирные кислоты.
По своей структуре они представляют собой аналоги молекул животных жиров, но связи между атомами в них выглядят иначе. Это обстоятельство полностью меняет свойства растительных жиров.
Они начинают растворять «плохой» холестерин в составе атеросклеротических бляшек.
Растительные жиры бесценны в борьбе с повышенным холестерином. Они содержатся в следующих продуктах:
- масла: ореховое, оливковое, конопляное, кунжутное, кукурузное и др.;
- авокадо;
- орехи (грецкие);
- злаки.
Эти продукты необходимо включать в рацион ежедневно, 3-4 раза в неделю желательно употреблять рыбные блюда. В жирных сортах содержится очень много омега-3. Отдавайте предпочтение семге, форели, сельди, скумбрии, мойве.
Исключить следует также копченые блюда, острые, содержащие вредные пищевые добавки. Сладкое нужно ограничить. Лечащий врач может допустить употребление небольшого количества сладостей, но чаще всего их рекомендуется полностью исключить из рациона.
Среди напитков запрещено употреблять кофе, газированные напитки, алкоголь, крепкий чай. Предпочитайте зеленый и травяной чай, добавляйте в него имбирь – он способствует рассасыванию холестериновых бляшек.
Уровень физической активности нужно повысить. Каждый день совершайте прогулки на свежем воздухе (не менее двух часов) и занимайтесь спортом или лечебной физкультурой. Проконсультируйтесь со специалистом относительно допустимого уровня физической нагрузки.
Лекарственные препараты
При прогрессирующей форме атеросклероза применяются лекарственные препараты, снижающие уровень холестерина в крови. К ним относятся следующие группы медикаментов:
- Статины. Самые распространенные лекарства от холестерина. Они обладают высокой эффективностью и хорошей переносимостью. Используются в моно- и комплексной терапии атеросклероза. К статинам относятся следующие медикаменты: «Аторвастатин», «Розувастатин», «Розарт», «Розукард», «Ливазо». Таблетки применяются один раз в сутки после еды вечером. В большинстве случаев назначаются пожизненно.
- Фибраты. Производные фиброевой кислоты. Оказывают влияние на обмен жиров в крови, снижают продукцию «плохого» холестерина в печени. Лекарства менее эффективны по сравнению со статинами, потому назначаются либо при легких формах атеросклероза или в составе комплексной терапии с другими препаратами.
- Секвистранты желчных кислот. Эти лекарства активно выводят желчные кислоты из организма. В попытке восстановить нехватку желчи печень захватывает большое количество холестерина, так как желчные кислоты образуются из него. «Плохая» фракция вещества быстро снижается, организм начинает расходовать холестерин из атеросклеротических бляшек.
Можно ли лечить заболевание народными средствами?
Атеросклероз коронарной артерии – это тяжелое заболевание, его невозможно вылечить с помощью народных средств. Однако рецепты народной медицины могут существенно повысить эффективность основного лечения и стать хорошей профилактикой ухудшения состояния больного.
Вот некоторые, самые эффективные согласно отзывам больных атеросклерозом, рецепты:
- чеснок и лимон. 1 кг лимонов вместе со шкуркой перемалывается на мясорубке, к массе добавляется измельченная головка чеснока и стакан меда. Смесь заливается 1 л медицинского спирта и настаивается в темном месте 15 дней. После того, как лекарство приготовится, его нужно употреблять перед каждым приемом пищи по 1 ст.л.;
- оливковое масло. Оно содержит большую концентрацию омега-3. Прием начинают с 1 ст.л. натощак. Со временем дозу повышают (до одного стакана). Курс приема – 3 недели.
Применение любого народного средства должно быть оговорено с врачом. Могут развиться тяжелые последствия от применения или аллергические реакции.
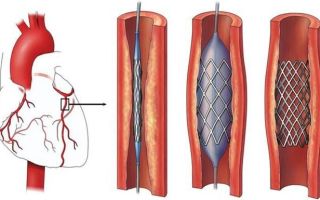
Стентирование и шунтирование
Стентирование – помещение в поврежденный участок механизма, искусственно расширяющего просвет
Малоинвазивные и современные способы лечения атеросклероза оперативным путем. Поврежденный сосуд не вырезается и не прочищается, в поврежденную зону ставится искусственный механизм – стент, расширяющий просвет поврежденной области.
Операция проводится легко, отмечена высокая эффективность и полное восстановление ранее поврежденных тканей от нехватки кровоснабжения. Данные методы применяются исключительно в запущенных случаях, при не эффективности основной терапии.
Можно ли полностью вылечить патологию, сколько длится терапия?
Вылечить атеросклероз можно только на ранних стадиях. Длится терапия может от 5-6 месяцев, до 1-2 лет. В тяжелых случаях единственное, что может сделать врач – это облегчить симптомы болезни и стабилизировать уровень холестерина в крови.
После начала приема медикаментов эффект наступает в течение 1-2 месяцев, далее он поддерживается на одном уровне. Если снижение холестерина не достаточно эффективно, врач может повысить дозу препарата или назначить дополнительно еще одно средство.
К какому врачу обращаться?
При подозрении на атеросклероз желательно обращаться к терапевту. Он поставит первоначальный диагноз и назначит проведение биохимического анализа крови с развернутой липидограммой.
Терапевт оценит уровень холестерина в крови и при необходимости направит вас к кардиологу. Именно этот врач занимается лечением атеросклероза.
Если причина болезни – сахарный диабет, то пациента будет наблюдать еще и эндокринолог.
Заключение
Сердце является жизненно важным органом. Его здоровью нужно уделять внимание, и при проявлении малейшего дискомфорта обращаться к врачу и проходить все доступные методы обследования.
Атеросклероз опасен спонтанным летальным исходом. В группе риска развития коронарного атеросклероза находятся люди с повышенным холестерином.
Показатель желательно проверять ежегодно (при нормальном уровне), а при отклонениях липидного баланса – каждые 6 месяцев.
Источник: https://holest.ru/ateroskleroz/simptomy-i-lechenie-ateroskleroza-koronarnyh-arterij/
Атеросклероз аорты – что это такое, симптомы и лечение
Главная Атеросклероз
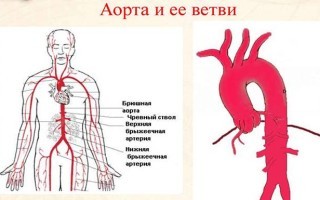
Аорта – самый крупный из артериальных сосудов организма. Она несет кровь от левого желудочка сердца и распределяет ее между основными магистральными сосудами, питающими все тело. Атеросклероз аорты – распространенное заболевание и одна из основных причин аневризмы органа, состояния угрожающее жизни пациента.
Факторы риска
Атеросклероз – хроническое заболевание, при котором на стенках сосуда появляются атеросклеротические бляшки. Такие отложения состоят из холестерина, остатков липопротеинов, клеток крови, соединительной ткани.
Зрелое образование даже прорастает собственными сосудами.
Атеросклеротическая бляшка в мелких сосудах способна закупорить их просвет, а в таких крупных артериях как аорта – деформировать саму артерию, перекрыть ток крови в отходящие сосуды.
Аортальный атеросклероз развивается очень медленно – несколько десятилетий. За это время на стенки артерии воздействуют многие повреждающие факторы. Поэтому назвать четкую причину заболевания невозможно. Существует перечень факторов риска, которые могут привести к развитию атеросклероза:
- возрастное старение артерий. У людей старшего возраста стенки сосудов становятся более ломкими, склонными к травмам. Критичный возраст для мужчин – после 50 лет, для женщин – после менопаузы;
- высокое давление;
- высокий уровень холестерина, ЛПНП;
- курение;
- лишний вес;
- генетическая предрасположенность;
- хронический стресс;
- малоподвижность;
- хронические воспалительные заболевания.
Согласно международной классификации болезней 10-го пересмотра (мкб-10) атеросклерозу аорты присвоен код І70.
Локализация поражений
Всего различают 4 отдела аорты:
- Восходящая часть аорты, которая следует за аортальным клапаном, от нее отходят венечные артерии, питающие сердце.
- Дуга аорты – короткий участок сосуда, соединяющий восходящую, нисходящую части. Несмотря на свою небольшую протяженность, имеет очень важное значение. От дуги аорты отходят левая подключичная артерия, левая сонная артерия, плечеголовной ствол. Эти артерии питают мозг, шею, область плеч.
- Нисходящая часть – делится на грудной и брюшной отделы аорты. Она проходит перед позвоночником по всей длине грудной, брюшной полости. От нее ответвляются сосуды, питающие органы малого таза, брюшной части, груди.
Аортальный атеросклероз может поразить любой из перечисленных отделов. От локализации атеросклеротической бляшки зависит симптоматика заболевания.
причины и признаки атеросклеротической болезни сердца
Признаки атеросклероза аорты
Болезнь может развиваться 30-40 лет без единого симптома. Нередко атеросклеротические бляшки на аорте находят после летального исхода, хотя при жизни человек не имел симптомов заболевания. Признаки аортального атеросклероза невероятно разнообразные и определяются локализацией отложений, а также наличием осложнений.
Восходящая часть
Восходящая часть может поражаться холестериновыми бляшками, однако они долгое время никак не дают о себе знать. Даже развитие аневризмы не сопровождается специфическими симптомами. Очень часто аневризму обнаруживают во время плановой флюорографии, УЗИ сердца. При развитии осложнений, симптомы атеросклероза аорты этого отдела включают:
- резкую слабость;
- бледность;
- дикую боль в области груди;
- нередко – потерю сознания.
При таких симптомах необходимо срочно вызвать скорую помощь. Возможно, началось расслоение аорты, требующее экстренного хирургического вмешательства.
Если холестериновая бляшка перекрывает устье коронарных артерий, ощущения аналогичны как при ишемии сердечной мышцы, сердечной недостаточности:
- внезапная боль в центральной, левой части грудной клетки, ее сдавливание. Такое явление называют стенокардией;
- быстрая утомляемость;
- одышка;
- ощущение собственного сердцебиения;
- отеки.
Аортальная дуга
От этого участка артерии отходят сосуды, питающие шею, головной мозг, область плеч. Если атеросклеротическая бляшка закупорит или существенно сузит просвет одной из этих артерий, мозг будет недополучать кислород, который очень чувствителен к качеству кровоснабжения. Поэтому он реагирует на недостаток питания первым.
На начальном этапе атеросклероз дуги аорты проявляется следующими симптомами:
- лихорадка;
- слабость;
- плохой аппетит;
- ночное потение;
- суставные, мышечные боли;
- грудная боль;
- отечность миндалин.
На более позднем этапе у больных наблюдаются:
- головокружения;
- головная боль;
- обмороки;
- микроинсульты;
- судороги;
- тошнота, рвота;
- холодные руки, ступни;
- нарушение зрения.
Грудной отдел
Атеросклероз на этом участке ухудшает кровообращение органов грудной полости. Клинически это может проявляться:
- аорталгией – жгучая и/или давящая боль за грудной костью, отдающая в обе руки, шею, спину, верхнюю область живота. Боль усиливается при физической нагрузке, стрессе. От стенокардии ее отличает постоянство. Аорталгия может длиться часами и даже сутками, то усиливаясь, то ослабляясь;
- затрудненным глотанием из-за сдавливания пищевода расширенной артерией;
- охриплостью;
- разным размером зрачков;
- головными болями;
- головокружением;
- судорогами, развивающимися при резком повороте головы;
- болями в спине, ребрах, напоминающих межреберную невралгию.
Брюшной отдел
Атеросклероз брюшного отдела аорты развивается наиболее рано и часто. Суживаются устья сосудов, питающих органы малого таза, брюшной полости, конечностей. Симптомы будут зависеть от расположения атеросклеротических бляшек. Возможные признаки:
- перемежающая хромота;
- похолодание, онемение, бледность ног;
- язвы на ногах;
- нарушение пищеварения (отрыжка, тошнота, метеоризм).
Способы диагностики
Атеросклероз аорты обычно обнаруживают случайно во время обследования. Ведь никакими симптомами заболевание долгое время не сопровождается. При прослушивании сердца, сосудов врач может обнаружить патологические шумы, изменение тонов. Пульс на обеих руках может быть асимметричным.
Для более детальной диагностики пациента направляют на инструментальное обследование:
- УЗИ сердца. Позволяет оценить размер восходящего отдела аорты, а также аортальной дуги, толщины их стенок, наличие дефектов, аневризм.
- Чреспищеводная эхокардиография. Вариант УЗИ сердца, аорты, при котором датчик проглатывается пациентом. Эта техника позволяет добиться очень качественного изображения. Ведь сосуд отделяет от датчика только тонкая стенка пищевода. Применяется для диагностики атеросклероза аорты, когда требуется детальная визуализация.
- Допплерография. Особый вид ультразвукового исследования, который дает врачу понимание о скорости кровотока различных участков артерии.
- КТ, МРТ. Оба исследования позволяют врачу получить картинку сосудов. Они могут проводится с контрастированием или без. Последний метод обследования подразумевает внутривенное введение специальной медицинской краски, делающей просвет сосуда на снимке более четким. Но поскольку исследуемая артерия очень крупная, атеросклероз аорты хорошо визуализируется и без применения контраста.
Современные виды лечения
Лечение атеросклероза предполагает три основных метода:
- изменение образа жизни, пересмотр своего питания;
- прием лекарств;
- хирургическое вмешательство.
Обычно первое обязательно, а два других – по показаниям.
Также существует немало народных методов терапии, но большинство из них не признаются официальной медициной.
Изменение образа жизни, диета
Атеросклероз аорты на начальных стадиях можно затормозить без лекарств. Полностью избавиться от атеросклеротических бляшек не позволяет избавиться ни один метод лечения. Улучшение самочувствия у многих пациентов наблюдается при:
- отказе от курения. Активное или пассивное курение оказывает повреждающее действие на стенки сосуда. Отказ от сигарет, избегание собрания курильщиков помогает существенно снизить риск развития осложнений атеросклероза;
- ежедневной физической активности. Велосипедная или пешая прогулка, работы на огороде, плаванье, занятия йогой или любой другой спорт должны стать обязательным ежедневным атрибутом вашей жизни. Всего 30 минут нагрузки каждый день позволяет существенно снизить уровень холестерина;
- нормализации веса. Избавление от лишних килограммов снимает с сердца лишнюю нагрузку, а также нормализирует уровень холестерина. В комплексе благотворно сказывается на состоянии здоровья пациента;
- минимизация стресса. Постарайтесь избегать стрессовых ситуаций, находить время для расслабления. Если не справляетесь сами – обратитесь за профессиональной помощью к психологу.
Диета при атеросклерозе аорты подразумевает:
- отказ от продуктов, содержащих транс жиры. Они повышают содержание плохих липопротеидов, сокращают содержание хороших. Транс жиры спутники жареной пищи, могут прятаться во многих готовых продуктах. Необходимо внимательно изучать этикетку на предмет содержания нежелательных компонентов;
- основа рациона – пища, богатая клетчаткой. Овощи, фрукты, крупы, отруби бобовые содержат большое количество растворимых, нерастворимых пищевых волокон. Оба вида клетчатки улучшают состояние сердца, сосудов, а растворимые еще и снижают уровень ЛПНП;
- минимум насыщенных жиров. Красное мясо, особенно жирные виды, жирный творог, сыр, сливки, яичный желток – это те продуты, содержание которых необходимо ограничивать. Все они повышают уровень плохого холестерина;
- омега-3 жирные кислоты – обязательный компонент рациона. Американские врачи рекомендует не реже двух раз в неделю кушать жирные сорта рыбы. Селедка, скумбрия, лосось, макрель, тунец – содержат невероятное количество ненасыщенных жирных кислот, а также являются ценным источником белка. Вегетарианцы могут получать омега-3 жирные кислоты из семян льна, миндаля, грецких орехов;
- адекватное потребление воды. 1,5-2 литра воды/сутки помогают нормализировать уровень холестерина. Если организм недополучает воду, он увеличивает концентрацию стерола, защищая свои клетки от обезвоживания.
Лекарственные препараты
Атеросклероз аорты сердца поздних стадий требует применения лекарственных препаратов. В зависимости от симптомов, общего состояния здоровья пациента врач может назначить:
- гиполипидемические средства – группа препаратов, нормализирующая уровень холестерина, ЛПНП, ЛПВП, холестеринов. Чаще всего в современных терапевтических схемах применяются статины, которые блокируют синтез холестерина. Основные представители группы – аторвастатин, розувастатин, симвастатин. При незначительном повышении уровня стерола пациенту могут назначить фибраты, препараты ненасыщенных жирных кислот, секвестранты желчных кислот, никотиновую кислоту;
- лекарства, нормализирующие давление также облегчают работу сердца. Часто для терапии атеросклероза аорты используют бисопролол, амплодипин, нитроглицерин, эналаприл;
- кортикостероиды – обладают противовоспалительным действием. Если течение атеросклероза усугубляется воспалением, пациенту назначают преднизолон или родственные препараты;
- антикоагулянты – снижают риск тромбообразования за счет уменьшения вязкости крови, предотвращения слипания клеток. Самые популярные препараты аспирин, тиклопидин, варфарин, стрептокиназа.
Хирургические методы
Лечение атеросклероза аорты хирургическим методом показано людям с серьезными жалобами на общее самочувствие, высоким риском осложнений: инсульта, инфаркта миокарда, разрыва или расслоения аорты. Существует несколько оперативных методик:
- Иссечение атеросклеротической бляшки – операция, во время которой хирург извлекает отложение через разрез. Сосуд и рана ушивается. Сложность манипуляции объясняется расположением аорты (вдоль позвоночника), а также ее значением для организма, потенциальным объемом кровопотери.
- Ангиопластика – тяжелая операция, во время которой поврежденный участок сосуда иссекается, заменяется протезом.
- Баллонная дилатация – малотравматичная процедура, предусматривает введение катетера со сдутым шариком. Когда хирург достигает места сужения, он несколько раз надувает, сдувает баллон. Имеющее сужение расправляется. Операция по лечению атеросклероза аорты может закончиться установкой стента – каркаса, который будет изнутри удерживать просвет сосуда. Такая манипуляция называется стентированием.
Народные средства
Пока нет необходимости принимать препараты, контролировать заболевание можно при помощи народных методов:
- Березовые почки. 5 г растения залейте стаканом воды, доведите до кипения, потомите 15 минут, снимите с огня, дайте настояться 1 час. Принимайте процеженный отвар по полстакана за час до еды 4 раза/сутки;
- Цветы боярышника. Залейте стаканом кипятка 5 г цветов, поставьте под крышкой на водяную баню. Через 15 минут снимите, остудите до комнатной температуры. Доведите получившийся объем до 200 мл. За 30 минут до еды выпивайте по полстакана утром, вечером;
- Корни девясила. 30 г порошка залейте 500 мл водки, настаивайте 40 дней в темном месте. Выпивайте по 25 капель перед едой;
- Орех грецкий. Съедайте каждый день по 100 г орехов, разделив порцию на 3 приема;
- Шиповник. Измельчите плоды шиповника, пересыпьте их в пол-литровую банку. Плоды должны занимать две трети объема. Залейте водкой до верха. Настаивайте в темном месте, ежедневно взбалтывая. Принимать 2 раза/сутки по 20 капель.
Осложнения, профилактика
Атеросклероз аорты – самая частая причина развития аневризм. Так называют выпячивания стенки сосуда, которые могут достигать различных размеров. Небольшие дивертикулы неопасны для человека. Они становятся проблемными при достижении определенных размеров. Стенка артерии сильно напрягается, что может обернуться ее частичным или полным разрывом.
Частичный разрыв называют расслоением аорты. При этом лопается только внутренняя оболочка сосуда или внутренняя и средняя. Ток крови устремляется к месту травмы, расслаивая различные слои артерии между собой. Расслоение аорты требует экстренной хирургической помощи, иначе все закончится летальным исходом.
При разрыве всех трех оболочек сосуда происходит масштабное кровотечение, более 90% людей погибают.
Профилактика атеросклероза аорты подразумевает устранение факторов риска заболевания. Для этого необходимо:
- правильно питаться;
- много двигаться, желательно заниматься спортом;
- вовремя принимать меры по лечению хронических заболеваний;
- контролировать свое давление;
- бросить курить;
- умеренно употреблять алкоголь;
- регулярно проходить профилактические осмотры.
Несмотря на кажущуюся простоту, такие меры действительно эффективно защищают человека от тяжелых форм атеросклероза, а значит, можно будет жить полноценной жизнью и после выхода на пенсию.
Литература
- Bourantas CV, Loh HP, Sherwi N, Tweddel AC, de Silva R, Lukaschuk EI, Nicholson A, Rigby AS, Thackray SD, Ettles DF, Nikitin NP, Clark AL, Cleland JG.
Atherosclerotic disease of the abdominal aorta and its branches: prognostic implications in patients with heart failure, 2012
- Raimund Erbel.
Diseases of the thoracic aorta, 2001
Последнее обновление: Сентябрь 29, 2019
Атеросклероз аорты: причины, симптомы, как лечитьСсылка на основную публикацию
Источник: https://sosudy.info/ateroskleroz-aorty
Атеросклероз аорты коронарных артерий: что это такое
Недоокисленные липиды начинают откладываться на внутренней стороне аорты, создавая препятствия кровообращению и уменьшая размер артерии. Люди пожилого возраста, страдающие вредными привычками, чаще подвержены болезням аорты и коронарных артерий.
Антикоагулянты помогают предотвращению образования жировых бляшек. Добавление в пищу фолиевой кислоты, витамина C, группы B, масла кукурузы, льна, снижает риск сужения аорты. В летние, весенние периоды рекомендуется употреблять йод.
Типы ограничения продуктов:
- Мясо животных, жирных сортов рыбы.
- Соленые, копченые, маринованные продукты.
- Пищевая соль.
- Компоненты активного качества.
- Жидкость с высоким кислотным и липидным содержанием.
- Продукты ГМО.
Важным условием здоровой жизни являются регулированное время на работу и отдых, физические упражнения, пешие прогулки. Необходимо создание условий, исключающих стрессовые ситуации, нервное напряжение. Путешествие на курорты, горные прогулки, морские круизы.
Особенностью заболевания служит появление одышки, головной боли, головокружения, тошноты, болевых ощущений в грудной клетке. Грудь начинает болеть, со временем переходя под левую лопатку, плечевую кость, челюсть. Вследствие нехватки воздуха нарушается дыхательный процесс, кровь перестает поступать в мозг, начинается гипоксия и отмирание нервных окончаний.
Для установления диагноза, определяющего фактор развития атеросклероза, проходят комплексное обследование, выявление очага болезни. Закупоренная артерия головного мозга вызывает инсульт.
Причины и симптоматика
К развитию недуга приводит неправильный образ жизни. Употребление гиперхолестериновых продуктов, гиподинамия, курение и употребление алкоголя, наследственные заболевания сердечно-сосудистой системы – вот основные факторы появления болезни.
При атеросклерозе аорты происходит постепенное сужение кровеносной «магистрали», причём развиваться патологический процесс может на протяжении нескольких месяцев, лет.
Период, когда атеросклероз аорты коронарных артерий протекает без какой-либо симптоматики, называют доклиническим.
Нарушение и несоблюдение режима питания приводят к образованию атеросклероза аорты. Холестерин блокирует кровеносный сосуд, подачу крови в головной мозг.
Причины, в результате которых развивается заболевание:
- чрезмерное употребление алкоголя;
- много жирной, соленой пищи;
- табакокурение;
- малоподвижный образ жизни;
- избыточный вес;
- гипертония;
- сахарный диабет;
- поражение нервной системы;
- дисфункция щитовидной железы.
Эти факторы приводят к атеросклероз аорты и коронарных артерий. Чем раньше нейтрализовать их, тем выше шанс вылечить коронарное поражение сосудов. Стеноз в области сердечного клапана вызван атеросклерозом. Субтотальный фактор негативно сказывается на артериях.
К причинам, которые невозможно регулировать, относятся: возрастная категория, зависимость от пола человека (мужчины страдают чаще женщин), врожденные пороки, болезнь передается на генном уровне. Они способны воздействовать на организм, вызывать болезнь. Женщины до 40 лет не страдают атеросклерозом, мужчины заболевают в возрасте 30 лет и старше.
Аорта подвергается атеросклеротическим изменениям, но течение заболевания не настолько опасно, как сужение просвета коронарных артерий. Уменьшение потока крови провоцирует инфаркт. Тошнота и рвота свидетельствует о наличии стенокардии. Появляется риск развития липидных болезней.
Симптомы различные, но существуют одинаковые, постоянные признаки определения начальной стадии:
- Болевые ощущения в грудной клетке.
- Постоянно кружится голова.
- Одышка.
- Боль в области желудка после употребления еды.
- Снижения веса.
- Пища плохо переваривается.
Стадия обострения, тяжелая форма
- перепады давления, сердечного ритма;
- частый пульс;
- кардиосклероз;
- ухудшение памяти;
- снижение интеллектуальных способностей.
Женщины защищены от болезни, пока организм вырабатывает гормон эстроген. Ситуация меняется, когда наступает климакс.
Тяжелая форма не поддается лечению, но обращение к врачу и выполнение его рекомендаций продлит жизнь.
Прочие виды поражения миокарда
В медицине существует альтернативное представление, что такое атеросклероз аорты. Фактически, это ИБС. Патология классифицируется по формам и стадиям болезни:
- протекающая без болевых ощущений;
- стенокардия трех видов;
- нарушения сердечного ритма;
- кардиосклероз;
- первичная остановка сердца;
- инфаркт миокарда.
Каждая из форм характеризуется собственным протеканием и симптоматикой.
Нацеленность атеросклероза коронарных артерий определяется локализацией патологии. Поскольку поражены венечные сосуды, то основной удар приходится на кровоснабжаемую ими сердечную мышцу – миокард.
Наряду с классической формой поражения органа, наблюдаются новые вариации:
- Гибернация. Альтернативное наименование спящий миокард. Наблюдается длительная по времени дисфункция мышцы. Фактически, миокард приспосабливается к снижению кровотока.
- Оглушение. Характеризуется умеренной степенью поражения мышцы, без гибели клеток. Наименование оглушенность связано с длительным периодом нормализации функции миокарда после восстановления кровотока. Процесс занимает часы или сутки.
- Ишемическое прекондиционирование. Феномен наблюдается после ряда случаев кратковременной ишемии. Миокард адаптируется под эти проявления, что позволяет лучше переносить более продолжительные промежутки ишемии.
Избежать серьезных проявлений атеросклероза аорты коронарных сосудов поможет оперативная реакция на первые симптомы заболевания. Приступы боли в груди – достаточный повод обратиться к врачу как можно быстрее.
Стадии развития заболевания
Существует три стадии развития болезни. Последняя — неизлечимая.
Первая стадия заболевания начинается в момент отложения липидов на стенке артерии. Впоследствии появляется холестериновая бляшка. Артерия становится хрупкой, происходит уплотнение стенок сосуда, уменьшение внутреннего диаметра. Возможность полного устранения ишемической стадии.
Вторая стадия заболевания поддается частичному устранению. Атеросклеротический липидный процесс замедляет поток крови, приводящий к образованию тромбов.
Развивается коронарный тромбоз и недостаток кислорода, поступающего в головной мозг. Обязательное условие в лечении — использование медикаментов.
Стадию называют состоянием тромбоза. Диагностика показывает увеличение холестерина, липидов.
Третья стадия развития провоцирует церебральный паралич, инвалидность. Нарушается сердечная функция, которую невозможно устранить. Фиброзная стадия неизлечима.
Атеросклероз аорты: код МКБ 10 коронарных сосудов необходимо лечить незамедлительно.
После обнаружения врач ставит диагноз, подбирает медикаменты, лечебную физкультуру.
Стадии развития заболевания
Стенокардия – заболевание, которое может беспокоить человека десятки лет подряд. Однако чаще заболевание прогрессирует. Если не уделять лечению должного внимания, атеросклероз продолжает расти и развивается инфаркт.
На молекулярном уровне, причина инфаркта – стенозирующий атеросклероз коронарных артерий. То есть огромное, тотальное поражение сосудов сердца.
Происходит это примерно так – покрышка бляшки разрывается и к жидкому ядру начинают «прилипать» частицы крови, создавая сгусток. И без того узкий сосуд закрывается полностью.
В просвете его начинается воспаление. А в том участке мышцы, который снабжался из этого сосуда, происходит катастрофа.
Перестав получать питание, мышца гибнет. В этот момент пациент ощущает резкую, нестерпимую боль в груди, страх, может появиться одышка.
Именно этот момент – критический для жизни. Кто то выживает, кто то нет.
Это зависит в первую очередь от того, насколько обширна зона поражения. Конечно, свою роль играют и возраст, и состояние пациента, и другие его хронические заболевания.
Причины и симптоматика
Основная проблема, связанная с атеросклерозом венечных артерий обусловлена невозможностью диагностировать патологию на ранних стадиях развития. Установлено, что атеросклеротические бляшки формируются в организме уже к 10-летнему возрасту.
Первоначально, это просто отложения липидов – избыточного холестерина и триглицеридов. Они проявляются в форме полосок или пятен на эндотелии артерий.
Поскольку нарушений кровотока не наблюдается, то начальная форма патологии проходит без симптомов.
Диагностика
Терапевт на основании осмотра пациента ставит первоначальный диагноз атеросклероз аорты, коронарных артерий. Первоначальная диагностика включает кардиограмму сердца, анализ на уровень холестерина.
Как проверить сосуды сердца и брюшной полости на атеросклероз? Для того чтобы выяснить степень и область поражения назначают такие методы диагностики:
- УЗИ сердца и брюшной полости;
- МРТ;
- инвазивные методы;
- ЭКГ;
- рентген груди;
- биохимия крови;
- сканирование сосудов.
Лечение патологии
Лечение патологии венечных артерий и аорты комплексно, с использование медикаментозных и немедикаментозных средств. Немедикаментозное воздействие предполагает коррекцию образа жизни, который привёл к развитию заболевания.
Пациенту назначают специальную диету, состоящую в основном из гипохолестериновых продуктов. Больному нужно исключить из рациона пищу с высоким содержанием животных жиров, употреблять побольше зелени, овощей, фруктов.
Если говорить о медикаментозной терапии, то её составляет и назначает только лечащий врач. Самолечение может только усугубить развитие болезни, спровоцировать развитие серьёзных осложнений. Больным, страдающим от патологии венечных артерий, назначают следующие группы препаратов:
- Статины. Они блокируют выработку холестерина в организме, уменьшают его содержание в крови, препятствуют росту атеросклеротических бляшек. Подбираются лекарственные средства с учётом индивидуальных показаний и противопоказаний.
- Фибраты. Понижают уровень липидных соединений в крови, ускоряют воспроизведение ферментов, участвующих в расщеплении жиров.
- Секвестранты желчных кислот. Медикаменты этой группы препятствуют накапливанию холестерина в организме, способствуют расширению просвета коронарных артерий.
- Витамины PP. Способствуют ускорению синтеза холестерина в организме, выводят его излишки.
Перед применением всех вышеперечисленных препаратов необходимо исключить наличие беременности, аллергических реакций и индивидуальной непереносимости к компонентам, гастрита и подагры. С осторожностью назначают такую медикаментозную терапию больным, страдающим от серьёзных заболеваний эндокринной системы.
Даже если вы знаете, что такое атеросклероз аорты и чем грозит данная болезнь, не пытайтесь её вылечить в домашних условиях народными средствами. Фитотерапия может использоваться в качестве дополнения к медикаментозному воздействию и только после согласования с лечащим врачом.
В заключение нужно сказать, что отсутствие лечения может привести к летальному исходу. У больного может наступить внезапная смерть вследствие инсульта, инфаркта, аневризмы аорты. Наблюдается и развитие обширного некроза мягких тканей из-за тромботических процессов. Именно поэтому важно своевременно обратиться к кардиологу, произвести коррекцию образа жизни и начать лечение.
Выбор метода лечения атеросклероза аорты и коронарных артерий, его эффективность зависит от степени поражения сосудов и от индивидуальных параметров организма.
Атеросклероз – опасное заболевание, при первых признаках заболевания нужно обратиться за консультацией к специалисту. Лечение состоит из нескольких этапов — нормализации липидных показателей крови, кровотока в артериях, снижении степени ишемии.
Выбор и продолжительность терапии зависит в первую очередь от стадии, на которой было диагностировано заболевание. Если недуг выявлен на начальной стадии, достаточно медикаментозной терапии для снижения уровня холестерина и коррекции образа жизни.
Отказ от вредных привычек, умеренные физические нагрузки под наблюдением кардиолога, диета – это основные методы профилактики и лечение первых проявлений заболевания интимы сосуда. Пациентам с сахарным диабетом и ожирением следует обратить особое внимание на питание и контроль массы тела.
Если у больного наблюдается запущенный атеросклероз коронарных артерий сердца, врач может назначить хирургическое вмешательство. Есть несколько типов операций, применяемых при лечении. Наиболее распространенные:
- Коронарная ангиопластика – тип операции по увеличению просвета коронарных артерий, который относится к методам эндоваскулярной хирургии. В сосуд вводится специальный «катетер» — он расширяет артерию и восстанавливает кровоток. После имплантируют стент для предотвращения повторного сужения.
- Аортокоронарное шунтирование. Суть операции при помощи здоровых сосудов создать «обходной путь» для крови без участия заблокированной части артерии. Благодаря таким манипуляциям к сердцу поступает больше крови.
Главное правило, которое должен запомнить каждый — четкое и своевременное соблюдение всех рекомендаций врача. Неважно, прописали вам бегать по утрам или готовится к операции. Упущенное время может стоить вам здоровья и даже жизни!
Существуют лекарства, способные влиять на обмен жиров. Они называются статинами, и подавляют увеличение «плохого» холестерина, который вызывает рост атеросклероза.
Также статины уменьшают и общее содержание холестерина крови. По некоторым научным данным, эти препараты способны даже немного уменьшать в размерах атеросклеротические бляшки, однако всерьез на это рассчитывать не стоит.
Назначение и подбор дозы лекарств такого рода должен проводить только врач. Как и любые другие медикаменты, они имеют ряд побочных действий, к примеру, влияют на функцию печени.
По этой причине назначают их строго по показаниям, ориентируясь на анализы и выраженность болезни. Своевременный прием статинов в подходящих дозировках – одно из самых мощных средств профилактики атеросклероза.
Операция
Казалось бы, размер пораженных сосудов при ишемической болезни сердца совсем мал для операции. Но к счастью, современная медицина может даже это.
При выраженной стенокардии или остром инфаркте проводится специальное вмешательство – коронароангиография. В сосуд сердца проводят микроскопический датчик и вводят контраст. Под большим увеличением врачи могут увидеть, где ток крови затруднен и исправить проблему.
Специальным баллоном место сужения расширяется и устанавливается стент – конструкция в виде сетки, увеличивающая просвет. Эту операцию выполняют под местной анестезией.
Причем вскрытия грудной клетки не требуется, лишь маленький прокол на руке или бедре.
Стентирование можно было рассматривать как спасение, если бы не одно но. Сосуды, на которых произошло вмешательство, вновь поражаются атеросклерозом, если не принимать статины и ряд других медикаментов. После операции пациент просто обязан пить лекарства пожизненно, по определенной схеме.
Резюмируя, можно сказать, что атеросклероз действительно враг номер один. Но разглядев его со всех сторон, мы можем успешно отбить атаки. Главное – действовать вовремя и разумно.
Возможные последствия
Последствиям атеросклероза сосудов сердца: усиленное сердцебиение, увеличение левого желудочка, развитие предынфарктного состояния. Формируется артериальная гипертензия. Влияние на головной мозг с изменением психического состояния, кровоизлияние.
Развитие стеноза, гипоксии, инсульта, склероза с редкими очагами. Острая недостача крови, инфаркт. Аневризма и разрыв тканей приводит к кровотечениям и смертельному исходу. Некроз легкого, развитие паралича, нарушение зрения и слуха или полная атрофия органов.
Обязательным является употребление пищевых добавок после диагностики и обнаружения атеросклероза аорты коронарной артерии. Полезно добавлять: фолиевую кислоту, лецитин, метионин, холин, липовую и аскорбиновую кислоту, льняное масло, комплекс витаминов. В рацион добавлять растительные продукты и белок.
В начальной стадии атеросклероза применяют физические упражнения, назначают диету, народные рецепты, что позволяет избежать осложнений и улучшить самочувствие.
Источник: https://serdse.top/ateroskleroz-aorty-koronarnykh/

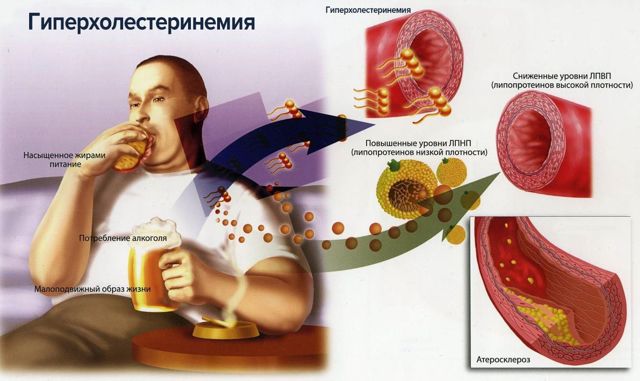 Гиперхолестеринемия – устойчивое повышение уровня холестерина в крови.
Гиперхолестеринемия – устойчивое повышение уровня холестерина в крови.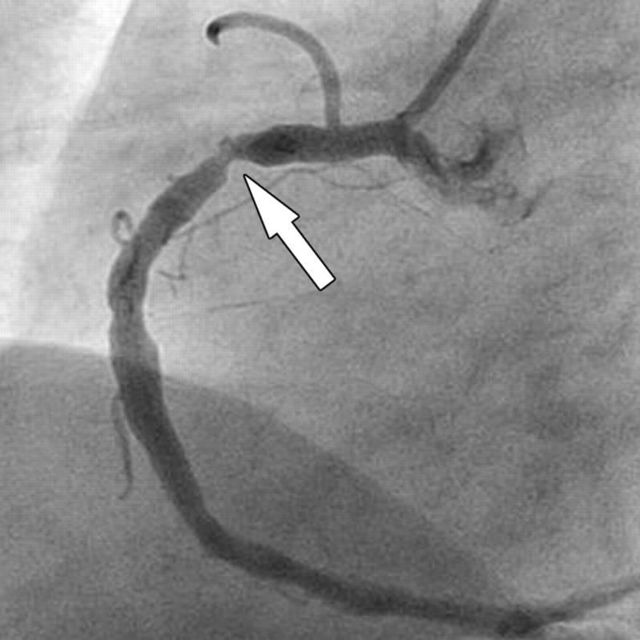 Сужение просвета и затруднение тока крови вследствие оседания холестерина на стенках артерии можно диагностировать на снимке УЗИ.
Сужение просвета и затруднение тока крови вследствие оседания холестерина на стенках артерии можно диагностировать на снимке УЗИ.