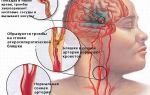
Обширный инфаркт миокарда – означает тяжелое острое заболевание, вызывающее некроз его тканей. Оно имеет высокий процент смертности.
Шансы выжить во многом зависят от скорости оказания врачебной помощи и того, какая область сердца была поражена: задняя стенка, передняя стенка, боковая или нижний отдел. Инфаркт задней стенки сердца труднее диагностировать, чем передней. Почти половина заднедиафрагмальных (задний) и заднебазальных (базальный) инфарктов остаются незамеченными на кардиограмме.
Разберемся, что повышает риск инфаркта, какие у него симптомы, как проводится терапия и чем грозят осложнения после него.
Причины возникновения
Инфаркт классифицируется на мелкоочаговый и обширный (трансмуральный), они отличаются степенью поражения сердечной мышцы.
Лечение и реабилитация обширного инфаркта сложнее и занимает больше времени, чем мелкоочагового. При этом, мелкоочаговый инфаркт, при несвоевременном лечении может перерасти в обширный, путем сливания воедино нескольких зон некроза.
Хроническая ишемическая болезнь сердца в 98% случаев является причиной развития обширного инфаркта. Усугубляет состояние атеросклероз артерий сердца, нарушающий кровоток и вызывающий хроническое кислородное голодание органа.
Риск возникновения обширного инфаркта повышается, когда у человека присутствуют следующие предрасполагающие факторы:
- сахарный диабет: болезнь провоцирует ускоренное образование атеросклеротических бляшек в сосудах и тромбы. Сосуды у диабетиков хрупкие, обменные процессы в их стенках нарушены, поэтому в таком состоянии они не справляются со своими функциями полноценно;
- гипертония: повышенное давление является причиной утолщения сосудистых стенок. Эластичность их утрачивается, и при повышенных физических нагрузках сосуды не могут обеспечить сердце кислородом, потребность в котором в это время резко возрастает;
- наследственная предрасположенность к заболеваниям сосудов;
- мужской пол – обширный инфаркт происходит у мужчин в 4 раза чаще, чем у женщин;
- изменения в сосудах в пожилом возрасте;
- курение: токсины в составе табачного дыма приводят к сужению просвета сосудов, одновременно нарушая питание кровью сердечной мышцы;
- нехватка физической активности. Сидячий образ жизни вызывает снижение эластичности сосудов;
- ожирение: лишний вес повышает нагрузку на сердце и сосуды;
- чрезмерное употребление спиртных напитков: алкоголь ухудшается состояние печени, и жир перестает правильно расщепляться и оседает на сосудистых стенках;
- болезни почек: нарушения фосфорно-кальциевого обмена вызывает развитие тромбоза. Многие больные с патологиями почек получают крупноочаговый инфаркт после нескольких лет болезни;
- частые стрессы: сильные нарушения психоэмоционального состояния приводят к развитию резкого тяжелого сужения сосудов, из-за которого возникает острое кислородное голодание сердца;
- физические перегрузки: вызывают резкое повышение у тканей миокарда потребности в кислороде, которая при недостаточной эластичности сосудов не может быть удовлетворена. В результате возникает сосудистый спазм и развивается обширный инфаркт;
- травма и тяжелое хирургическое вмешательство – коронарные сосуды могут чрезмерно сужаться в этом состоянии, что приводит к острому кислородному голоданию сердца.
Большинство случаев инфаркта миокарда наступает у людей старше 55-70 лет. Однако согласно статистике, в последние годы участились случаи “молодого инфаркта”, когда приступы испытывают люди не достигшие 30-лет.
Нередки случаи мгновенной смерти от инфаркта, когда человек умирает не дождавшись врачебной помощи. Самое большое количество инфарктов приходится на утренние часы, когда после сна человек резко встает, из-за чего изменяется разница между кровообращением и потребности сердечной мышцы в кислороде.
Симптомы
| Предынфарктное состояние (ранние признаки) | Острейшая фаза | Нетипичные симптомы |
| Продолжительная боль за грудиной, не снимаемая нитроглицерином | Острая боль за грудиной, которая распространяется на грудь, отдает в лопатки, левую руку, нижнюю челюсть и шею | Боль в области желудка |
| Одышка | Больной чувствует острый страх смерти | Рвота |
| Чрезмерная потливость | Беспокойство | Удушье |
| Выраженная аритмия (нарушение сердцебиения) | Галлюцинации | Кашель |
| Беспричинная тошнота | Апатия | Обильный холодный пот |
| Непереносимость даже слабых физических нагрузок | Потеря сознания (не у всех) | Отеки |
| Просматриваемые при ЭКГ проблемы кровообращения миокарда | Отсутствие симптомов или их слабая выраженность и стертость. |
В подостром периоде возможно развитие приступов боли и стенокардии. По мере адаптации сердечной мышцы к работе с рубцом – они проходят.
Умение определять симптомы надвигающейся патологии в предынфарктном состоянии позволяет успеть вовремя обратиться за неотложной медицинской помощью и предотвратить развитие обширного некротического процесса в мышце и смерть.
Доврачебная помощь
Грамотная первая помощь больному на 25% повышает шансы пережить стадию острого инфаркта.
Первое что нужно сделать это вызвать скорую и сообщить врачам, что возможен инфаркт. Больного нужно расположить в положении полусидя с чуть согнутыми ногами. Ничего не должно мешать человеку дышать. Нужно обеспечить приток свежего воздуха в помещение и снять с него сдавливающую одежду.
Под язык дается нитроглицерин. Если давление не падает до опасных показателей (90/50 и ниже), то через четверть часа после первой таблетки дается вторая. С целью улучшения кровообращения дают таблетку аспирина, которую пострадавший разжевывает. Часто, это позволяет спасти жизнь больного.
Если имеет место потеря сознания (чаще у мужчин), то человека располагают, запрокинув ему голову. При появлении признаков рвоты, голову поворачивают на бок.
Недопустимо позволять больному принимать анальгетики, двигаться. При ознобе грелку использовать нельзя. Больного просто накрывают легким пледом. Тяжелое одеяло недопустимо. При остановке сердца, нужно сделать непрямой массаж. Прогноз на выживаемость при этом ухудшается.
Как проводится лечение?
Лечебные мероприятия начинаются уже в момент прибытия скорой помощи. Больному срочно делается укол наркотического обезболивающего с целью снятия боли и снижения скорости разрастания некротического участка. Первичный диагноз ставится врачами сразу по характерным признакам патологии.
Пациент помещается в отделение реанимации и интенсивной терапии с искусственной вентиляцией легких и находится там на протяжении 5-14 дней. Продолжительность пребывания в стационаре больницы составляет 1–3 недели. Сам срок восстановления занимает не менее 4х месяцев.
В зависимости от состояния больного лечение проводится терапевтическими методами с использованием лекарственных препаратов или при помощи хирургического вмешательства. При любом способе терапии больному обязательно требуется обеспечить физический и эмоциональный покой.
Медикаментозная терапия
Применение медикаментозного лечения направлено на улучшение кровообращения, профилактику развития осложнений инфаркта и стабилизацию состояния больного.
| Лекарства | Действие |
| Тиклопидин, Аспирин, Плавикс | Двойная антиагрегантная терапия, действует на разные системы свертываемости крови. Назначают для улучшения текучести крови и повышения ее притока к пораженному участку |
| Анальгетики – в первые дни наркотические, позднее ненаркотические | Снятие боли в острейший и острый периоды |
| Амиодарон, Лидокаин | Снятие сердечной аритмии |
| Антикоагулянты | Предупреждение образования тромбов |
| Тромболитики | Рассасывание тромбов |
| Диазепам, Реланиум | Снятие чрезмерного эмоционального возбуждения и острого приступа страха |
Хирургическое вмешательство
При плохой реакции организма на лекарственные препараты проводится хирургическое лечение. Если после малого вмешательства нет положительной динамики, область некроза продолжает распространяться и развиваются осложнения, то показано проведение пересадки сердца.
К стандартным операциям при обширном инфаркте относятся:
- коронарная ангиопластика – в сосуд сердца, переставший правильно функционировать, устанавливается коронарный стент (стентирование), который обеспечивает нормальную проходимость для крови. Вмешательство для установки стента наиболее распространенное;
- аортокоронарное шунтирование – относится к сложным вмешательствам. При операции из здоровой вены пациента создают мост для циркуляции крови в обход места сужения больного сосуда.
Возможность проведения хирургического вмешательства определяют врачи с учетом возраста пациента, наличия у него хронических заболеваний и его общего состояния. Далеко не всегда операция возможна, иногда ее проведение крайне опасно.
Во время операции на сердце не исключены случаи клинической смерти, после которой только 3-4% пациентов удается реанимировать и вернуть к нормальной жизни. Если после операции пациент впадает в кому, и лежит в ней более четырех месяцев, то шансы что человек будет жить после этого составляют не более 15%.
Народные средства
Народные рецепты применяются период реабилитации, в качестве вспомогательного средства к медикаментозному лечению. Их действие направлено на снижение образования склеротических бляшек и профилактики тромбоза. Перед применением обязательно проконсультируйтесь с вашим лечащим врачом.
Перечисленные методы запрещено применять при остром приступе стенокардии и инфаркта миокарда:
- Ежедневное употребление 2-3 зубчика сырого или термически обработанного чеснока препятствует образованию тромбов и предотвращает развитие атеросклероза.
- 100-150 г кураги в день, позволит восполнить запасы калия в организме и укрепить сердечную мышцу.
- Употребление по 100 г грецких орехов в день, восполнит суточную потребность организма в магнии, что так же положительно влияет на работу сердца.
- Настои из трав каштана конского, золототысячника, донника, багульника, календулы и родиолы розовой помогут снизить количество холестерина в крови. Применять 3-4 раза в день по 1/3 стакана в течение 2х месяцев.
- Так же будет полезно употреблять 3-4 раза в день по 2 ст. л. свежевыжатых соков: моркови, хурмы, редьки, капусты, репы, свеклы. Это восполнит запасы витаминов в организме больного.
Как проходит реабилитация?
Период реабилитации после патологии не менее важен, чем лечение, и позволяет снизить риск развития повторного инфаркта. Пациент который перенес инфаркт, должен восстанавливаться на больничном не менее полугода.
При нарушении врачебных рекомендаций вторичное поражение сердца развивается в течение 1 года у 50% больных. Выживаемость у пациента перенесшего два инфаркта при этом снижается до 20%. После правильной реабилитации его переживают 80% больных. Процесс восстановления длительный, и пытаться ускорить его недопустимо.
Диета
Диета при болезни позволяет предупредить появление повторной закупорки сосуда атеросклеротической бляшкой.
Основные правила питания:
- употребление нескольких овощей или фруктов в день;
- снижение потребления соли, но не полный отказ от нее;
- снижение количества потребляемых животных жиров;
- употребление продуктов, которые богаты ненасыщенными жирами;
- замена сливочного масла оливковым.
- употребление не менее 2 литров воды в день
Больному нельзя кушать жареное, копченое и соленое. Рекомендуется готовить пищу на пару.
Примерное меню на день:
- завтрак: овсяная каша на воде с сухофруктами (курага, чернослив, изюм);
- перекус: творожная запеканка + 1 банан;
- обед: 200 гр. куриной грудки на пару + картофельное пюре;
- перекус: запеченное в духовке яблоко;
- ужин: 120 гр лосося + салат из свежих овощей заправленный оливковым маслом.
Упражнения и гимнастика
Физические нагрузки вводятся после болезни постепенно, т.к. в первое время после выписки из стационара больному рекомендуется постельный режим. Первые нагрузки должны быть минимальными.
Короткие пешие прогулки или медленный подъем по лестнице. Ежедневно нагрузку понемногу повышают и в течение нескольких недель доводят до средней.
В домашних условиях надо постоянно следить за тем, чтобы пациент, перенесший инфаркт не испытывал физических перегрузок.
Лечебная гимнастика (лфк) необходима для восстановления двигательных функций пациента. Курс состоит из аэробных упражнений, которые помогают укреплять сердечную мышцу пациента и снижать массу тела при лишнем весе.
В стационаре, под контролем специалиста должны даваться минимальные упражнения. Например, поднятие рук и ног на стуле, легкие наклоны вперед и назад, повороты головы. Больному так же рекомендуется выполнять дыхательную гимнастику.
После выписки, в зависимости от степени поражения сердца, больному человеку рекомендуется ходьба. В начале восстановительного периода медленная, после – в среднем темпе и к концу реабилитации – быстрая.
Постепенно становятся допустимыми плавание или спокойные велопрогулки. Пенсионерам рекомендуется утром делать зарядку. Интенсивность нагрузок определяется врачом, изменять ее самовольно недопустимо, даже если пациент внешне выглядит здоровым и чувствует себя хорошо.
От алкоголя и табачных изделий после инфаркта необходимо отказаться полностью. Лицам перенесшим инфаркт, запрещен тяжелый физический труд. Нельзя поднимать тяжести и работать в жаркое время дня.
Заниматься сексом в первые несколько месяцев после инфаркта противопоказано.
Но если если пациент, прошел курс реабилитации и не испытывает сложностей при физической нагрузке, например, быстрой ходьбе или подъёму по лестнице, то сексуальные отношения допустимы.
Если у больного начинает колоть в груди, он начинает задыхаться или появляется жжение в области сердца, следует немедленно прекратить половой акт.
При повышенном кровяном давлении назначаются препараты для его нормализации. Прием их, обычно, требуется пожизненный. По мере привыкания организма к лекарству – в дальнейшем его заменяют средством аналогичного действия.
После обширного инфаркта плюсом часто дается направление на реабилитацию в условиях санатория. Этот вариант наиболее желательный и эффективный для выздоровления.
Последствия и возможные осложнения
Негативные последствия болезни и ее осложнения могут развиваться даже при своевременно оказанной врачебной помощи.
Основными из них являются:
- глубокое рубцевание тканей в месте некроза (больше страдает левый желудочек);
- разрыв тканей миокарда в области омертвления;
- аневризма;
- воспалительный процесс в серозной оболочке сердечной мышцы;
- остановка в работе митрального клапана;
- осложнения аутоиммунного характера;
- отек легких;
- тромбоэмболия, геморрагический инсульт.
Правильно проведенная реабилитация позволяет снизить интенсивность проявления осложнений, повышает выживание пациента.
Части больных оформляется группа инвалидности из-за осложнений, вызывающих нетрудоспособность. В каждом случае это бывает индивидуально, поэтому заранее сказать какая группа будет присвоена – нельзя, это решают только врачи.
При подтверждении инвалидности, государством положены следующие льготы: пособие и пенсия по инвалидности, бесплатные лекарства, путевка в реабилитационный санаторий, сокращенный рабочий день, услуги сиделки и бесплатный проезд.
Шансы выжить
Прогноз дальнейшего развития событий для каждого больного индивидуальный.
Если человек регулярно показывается врачу, соблюдает все медицинские рекомендации и проводит поддерживающею терапию, то он вполне могут прожить достаточно долго и умереть от естественных причин.
В то же время, при нарушении предписаний, общем низком состоянии здоровья и тяжелых хронических патологиях вероятность повторного инфаркта и летального исхода в течение уже первого года составляет порядка 50%. То есть выживает лишь половина больных, поэтому очень важно соблюдать все врачебные рекомендации.
Источник: https://infoserdce.com/infarkt/obshirnyj-2/
Обширный инфаркт: последствия, шансы выжить, реабилитация
Обширный инфаркт миокарда (ОИМ) – один из видов острой сердечной недостаточности, которая сопровождается полной закупоркой одного из сердечных сосудов, обширной площадью некроза миокарда.
Научное название заболевания – инфаркт миокарда (ИМ) без зубца Q или инфаркт миокарда без подъема сегмента ST. Рассмотрим основные причины развития ОИМ, особенности его проявления, диагностики, лечения, прогноз, шансы выжить, способы снижения смертности.
Существует несколько разновидностей инфаркта, различающиеся по локализации участка омертвения:
- ИМ боковой стенки миокарда левого желудочка;
- ИМ задней/передней стенки миокарда левого желудочка;
- ИМ нижней стенки миокарда левого желудочка (диафрагмальный);
- ИМ правого желудочка.
Причины заболевания
Причиной обширного инфаркта является тромбоз, который обычно развивается как осложнение атеросклероза – формирования на стенке сосуда атеросклеротической бляшки.
Когда такое образование достигает больших размеров, оно может разорваться, или повредится, что провоцирует образование тромба. Тромб закупоривает просвет сосуда, клетки сердечной мышцы перестает получать кислород.
Это провоцирует гибель элементов миокарда. Чем большую площадь питает закупоренный сосуд, тем больше клеток умрет.
Если пациента доставляют в больницу быстро, врачи имеют возможность удалить тромб и уменьшить площадь некроза.
Косвенные причины обширного инфаркта называют факторами риска. Они сами по себе не вызывают ОИМ, но повышают вероятность развития патологии. К ним относятся:
- старший возраст;
- мужской пол;
- наследственная предрасположенность;
- нарушение обмена жиров;
- артериальная гипертония;
- ожирение;
- сахарный диабет;
- неправильное питание;
- сидячий образ жизни;
- курение;
- злоупотребление алкоголем.
Симптомы, диагностика ОИМ
Существует два типа симптомов обширного инфаркта:
Типичные проявления ОИМ включают:
- слабость;
- грудную боль;
- одышку;
- пульс обычно ускорен, может быть нерегулярным;
- артериальное давление может повышаться, а затем понижаться.
Некоторые особенности отличают грудную боль предынфарктного состояния от приступов обычной стенокардии:
- боль очень интенсивная, длится 30-60 минут;
- отдает в шею, плечо, челюсть лопатку;
- не проходит после приема таблетки нитроглицерина.
Нетипичные признаки болезни по свои симптомам напоминают другие заболевание: бронхиальную астму, приступ острого панкреатита, инсульт. Атипичные боли характеризуются менее выраженными грудными болями.
Диагностика ОИМ предполагает инструментальное обследование:
- ЭКГ;
- УЗИ сердца;
- определение в крови маркеров инфаркта миокарда (тропонина, тропонина-1, КФК, АСТ, ЛДГ);
- общий анализ крови;
- ангиографию коронарных сосудов.
Особенности лечения
Обширный инфаркт миокарда требует неотложной терапии. Чем раньше больному окажут помощь, тем больше вероятность благоприятного исхода. Существует два метода лечения ОИМ: медикаментозный, хирургический. Их можно комбинировать между собой.
Цель медикаментозной терапии – предупредить повторное образование тромба, растворить имеющийся тромб, уменьшить сердечную нагрузку, улучшить кровоснабжение миокарда, устранить симптомы сердечного приступа. Для этого больному назначают следующие препараты, процедуры:
- Обезболивающие, седативные. Снимают болевой синдром, способствуют расширению сосудов. Препараты выбора – нитроглицерин, морфин, фентанил+дроперидол.
- Кислородотерапия. Процедура необходима пациентам с недостаточным насыщением артериальной крови кислородом, острой сердечной недостаточностью.
- Антиагреганты, антикоагулянты. Препятствуют рецидиву тромбообразования. Препарат первого выбора – аспирин. Кроме него при ОИМ назначают клопидогрел, тикагрелор, гепарин, бивалирудин.
- Тромболитики. Разрушают уже имеющийся тромб, улучшают прогноз. Для лечения инфаркта применяют один из четырех препаратов: стрептокиназу, тенектеплазу, алтеплазу, пуролазу.
- Бета-блокаторы. Снижают потребность миокарда в кислороде, уменьшают ишемию сердечной мышцы, ограничивают площадь поражения, препятствуют развитию аритмии. Препараты выбора – эсмолол, метопролол, пропранолол.
- Ингибиторы ренин-ангиотензиновой системы. Улучшают прогноз за счет позитивного влияния на работу сердца. Представители группы – валсартан, каптоприл, рамиприл, спиронолактон.
Хирургическое лечение при обширном инфаркте миокарда позволяет быстро восстановить нормальный кровоток. К экстренным методикам относится чрескожное коронарное вмешательство.
Это малотравматичная хирургическая процедура, во время которой врач расширяет суженный участок посредством миниатюрного катетера, введенного через крупный сосуд. Конец катетера оборудован баллоном.
Его надувание, сдувание позволяет расширить просвет артерии.
Такая процедура называется баллонированием. Если после расширения врач устанавливает внутри сосуда миниатюрный каркас (стент), операцию называют стентированием. Чрескожное коронарное вмешательство эффективно, если после начала приступа прошло менее 12 часов.
Последствия, осложнения
Пережитый ИМ не проходит бесследно. Мышечные клетки сердца не умеют размножаться. Тканевой дефект в период восстановления затягивается соединительной тканью, не способной выполнять функции миокарда. Поэтому сердце не может работать в полную силу. Однако последствия обширного инфаркта могут быть гораздо более серьезными. Различают 6 групп осложнений (6):
- ишемические: отказ реперфузии (неудачное чрескожное коронарное вмешательство), постинфарктная стенокардия, повторный инфаркт;
- механические: остановка сердца, кардиогенный шок, разрыв миокарда, нарушение работы проводящей системы сердца (синусного, атриовентрикулярного узлов);
- аритмии: желудочковая, предсердная;
- тромбоз, эмболия: сосудов мозга или периферических артерий;
- воспалительные: перикардит;
- психологические: депрессия.
Прогноз, шансы выжить
При обширном инфаркте миокарда прогноз всегда неблагоприятен. Качество, продолжительность жизни человека будет зависит от общего состояния здоровья, своевременности и полноты оказания медицинской помощи.
Около 5% пациентов умирает во время госпитализации. На протяжении года 36,7% людей снова попадут в больницу с сердечным приступом, 9% погибнут (5). По другим данным общая смертность от инфаркта составляет около 30%.
Факторы, влияющие на прогноз (4).
| Быстрая медицинская помощь | Пожилой возраст |
| Нормальное функционирование левого желудочка | Сахарный диабет |
| Кратковременное, долгосрочное лечение аспирином, бета-блокаторами, иАПФ | Предыдущие сосудистые заболевания |
| Отсроченное или неудачное восстановление кровотока | |
| Нарушение функционирования левого желудочка (самый мощный индикатор неблагоприятного исхода) | |
| Застойная сердечная недостаточность | |
| Депрессия | |
| Повышение уровня С-реактивного белка (СРБ-фактор) | |
| Характерные изменения кардиограммы |
Как снизить смертность?
Обширный инфаркт сердца – серьезная патология, приводящая к инвалидности, смерти. Люди, пережившие ОИМ более склонны к рецидивам, каждый из которых может стать летальным. Улучшить прогноз можно, вовремя обратившись за помощью с первым инфарктом, придерживаясь рекомендаций врачей. Цель реабилитации – снизить риск развития осложнений, улучшить качество жизни человека.
Первая помощь
Полноценное лечение оказывается только поступившим в больницу менее чем через 6 часов с начала возникновения первых болей. По истечении этого срока применение некоторых лекарств уже никак не влияет на прогноз. Поэтому если есть подозрение, что с человеком приключился сердечный приступ, необходимо немедленно вызвать скорую помощь.
До приезда специалистов больному обеспечивают приток свежего воздуха, растягивают воротник. Идеальное положение – полусидя. Человеку дают таблетку аспирина, которую нужно разжевать и проглотить. Затем ему под язык кладут таблетку нитроглицерина. Всего допускается прием до 3 таблеток с интервалом в 5 минут. Боли при этом полностью не исчезнут, но прогноз значительно улучшится.
За исключением аспирина, нитроглицерина больному не рекомендуется давать другие препараты. Полную медикаментозную помощь человеку окажут уже работники скорой.
Лекарственные средства
После обширного инфаркта пациентам назначаются препараты, которые необходимо принимать самостоятельно. Некоторые из них через некоторое время отменят, прием других пожизненный. Цель назначения лекарств – профилактика осложнений, рецидива заболевания.
Список рекомендованных препаратов для профилактики осложнений инфаркта миокарда (1).
| Аспирин | Назначается всем пациентам пожизненно |
| Клопидогрел | Принимают в течение 1 года за исключением случаев высокой вероятности развития кровотечений |
| Бета-блокаторы | При недостаточности левого желудочка назначаются пожизненно (показатель выброса менее 35%) |
| иАПФ, антагонисты рецепторов ангиотензина 2 | При недостаточности левого желудочка назначаются пожизненно (показатель выброса менее 35%). Возможно применение у пациентов с нормальной функцией левого желудочка |
| Верошпирон | При недостаточности левого желудочка (показатель выброса менее 35%), отсутствии нарушения работы почек назначается пожизненно |
| Статины (аторвастатин, розувастатин, симвастатин) | Если нет противопоказаний, назначаются всем пациентам пожизненно. Целевой уровень ЛПНП – менее 1,8 ммоль/л |
Исключение факторов риска
Неправильное питание, сидячий образ жизни, злоупотреблением алкоголем, лишний вес, негативный психологический настрой значительно повышают вероятность развития осложнений, летального исхода. Поэтому после выписи пациентам рекомендуется пересмотреть привычный ритм жизни.
Курение
Отказ от курения признан одной из самых эффективных профилактических мер. Компоненты табачного дыма способствуют тромбообразования. При отказе от курения вероятность смерти в ближайшие годы понижается на 35-43% (1).
Людям, не способным справится с пагубной привычкой самостоятельно, рекомендуется обратиться за помощью к специалистам. При некоторых лечебных учреждениях функционируют специальные программы, помогающие бросить курить.
Психологическая помощь
Подавленное настроение, страх смерти встречаются у переживших инфаркт людей довольно часто. Справиться с подавленным состоянием помогают, занятие любим делом, общение с близкими людьми.
Не проходящая хандра – возможный признак депрессии. Таким пациентам нужно обратиться к лечащему врачу.
Он выпишет направление к психологу или посоветует курсы, где людей, переживших сердечный приступ, учат справляться со стрессом.
Физическая реабилитация
Отсутствие физических нагрузок крайне негативно сказывается на качестве жизни, прогнозе пациента. Доказано, что отсутствие регулярных тренировок увеличивает смертность на 26% (1).
Поэтому физическую реабилитацию пациента начинают с первых дней после инфаркта миокарда (2).
Регулярные тренировки замедляют прогрессирование атеросклероза, улучшают работу сердца, снижают риск тромбообразования, помогают человеку быстрее вернуться к обычной жизни.
После выписки из стационара необходимо поддерживать физическую активность самостоятельно. Рекомендуется гулять не менее 30 минут/день, 5 дней/неделю (3), заниматься домашними делами, выполнять несложную работу на приусадебном участке.
Перенесенный ОИМ не является абсолютным противопоказанием к более серьезным физическим нагрузкам. Напротив, части пациентов они могут быть полезными. Однако перед началом тренировок необходимо проконсультироваться со своим лечащим врачом.
Возможно, планируемая нагрузка является для вас недопустимой.
Снижение веса
Индекс массы тела более 30 кг/м2, окружность талии более 102 см (мужчины), 88 см (женщины) считаются нездоровыми показателями. Лишние килограммы не увеличивают вероятность летального исхода, но влияют на другие факторы риска, повышающие смертность (1,3). Диета, физическая активность – самые безопасные способы нормализации веса.
Контроль давления
Нормализация артериального давления (АД) позволяет снизить вероятность развития осложнений, рецидивов. Рекомендуется поддерживать АД на уровне до 140/90 (1,2), а больным сахарным диабетом, болезнью почек – до 130/90 мм рт. ст. (1). Снижения давления добиваются диетой, изменением образа жизни, приемом гипотензивных препаратов.
Лечение сахарного диабета 2 типа
Сахарный диабет 2 типа повышает риск развития сердечно-сосудистых заболеваний. Лечение заболевания предполагает правильное питание, активный образ жизни, прием метформина или других лекарств, нормализирующих уровень сахара. Хорошим результатом считается достижение уровня гликированного гемоглобина до 7% и ниже.
Профилактика гриппа
Обычный грипп способен спровоцировать серьезные сердечно-сосудистые осложнения с возможным летальным исходом. Поэтому всем людям, пережившим инфаркт миокарда, рекомендуется ежегодно делать вакцинацию против вируса гриппа и быть особенно осторожными в период эпидемий.
Дальнейшее трудоустройство
Существуют типы работ, которые противопоказанные людям, пережившим инфаркт миокарда. Все они связаны с повышенной нагрузкой на сердце или невозможностью быстрого оказания медицинской помощи. К ним относятся:
- ночная или суточная работа;
- смены более 8 часов;
- работа, требующая постоянного пребывания на ногах или связанная с непрерывной длительной ходьбой;
- работа вдали от населенных пунктов;
- работа, связанная с тяжелыми условиями труда: высокая влажность, высокая/низкая температура;
- высотные работы;
- работа с токсическими веществами;
- работа на борту самолета, вертолета.
После сердечного приступа людям также нельзя работать авиадиспетчерами, операторами пультов железной дороги, электростанций управлять общественным транспортом, грузовиками. Ведь внезапный повторный приступ может повлечь за собой гибель большого количества людей.
Игнорирование рекомендаций врачей при выборе места работы, повышает вероятность летального исхода.
Профилактика ИМ
Единственный способ предупредить развитие обширного инфаркта – контролировать факторы риска развития заболевания, вовремя обращаться за медицинской помощью. Важно правильно питаться, быть физически активным, иметь здоровый вес, не курить, не злоупотреблять употреблением алкоголя.
Если вы болеете сахарным диабетом, гипертонией, ишемической болезнью сердца, имеете проблемы щитовидной железы, не запускайте заболевания. Вовремя посещайте врача, выполняйте его указания. Игнорирования медицинских рекомендаций, недисциплинированный прием таблеток значительно повышают шансы развития ОИМ.
Также необходимо регулярно проходить медицинские осмотры, сдавать анализы. Определение уровня холестерина, сахара, измерение артериального давления, контроль ЭКГ помогают выявить заболевания на самых ранних стадиях и вовремя принять меры по предупреждению прогрессирования.
Литература
- Руководство для врачей общей практики (семейных врачей). Инфаркт миокарда, 2014.
- Мишина И.Е., Довгалюк Ю.В., Чистякова Ю.В., Архипова С.Л.
Медицинская реабилитация больных, перенесших острый инфаркт миокарда, 2017
- Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента st электрокардиограммы, 2013
- A Maziar Zafari, MD, PhD.
Myocardial Infarction, 2018
- STEMI and NSTEMI: are they so different? 1 year outcomes in acute myocardial infarction as defined by the ESC/ACC definition (the OPERA registry)
- Dr Colin Tidy. Complications of Acute Myocardial Infarction, 2016
Последнее обновление: Октябрь 1, 2019
Источник: https://sosudy.info/obshirnyj-infarkt
Обширный инфаркт – последствия и шансы на выздоровление
Наверняка все знают о том, что сердечные приступы могут нанести непоправимый вред здоровью человека. Одной из наиболее опасных форм является обширный инфаркт миокарда.
Заболевания сердечно-сосудистой системы могут никак не проявлять себя на протяжении длительного времени, что значительно затрудняет лечение самого главного органа человеческого организма и предупреждение наступления его критических состояний.
Обширный инфаркт, последствия которого могут быть абсолютно непредсказуемыми, и несвоевременное оказание квалифицированной медицинской помощи могут привести к летальному исходу.
Что представляет собой обширный инфаркт миокарда
Что такое обширный инфаркт миокарда и насколько необратимы его последствия – вопрос, волнующий многих современных людей. Данным термином называют патологию сердечной мышцы, при которой происходит частичное отмирание клеточного материала.
Некроз тканей чаще всего происходит в районе передней стенки левого желудочка. Это объясняется тем, что данная зона органа испытывает большую нагрузку: отсюда кровь под давлением поступает в аорту. В некоторых случаях отмирание тканей затрагивает правый желудочек, а в 30 % наступления рассматриваемых патологических состояний страдают предсердия.
Обширный инфаркт сопровождается поражением всех трех слоев сердечной мышцы, при этом омертвевшая зона может достигать 80 мм в ширину.
Отмирание тканей – результат дефицита питательных веществ и кислородного голодания. Это происходит из-за того, что клетки перестают насыщаться из-за существенной деформации кровотока.
В большинстве случаев ухудшение кровоснабжения тканей – процесс длительный и постепенный. Все начинается с того, что на стенках коронарных сосудов формируются отложения жиробелковых масс (их возникновение провоцирует высокое содержание холестерина в крови). По прошествии определенного времени через них прорастает соединительная ткань, создавая атеросклеротические уплотнения.
Увеличиваясь в размерах, бляшки все больше и больше закрывают просветы сосудов. Любая чрезмерная нагрузка на сердце в сложившейся ситуации может спровоцировать отрыв части бляшки и повреждение стенок артерии.
Регенерация клеток поврежденного сосуда сопровождается образованием тромбов. Они в свою очередь постепенно увеличиваются в размерах и заполняют просветы.
Когда длина тромба приближается к 10 мм, данное образование может полностью перекрыть артерию и преградить путь кровяному потоку.
Процесс формирования тромба сопровождается выделением специфических веществ, которые могут привести к спазму сосудов. Последний может охватывать как артерию полностью, так и небольшую ее часть.
Если во время спазма сосудов кровоток будет полностью заблокирован, омертвение тканей сердца станет неизбежным.
Клетки начинают гибнуть уже через четверть часа после остановки кровообращения, а по прошествии четверти суток развивается обширная форма инфаркта.
Омертвевшие клетки заменяются соединительной тканью, в результате чего на месте поражения образуется постинфарктный рубец.
Предлагаем обратить особое внимание на факторы, повышающие риск развития инфаркта у тех, кто страдает ишемической болезнью сердца и атеросклерозом коронарных артерий:
- стрессовые состояния на протяжении длительного времени, сильные эмоциональные потрясения;
- гипертоническая болезнь;
- неправильно рассчитанная физическая нагрузка;
- инфекционные заболевания в тяжелой форме;
- травма или оперативное вмешательство;
- чрезмерное перегревание или переохлаждение организма.
Признаки обширного инфаркта
Причины и последствия обширного инфаркта страшны своей внезапностью, поскольку в большинстве случаев он настигает человека врасплох. Зная, что это такое и имея представление о возможных результатах, вам удастся распознать патологию и вовремя обратиться за медицинской помощью. Инфаркт характеризуется:
- сильными давящими болями за грудиной, которые могут отдавать в левую верхнюю часть туловища;
- повышенным потоотделением;
- онемением левой руки;
- изменением цвета кожи (бледностью);
- увеличением частоты сердечных сокращений;
- наступлением чувства страха;
- снижением давления;
- нарушением сердечного ритма;
- слабостью;
- болевыми ощущениями в животе, рвотой, не приносящей облегчения (при повреждении задней стенки миокарда).
Развитие острого инфаркта в некоторых случаях не сопровождается болевыми ощущениями, но, несмотря на это, данное состояние также требует принятия экстренных мер, поскольку повторный инфаркт может случиться спустя несколько часов (или даже минут) после первого.
Чтобы избежать необратимых последствий, пострадавшему необходимо оказать помощь до приезда врача. Во-первых, нужно дать человеку нитроглицерин.
После этого больного следует разместить на ровной поверхности и запрокинуть его голову вверх (при рвоте человека нужно перевернуть набок).
В случаях, когда нитроглицерин не оказывает должного действия, пациенту вводят инъекцию анальгина или промедола.
Обязательно помогите больному избавиться от съемных протезов (если таковые имеются), поскольку препятствий к максимальному поступлению кислорода в легкие должно быть как можно меньше. А если человек находится без сознания и не может дышать самостоятельно, ему потребуется искусственная вентиляция легких.
Диагностика обширного инфаркта
Помимо анализа клинических проявлений, обширный инфаркт миокарда можно диагностировать при помощи электрокардиографии и ряда лабораторных исследований. Данные методы особенно актуальны для обнаружения нетипичных и неоднозначных форм патологий сердца и сосудов.
Последствиями обширного инфаркта являются изменения показателей анализа крови, а именно:
- лейкоцитоз;
- увеличение скорости оседания эритроцитов;
- появление С-реактивного белка;
- повышение уровня фибриногена, сиаловых кислот.
При диагностике заболевания очень важно исключить возможность наступления других отклонений, схожих с инфарктом по своим клиническим признакам. К примеру, загрудинные боли могут беспокоить пациента при наличии у него острого перикардита, стенокардии, межреберной невралгии и т. д.
Тактика лечения обширного инфаркта
Для того чтобы последствия после обширного инфаркта оказали минимальное влияние на дальнейшее функционирование всех систем организма, необходимо следовать поэтапному лечению данной патологии.
-
Догоспитальный этап – оказание помощи до приезда медицинской бригады и доставка больного в лечебное учреждение.
-
Госпитальный – применение медикаментозных средств в условиях стационара с целью стабилизации сердечного ритма, ликвидации и предупреждения образования новых тромбов и т. д.
-
Реабилитационные процедуры.
-
Наблюдение и амбулаторное лечение.
Острый приступ должен сопровождаться обязательным помещением пострадавшего в стационар. Для того чтобы устранить препятствия на пути кровяного потока к пораженному участку, назначается тромболитическая терапия.
Данные препараты позволяют ликвидировать бляшки в сосудах и восстановить кровоток. Оптимальным временем для принятия тромболитиков считаются первые шесть часов после обширного инфаркта. Это позволяет избежать наступления наиболее опасных последствий.
Вышеописанным действием обладают следующие лекарственные препараты:
- Гепарин.
- Аспирин.
- Плавикс.
- Прасугрел.
- Фраксипарин.
- Алтеплаза.
- Стрептокиназа.
Помимо этого, в целях устранения болевого синдрома назначают:
- Промедол.
- Морфин.
- Фентанил с дроперидолом.
Стабилизировать сердечный ритм после обширного инфаркта можно при помощи капельниц с раствором магнезии. Помимо этого, для активизации кровоснабжения назначают антагонисты кальция, нитраты и β-адреноблокаторы. Ярко выраженное чувство страха у больного подавляют транквилизаторами.
Когда прием лекарственных препаратов противопоказан либо не оказывает должного эффекта, на помощь приходит экстренное аортокоронарное шунтирование. Иногда это единственный возможный вариант улучшения состояния пациента.
Перенесенный обширный инфаркт требует обязательной реабилитации. Частью лечения и ликвидации последствий случившейся патологии является соблюдение постельного режима на протяжении 14 дней после приступа.
При этом стоит минимизировать все физические нагрузки на организм: даже ходить нужно с большой осторожностью. Стандартное время пребывания в медицинском учреждении составляет примерно 21 день.
Нахождение под наблюдением врачей обязательно и для тех больных, которые перенесли инфаркт на ногах.
Обширный инфаркт у пожилых людей и его последствия
Теперь предлагаем поговорить о том, есть ли шансы пережить последствия обширного инфаркта у людей старше 70 лет.
1. Ранние последствия обширного инфаркта
Наступление рассматриваемой патологии может повлечь за собой возникновение следующих неприятных явлений:
- изменение сердечного ритма (в том числе желудочковая тахикардия и атриовентрикулярная блокада);
- кардиогенный шок, под которым подразумевают дестабилизацию сократительной способности сердца, приводящую к нарушению кровоснабжения важных органов и систем организма;
- отек легких;
- разрыв сердца – возникает из-за истончения тканей миокарда и часто приводит к летальному исходу;
- нарушение функционирования иммунной системы человека, которое провоцирует развитие перикардита, плеврита и полиартрита.
2. Поздние последствия обширного инфаркта.
Стоит отметить, что негативные последствия могут иметь накопительный эффект или проявиться не сразу после повреждения сердечной мышцы, а спустя некоторое время после улучшения клинической картины. К их числу относятся:
- хроническая сердечная недостаточность, которую провоцирует дестабилизация сократительной функции;
- аневризмы – выпячивание стенки сердца в зоне поражения;
- формирование тромбов, которые могут стать причиной тромбоэмболии.
Прогноз жизни при обширном инфаркте
Последствия обширного инфаркта зависят от множества факторов, таких как размер омертвевшего участка, степень нарушения функций левого желудочка, своевременность и правильность лечения патологии и т. д. Но совместимы ли они и шансы выжить?
Летальный исход по прошествии одного месяца с момента наступления мелкоочагового инфаркта встречается лишь в 2 % случаев.
Уровень смертности после обширного приступа определяется качеством проведенных медицинских манипуляций:
- после медикаментозной терапии риск наступления летального исхода составляет 13 %;
- после тромболизиса риск снижается до 6–7 %;
- ангиопластика и стентирование коронарных артерий в течение 120 минут с момента госпитализации исключают возможность наступления смерти в первый месяц после обширного инфаркта у 95–97 % пациентов.
| Обстоятельства, позволяющие снизить возможность наступления неблагоприятных последствий в виде летального исхода после обширного инфаркта | Обстоятельства, увеличивающие вероятность смертности после обширного инфаркта |
| Проведение тромболизиса или ангиопластики и стентирования | Преклонный возраст |
| Сохранение сократительной функции левого желудочка | Повышенное содержание сахара в крови |
| Терапия с использованием бета-блокаторов, аспирина и ингибиторов ангиотензинпревращающего фермента | Болезни сосудов |
| Несвоевременное или безуспешное восстановление кровотока в коронарной артерии | |
| Наличие вредных привычек, несоблюдение предписаний лечащего врача | |
| Нарушение сократительной функции левого желудочка | |
| Сердечная недостаточность или отек легких | |
| Длительные стрессовые состояния | |
| Отрицательные изменения на результатах электрокардиографии |
Согласно статистическим данным, состояние пациентов, перенесших обширную форму патологии, характеризуется более позитивным прогнозом по сравнению с больными после мелкоочагового поражения сердечной мышцы.
Так, в одном из исследований было установлено, что в первый год после стационарного лечения остается в живых примерно 91 % пациентов, перенесших острый инфаркт миокарда, и около 88,4 % – мелкоочаговый.
Возможно, это связано с более серьезным врачебным подходом к терапии обширной формы и ее последствий.
В наших пансионатах мы готовы предложить только лучшее:
- Круглосуточный уход за престарелыми людьми профессиональными сиделками (весь персонал граждане РФ).
- 5-разовое полноценное и диетическое питание.
- 1-2-3-местное размещение (для лежачих специализированные удобные кровати).
- Ежедневный досуг (игры, книги, кроссворды, прогулки).
- Индивидуальную работу психологов: арт-терапия, музыкальные занятия, лепка.
- Еженедельный осмотр профильных врачей.
- Комфортные и безопасные условия (благоустроенные загородные дома, прекрасная природа, чистейший воздух).
В любое время дня и ночи пожилым людям всегда придут на помощь, какая бы проблема их ни волновала. В этом доме все родные и близкие. Здесь царит атмосфера любви и дружбы.
Нужна консультация?
Чтобы получить подробную информацию по всем интересующим вопросам, Вы можете оставить свой телефон или позвонить по номеру:
Источник: https://pansionat-osen.ru/poleznye-materialy/obshirniy-infarkt/
Обширный инфаркт что это такое последствия шансы выжить и реабилитация
Обширный инфаркт сердца — наиболее опасная форма данного заболевания. Если при обычном инфаркте кровоток нарушается только в отдельных участках сердца, то при обширном инфаркте без кислорода и питательных элементов остаётся достаточно большой по своей площади участок сердца.
Если для обычного инфаркта достаточно одного провоцирующего фактора, то причины обширного инфаркта — это почти всегда совокупность нескольких факторов, которыми могут стать:
- любая патология в работе сердца или кровеносной системы: это может быть спазм артерий, тромбоз коронарных артерий и другие заболевания;
- почечная патология;
- нервно-психическое напряжение, психическая травма, состояние постоянного стресса;
- неправильное питание и как следствие этого — ожирение;
- недостаток физической активности;
- резкое психическое или физическое напряжение на фоне аритмии;
- сахарный диабет;
- курение;
- переутомление;
- алкоголизм;
- гипертоническая болезнь.
Если знать перечисленные причины данного заболевания и проводить постоянную профилактику, можно снизить уровень риска обширного инфаркта.
Главный симптом обширного инфаркта — сильнейший сердечный приступ, при котором человек лишён возможности двигаться, говорить, адекватно мыслить и вообще что-либо делать: он становится совершенно беспомощным.
- сильнейшая боль, которая будет распространяться на всю левую часть туловища и не исчезать даже в случае приёма нитроглицерина;
- возможен болевой шок и обморочное состояние;
- дыхание больного резко становится прерывистым и тяжёлым, появляется одышка;
- бездвижимость;
- кожные покровы моментально бледнеют и покрываются холодным потом.
Инфаркт миокарда – острое состояние, возникающее из-за частичного или полного прекращения кровоснабжения сердца. Обширный инфаркт миокарда приводит к образованию в сердечной мышце значительных участков отмерших тканей, что негативно влияет на работу сердечно-сосудистой системы и может угрожать жизни больного.
Самым грозным осложнением этого состояния является остановка сердечной деятельности, которая при отсутствии медицинской помощи неизбежно приводит к клинической смерти.
- Симптомами остановки сердца при обширном инфаркте являются прекращение дыхания, потеря сознания и отсутствие реакции на внешние раздражители.
- До приезда бригады врачей и отправки пациента в больницу необходимо начать делать непрямой массаж сердца и искусственное дыхание.
- Эти меры помогут поддержать больного до начала реанимационных мероприятий: дефибрилляции, сердечно-легочной стимуляции, инъекций адреналина.
В течение одной-двух недель после начала заболевания в сердце формируется зона некроза: ограничивается участок отмершей сердечной мышцы и начинает образовываться соединительная ткань. Последствия инфаркта напрямую зависят от того, насколько обширным и глубоким было поражение миокарда.
Чаще всего у пациентов, перенесших инфаркт, встречаются:- Сердечная недостаточность – ухудшение сократительной способности сердечной мышцы из-за ее некроза и образования обширного рубца.
- — Аритмия – нарушение нормального сердечного ритма, вызванное повреждением синусового узла или проводящих путей, по которым импульсы распространяются по сердцу.
- — Аневризма – состояние, при котором сердечная стенка выпячивается и становится более тонкой. Результатом является ухудшение насосной и сократительной функции сердца.
- — Паралич конечностей, нарушения в работе речевого аппарата, которые возникают после обширного инфаркта как следствие ухудшения кровоснабжения органов и тканей.
- — Отек легких.- Тромбоэмболия
- – закупорка легочной артерии или одной из ее ветвей тромбами.
- На здоровье и жизнь больного с обширным инфарктом влияют меры, которые были приняты на догоспитальном этапе и сразу после госпитализации.
- Для полного восстановления после инфаркта пациентам необходим не только прием лекарств, но и лечение в кардиологическом санатории, где они проходят курс лечебных, общеукрепляющих и релаксационных процедур.
- Одной из наиболее опасных форм проявления ишемической болезни является инфаркт.
Он представляет собой острое заболевание, проявляющееся в миокарде вследствие некроза (отмирания) клеток органа, которые после этого не восстанавливаются. Чем больше область поражения, тем серьезнее и опаснее результат.
Тромб может стать причиной развития недуга
Случиться это может по причине закупорки коронарной артерии атеросклеротической бляшкой, тромбом. Характерное отличие обширного инфаркта – широкая область поражения и некроз клеток разных участков миокарда.
В зависимости от места расположения некроза выделяют инфаркт:
- передней стенки;
- задней стенки.
Последствия инфаркта задней стенки сердца более тяжелые, он опасен тем, что очень быстро развивается и перекидывается с левого желудочка (где всегда берет свое начало) на правый, захватывая при этом достаточно большую площадь. Его труднее диагностировать, в сравнении с поражением передней стенки.
Чаще всего заболеванию подвержены мужчины, в основном старше 50 лет. При этом есть случаи и более раннего появления заболевания.
Особенно опасными признаны психологические перенапряжения, невроз, частые волнения, эмоциональные потрясения. Обширный инфаркт может стать последствием сильнейшего стресса. Чрезмерные физические нагрузки тоже отражаются на работе сердца в виде коронарного спазма. Опасность может представлять и генетическая предрасположенность к данному виду заболеваний.
Кроме того, медики выявили условия, последствия которых могут в разы повысить риск появления обширного инфаркта. Среди них:
- курение;
- хронические сердечнососудистые заболевания, в том числе перенесенное ранее мелкоочаговое поражение;
- гипертоническая болезнь;
- синдром ночного апноэ;
- ожирение;
- патологии почек;
- сахарный диабет;
- высокий уровень холестерина;
- малоподвижный образ жизни;
- чрезмерные физические нагрузки.
Интересно! Проводя исследование, медики установили такую закономерность: синдром ночного апноэ, для которого характерны остановки дыхания у храпящего человека, в четыре раза повышает риск обширного инфаркта, и в три – фатального.
На приступ обширного инфаркта указывают сильнейшие жгучие боли, появляющиеся в груди. Они продолжаются даже в состоянии полного покоя и не купируются нитроглицерином. Боль передается под лопатку, в руку, плечо, челюсть, занимая постепенно всю левую сторону.
Заболевание сопровождается изменением сердечного ритма (учащением или снижением), тяжелым дыханием и одышкой. У больного синеют губы, бледнеют конечности, повышается потоотделение. Нередки обмороки.
При проявлении постоянной боли в области груди, важно вовремя обратиться к специалистам
В зависимости от места локализации некроза могут появиться и другие признаки. Если речь идет о поражении задней стенки миокарда, то приступ может быть похожим на отравление: появляются изжога, тошнота, боли отдаются в область живота.
Источник: https://praviloserdca.ru/infarkt/obshirnyy-infarkt-takoe-posledstviya-shansy-vyzhit-reabilitatsiya